TrabajO de Emergencia Gineco-Obstetra!
-
Upload
loni-fleming -
Category
Documents
-
view
15 -
download
5
Transcript of TrabajO de Emergencia Gineco-Obstetra!
República Bolivariana de Venezuela
Ministerio del Poder Popular para la Educación
I.N.F.A.C.E.C.A
Maracaibo- Edo Zulia
Turno: Mediodía 11 a 2pm
Integrantes:
Fuenmayor Greilis Medina Edison
Yliana Riva Roxana Romero
Luimar Rozo Ivania Soto
Ana María Tovar
Maracaibo 24 de Julio de 2010
Introducción
A continuación en este presente trabajo será explicado el tema de la emergencia gineco obstetra, la cual debemos saber lo que es un parto y tener sus conocimiento, se define como el proceso mediante el cual el producto de la concepción y sus anejos son expulsados del organismo materno a través de las vías genitales. En este tema también será explicado sus procedimientos, los periodos la cuales son 3. Periodos.
De igual manera debemos tener el conocimiento de lo que es la episiotomía esta es una operación realizada mediante un corte más o menos extenso, sobre la vulva y la vagina, explicaremos su importancia, como también lo que es el puerperio el aborto.
Es de gran importancia este trabajo debido a saber manejar esta serie de conocimiento ya que estamos en la formación de paramédicos, inhalación de gases tóxicos
Esquema
1.-Parto 1.1.-concepto 1.2.-Procedimiento 1.3.- Periodo de parto 1.4.- Periodo de dilatación 1.5.- Periodo de expulsión 1.6.- Periodo de alumbramiento 2.- Episiotomía 2.1.-Concepto 2.2.- Importancia 3.-Mecanismo de parto 3.1.-Concepto 3.2.-Clampeo del cordón umbilical 3.3.- Descenso y rotación intrapélvica 3.4.-Desprendimiento 3.5.-Rotacion Externa 4.-Puerperio 4.1.-Concepto 4.2.-Clasificacion 4.3.-Complicaciones 5.- Patología urinaria 5.1.-Concepto 5.2.-Retencion aguda 5.3.-Aparato digestivo 5.4.- Aparato vascular 6.-Calculos semanales de la gestación 7.-Aborto 7.1.-concepto 7.2.-Clinica 7.3.-Tratamiento 7.4.- Examen físico 7.5.-Tratamiento durante el traslado
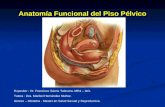
Parto
1.-Concepto
El parto se define como el proceso mediante el cual el producto de la concepción y sus anejos son expulsados del organismo materno a través de las vías genitales. Por lo tanto, consiste en la expulsión del feto, considerado el objeto del paro, desde la cavidad uterina hacia el exterior, por lo cual se requiere una fuerza, que son las contracciones uterinas, que impulsa a todo el ovoide fetal a través del denominado canal de parto.
El parto, también llamado nacimiento, es la culminación del embarazo, el periodo de salida del infante del útero materno. Es considerado por muchos el inicio de la vida de la persona. El parto es un proceso natural que sólo requiere un poco de atención al niño en el momento de nacer y una ayuda a la madre después. Parto es el proceso por el cual los productos de la concepción salen normalmente al exterior
1.1.-Procedimiento
Esta ilustración presenta las etapas principales de un parto vaginal normal.
Hay que tener presente que cada nacimiento es único y su trabajo de labor de
parto y parto pueden ser diferentes.
Su cuerpo realiza cambios sorprendentes en los días y horas cercanos al
nacimiento de su bebé.
Uno o dos días antes de que comience la labor de parto, el tapón de mucosidad
que sellaba su útero se separa del cuello uterino y sale por su vagina. Algunas
veces, este desprendimiento recibe el nombre de "señal de sangre", porque tiene
rastros de sangre.
Antes de iniciar la labor de parto o en las etapas tempranas de ésta, su bolsa
amniótica puede romperse y puede sentir líquido que gotea o mana de su vagina.
Si su "bolsa de agua" no se rompe sola, su médico puede romperla con la mano.
Explore sus opciones para "aliviar el dolor" antes de que entre en su labor de
parto. Algunas mujeres optan por un parto sin medicación y prefieren técnicas de
respiración, masajes, visualización, hipnosis y otras estrategias para aliviar el dolor
de la labor de parto. Otras prefieren medicamentos o anestesia local (como una
epidural, que adormece la parte inferior de nuestro cuerpo).
Las contracciones ocurren cuando los músculos uterinos se contraen y dilatan en
forma involuntaria. Cuando la verdadera labor de parto comienza, sus
contracciones se presentan a intervalos regulares. A medida que su labor de parto
progresa, estas contracciones se vuelven más largas, más fuertes y más
seguidas. Durante la labor de parto activa, es posible que sienta dolor intenso o
presión en su espalda o abdomen durante cada contracción. Es posible que
también sienta la urgencia de pujar o apoyarse con fuerza, aunque su médico le
pedirá que espere hasta que el cuello uterino esté completamente dilatado.
Las contracciones ayudan a que el cuello uterino dilate, o se abra, para que su
bebé pueda pasar a través del canal de nacimiento. Usted ha dilatado
completamente cuando la abertura cervical mide 10 centímetros. A medida que el
cuello uterino se abre, también se dilata (borra) preparándose para el parto.
Cuando el cuello uterino ha dilatado completamente, su médico la autoriza a pujar.
Impulsado por su esfuerzo y la fuerza de las contracciones, el bebé se abre paso a
través del canal de nacimiento. Las fontanelas, abertura suave en la cabeza del
bebé, le permiten amoldarse a la abertura de este estrecho canal. La cabeza de su
bebé "corona", cuando la parte más ancha se encuentra en la abertura de la
vagina.
Tan pronto como la cabeza de su bebé sale, el médico succiona el líquido
amniótico, la sangre y mucosidad de su nariz y boca. Más contracciones y pujar
ayudan a que salgan los hombros y cuerpo del bebé.
A menos que su pareja haya solicitado el honor, el médico sujeta y corta el cordón
umbilical y examina a su recién nacido.
No ha terminado aún: Después del nacimiento de su bebé, más contracciones le
ayudan a expulsar la placenta o "secundinas".
1.3.- Periodos del Parto
Todo parto comprende 3 etapas fundamentales: dilatación, expulsión y
alumbramiento. Te contamos cómo se desarrolla cada una de ellas.
1.4.-Periodo de dilatación
En éste período se puede diferenciar dos fases. La primera, llamada de latencia, corresponde a parte del borramiento del cuello uterino y primeros dos o tres centímetros de su dilatación. La segunda es la fase activa que se caracteriza por la regularidad de las contracciones.
Las contracciones de parto son frecuentes (cada tres minutos) largas (casi un minuto) y también intensas. El periodo de dilatación termina cuando el cuello alcanza unos diez centímetros de dilatación que permitirá el paso del bebé. El tiempo necesario para llegar a ese casi final es diferente en cada mujer. Normalmente más largo con el primer hijo que con los siguientes partos.
Primera Fase:
Si se parte de cero, debemos poder distinguir en qué momento nos encontramos ante una gestante que se encuentra en TRABAJO DE PARTO, el cual se caracteriza por:
Contracciones:
DURACIÓN de 30 a 35 segundos.
FRECUENCIA cada 3 a 5 minutos.
INTENSIDAD de ++/+++.
Cuello Uterino:
o DILATACIÓN aproximada de 2 a 3 cm que aumenta progresivamente.
o INCORPORACIÓN O BORRAMIENTO del 100 %.
Entonces, si se comienza de cero, la mujer ya debe haber iniciado su trabajo de parto aproximadamente 8 horas atrás, para alcanzar aproximadamente 2.5 cm de dilatación.
Por tanto, para 2.5 a 3 cm de dilatación, se habla de INICIO DE TRABAJO DE PARTO. Esta primera etapa o fase se cataloga como la 1ra FASE DEL TRABAJO DE PARTO O FASE LATENTE.
Segunda fase:
Luego, el CUELLO ya se dilata más rápidamente, y, en 2 horas aproximadamente se consigue una dilatación de 4 cm
Entonces, si en 8 a 10 horas se consigue una dilatación de 4cm., a éste lo denominamos Período o FASE DE ACELERACIÓN.
1.5.-Periodo expulsivo
Es el tiempo que necesitará el niño para salir al exterior. Para conseguirlo deberá realizar diversas variaciones en la posición de la cabeza, movimientos de flexión y rotación. Estos son de una precisión milimétrica. Cuando se equivoca de posición, puede resultar imposible su salida.
El tiempo de éste periodo varía entre las mujeres que tienen su primer hijo a las que han tenido otros. Entre las primeras, el factor tamaño de la cabeza del bebé, dimensiones de su canal del parto, comportamiento postural del bebé y a veces, que tenga o no anestesia epidural, serán condicionantes para que dure entre una y dos horas. También influye la colaboración activa de la madre.
1.6.-Periodo de alumbramiento
Una vez que se ha producido el nacimiento quedan unos diez o más minutos para que se produzca el desprendimiento de la placenta.
Después que sale el feto, el útero queda algo discoide, aplanado y hay un discreto sangrado.
o No traccionar la placenta
Si es un útero de una gran multípara, o ha sido un trabajo de parto muy prolongado, el útero va a ser muy flácido; por tanto, si traccionamos la placenta puede salir junto con ella todo el fondo uterino (inversión uterina).
Se debe:
Examinar la placenta
Una vez producido el alumbramiento, la placenta debe ser examinada sobre una superficie plana como una mesa, evaluando lo siguiente:
Diámetro, Normalmente mide unos 20 cm, Consistencia, Sui Generis, Caracteres Físicos, Color, Superficie, Numero de cotiledones, Otros.
Pueden observarse los llamados infartos blancos que son zonas sin color, anuladas por la función ovárica.
Hay veces en que exteriormente la placenta se ve normal, pero uno de los bordes tiene una pequeña zona que parece rota. Esto puede producirse en casos de
Placenta Bilobulada o Placenta Succentuariata, o porque se ha roto alguno de los cotiledones en el periodo de salida.
Examinar las membranas
Estas se deben levantar para ver a qué altura, en relación a la placenta, se encuentra el borde más cercano a la ruptura. Se ha demostrado que cuanto más cercana se encuentra hay un mayor índice de infecciones.
Examinar el cordon umbilical:
Dimensiones:
Longitud: 60 a 90 cm. Promedio. Cordón corto: < de 60 cm. Cordón largo : > de 70 cm. Calibre : 1 a 1.5 cm
Malformaciones:
Falsos Nudos: Cuando se desatan por si solos, sólo son requiebros.
Nudos Verdaderos. Quistes.
Implantación Normal: Es excéntrica.
Implantación velamentosa:
Implantación en las membranas ovulares.
Al romperse el saco amniótico, pueden desgarrarse los vasos umbilicales aberrantes y producirse un sangrado que se puede confundir con Hemorragia del Tercer Trimestre en pleno trabajo de parto.
2.- Episiotomía
2.1.- Concepto
Durante el trabajo de parto, es sumamente común que las mujeres experimenten desgarramiento vaginal a medida que el bebé va pasando por la apertura vaginal. A fin de evitar que ocurra el desgarramiento vaginal, por lo general, los doctores realizan una episiotomía. En este procedimiento, se realiza una incisión en el perineo, el cual conforma el área ubicada entre la vagina y el ano. La incisión permite que la apertura vaginal se agrande, y de esta manera se le da mayor espacio al bebé para que emerja de la misma. El procedimiento necesario para llevar a cabo una episiotomía es bastante sencillo: se aplica anestesia local en el
perineo y se realiza una incisión justo antes de que la mujer embarazada dé a luz al bebé. Luego del nacimiento del bebé y de la expulsión de la placenta, la incisión es suturada utilizando hilo de sutura y puntadas solubles. Existen dos tipos de incisiones: media y mediolateral. La incisión media va recta desde la vagina hasta el ano; la incisión mediolateral se hace en ángulo desde la vagina al ano. La incisión mediolateral se considera que tiene menos riesgo de desgarrarse hasta el ano, pero es más difícil de reparar y tarda más en cicatrizar que la media. Su médico entonces saca al bebé a través de la abertura agrandada, seguido de la placenta. La incisión se sutura inmediatamente después del parto.
2.2.- Importancia
Existe un amplio debate sobre las bondades e inconvenientes de la episiotomía. Sus defensores afirman que las lesiones que se producen con esta técnica son menores que las que se producen sin ella. Si no se practica una incisión, la salida al exterior del feto puede producir serios problemas en la zona perineal debido a los desgarros.
Además aseguran que la episiotomía evita que la cabeza del feto se golpee contra el periné. Otro de los argumentos a favor es que gracias a este tipo de incisión, la fase de expulsión se reduce entre 15 y 30 minutos, lo que resulta de gran ayuda cuando se está ante un parto prolongado o en el caso de que puedan presentarse síntomas de sufrimiento fetal.
3.- Mecanismo de parto
3.1.- Concepto
El mecanismo del trabajo de parto es la serie de movimientos cardinales que realiza la presentación durante su tránsito por el canal del parto.
Descenso: ocurre por acción de la gravedad una vez dilatado el cuello uterino, así como de las poderosas contracciones uterinas y de los músculos abdominales maternos. El descenso tiende a ser lentamente progresivo basado en la estructura pélvica materna.
Flexión: la cabeza del feto se flexiona, de modo que el mentón fetal hace contacto con su pecho, al encontrarse el primer punto de resistencia del piso pélvico.
Encajamiento: el diámetro de la cabeza del feto que va desde un hueso parietal al opuesto, llamado diámetro biparietal, alcanza el estrecho superior de la pelvis a nivel de las espinas isquiáticas. Por lo general ocurre en la fase tardía del embarazo, justo al iniciarse el trabajo de parto.
Rotación interna: ocurre en el estrecho medio de la pelvis, cuando el feto, al continuar su descenso, hace una rotación de 90º en el sentido contrario a las agujas del reloj, de modo de adaptarse a la configuración romboidal de los músculos del piso pélvico, entre el músculo elevador del ano y los ileo-coxígeos. Así, la cara del bebé está dirigida mirando hacia el recto materno.
Extensión: la cabeza del feto atraviesa el canal del parto, se extiende de tal manera que la frente se desplaza primero el orificio vulvar. La cabeza está por debajo de la sínfisis púbica y ha distendido al máximo el perineo.
Rotación externa: una vez que ha salido la cabeza, se gira 45º para restaurar su posición original antes de la rotación interna y quedar en posición normal en relación con los hombros. Se denomina por ella la restitución, haciendo el paso de los hombros más factible.
Expulsión: el hombro púbico tiende a salir primero, seguido por el hombro perineal. El resto del cuerpo sale por sí solo con una leve impulsión materna.
Estos movimientos son todos debido a la relación que existe entre la cabeza ósea y hombros del feto y el anillo óseo de la pelvis materna.
3.2.- Clampeo del cordón umbilical
Si el profesional de la salud permite que en un parto normal, un bebé recién nacido repose unos minutos sin pinzar ni cortar el cordón umbilical y manteniéndolo al menos 10 cm por debajo del nivel de la placenta, le está asegurando:
que disponga de una cantidad adicional de sangre de 80 ml en promedio, que equivale al 20% del total de su sangre.
que absorba gran cantidad de hierro. Al bebé le tomaría un mes y medio para absorber la cantidad de hierro que le suministra los 80 ml de sangre desde el cordón umbilical.
que el porcentaje de recién nacidos con anemia disminuya en un 50%. que los beneficios para disminuir el riesgo de anemia se mantengan por lo menos
hasta después de 6 meses.
que su sistema nervioso central funcione mejor, gracias al hierro disponible. Los primeros meses de vida son cruciales para el sistema nervioso central de un bebé: en estos meses se realizan las conexiones entre las neuronas y los órganos de los sentidos, y se desarrolla el lenguaje que son la base para el desarrollo del cociente intelectual.
Los niños de clases económicas altas beneficiados por esta medida han mostrado un coeficiente intelectual superior en 9 puntos en relación a quienes no se beneficiaron de este hecho; en las clases socioeconómicas desfavorecidas, la diferencia es de casi 20 puntos.
La técnica del clampeo es sencilla y requiere simplemente del compromiso y paciencia de la persona que atiende el parto.
Después del nacimiento, se coloca el bebé a unos 15 centímetros por debajo de la madre para que la sangre del cordón pueda circular más fácilmente. Cuando el cordón deje de latir, 2 ó 3 minutos después del nacimiento, se pinza el cordón y se corta.
Una vez realizado el clampeo, se seca al recién nacido con un paño limpio, y se lo coloca sobre el pecho de la madre cubriéndolo con una frazada tibia.
3.3.- Descenso y rotación intrapélvica
Una vez superado el estrecho superior, la cabeza fetal desciende por la excavación pelviana. Pero a la vez que desciende, gira a modo de tornillo para dirigir su occipucio hacia la sínfisis del pubis. Esta rotación intrapélvica tiene por objeto adaptar el diámetro suboccipitobregmático al diámetro anteroposterior del
estrecho inferior, que gracias a la retropulsión del cóccix se transforma en su mayor diámetro. Esta rotación intrapélvica describe un arco de 45 grados, cuando el encajamiento es oblicuo anterior, o de 90 grados en los casos que el encajamiento es transverso. El descenso de la cabeza tiene una explicación sencilla: el efecto sobre el feto que produce la contracción uterina pero el objetivo de la rotación intrapélvica ha sugerido varias hipótesis pero la más aceptada en la actualidad es:
Teoría de Borrel y Ferastram: la particular incersion de los músculos elevadores del ano es la responsable de la rotación. Prueba esta teoría el hecho bien evidente de que los factores de multíparas rotan más tardíamente que los de primigestas, ya que estas tienen mayor tonicidad de los músculos elevadores.
3.4.- Desprendimiento
Cuando la cabeza atraviesa el orificio vulvar, inicia su deflexión, por lo que sucesivamente parecen por la orquilla de la vulva la rente, los ojos, la boca y el mentón, y queda completada la exteriorización del polo cefálico.
Actualmente se sugiere que la deflexión no tiene lugar solo a nivel de la articulación occipitoatlantoidea, sino que participa toda la columna cervical.
En este periodo se cumple el criterio de que el canal de parto es un cilindro acodado, ya que hasta ese momento el feto ha recorrido un canal irregular, pero rectilíneo.
3.5.- Rotación externa
Una vez desprendida la cabeza con el diámetro longitudinal sobre el anteroposterior del estrecho inferior, la cabeza realiza un giro o rotación externa de otros 90°, pero este giro es rápida, casi instantánea, de modo que sus diámetros longitudinales quedan orientados transversalmente. En esta rotación externa, que se verifica en sentido opuesto a la interna, la cara del niño queda mirando al muslo de la madre opuesto al del lado en el que se hallaba el dorso del feto, de modo que si se trataba de una izquierda, la cara del feto mirará al muslo derecho, y viceversa: si se trataba de una derecha, mirará a la izquierda de la madre.Esta rotación externa coincide con una rotación interna de los hombros, los cuales, una vez atravesado en posición transversal el diámetro también transversal o máximo del estrecho superior, llegan a orientarse en su máximo diámetro, según el anteroposterior del estrecho inferior, posición ésta en la que el desprendimiento de los hombros tiene lugar con mayor facilidad, así como el de todo el tronco que le sigue, hallándose éste, en virtud de los mecanismos anteriormente descritos, en las mejores condiciones para que se verifique su salida en virtud de aquella flexión
a que antes nos referíamos, ya que no tenemos que olvidar tampoco aquí que el canal del parto es una trayectoria francamente curvada.
4.- Puerperio
4.1.- Concepto
Llamamos puerperio al período que se extiende desde el parto hasta la regresión
total de las modificaciones que se producen durante el embarazo, tanto de las que
se producen en el aparato genital como en el resto del organismo. Esta etapa dura
alrededor de 45 días.
4.2.-Clasificación
Puerperio inmediato: corresponde a las primeras 24 hs. después del parto.
Puerperio propiamente dicho: dura hasta el 7º día.
Puerperio alejado: hasta la reaparición de la menstruación, lo que puede
suceder a los 45 días o retrasarse por una lactancia prolongada.
4.3.- Complicaciones
Denominamos puerperio a las primeras seis semanas después del parto. El período puerperal es una etapa de grandes cambios en nuestros cuerpos, pues todos los órganos involucrados en el embarazo y el parto regresan a su estado anterior. Por esta razón, requiere de algunos cuidados y vigilancia, pues pueden surgir algunos inconvenientes.
A continuación explicaremos las complicaciones frecuentes del puerperio que requieren de consulta médica.
Fiebre de 39°C o más: puede estar indicando infección en la zona de la episiotomía o de la cesárea, como también una mastitis (infección en uno o ambos senos). Consulta al médico si la fiebre es de 39ºC o más y si persiste por más de 24 horas. Es habitual padecer fiebre con la bajada de la leche, pero nunca dura más de 24 horas.
Sangrado vaginal más intenso del que vienes experimentando: consulta inmediatamente si la hemorragia es intensa, si percibes en ella un olor fétido o si los coágulos son de gran tamaño. Las hemorragias son normales después del tercer o cuarto día posterior al parto; en un comienzo el sangrado es rojo intenso para ir cambiando de color hasta desaparecer alrededor del mes.
Dolores intensos en el bajo vientre: consulta al médico si los dolores en la zona abdominal son persisten luego de los 5 días posteriores al parto. El dolor en el bajo vientre es normal, pues el útero está reacomodándose y volviendo a su tamaño natural, pero si el dolor es intenso puede estar indicando que la placenta no se ha expulsado en su totalidad. Consulta también si hay enrojecimiento de la herida de la cesárea o dolor anormal en el sitio de la episiotomía.
Enrojecimiento y endurecimiento, hinchazón o calor de uno de los senos, acompañado de malestar y fiebre: consulta al médico porque pueden ser signos de mastitis o de alguna obstrucción en el conducto lactífero. Las compresas calientes y los masajes en la zona ayudan a aliviar el dolor hasta que contactes al doctor.
Dolor intenso en las pantorrillas, en los muslos o el pecho: si el dolor es en el pecho y está acompañado de falta de aire, llama de inmediato a las emergencias médicas; si las pantorrillas o los muslos te duelen y sientes calor localizado o enrojecimiento puedes estar padeciendo de flebitis (infección en las venas), consulta con tu médico.
Ardor al orinar o dolor al evacuar los intestinos: consulta al médico si sientes ardor o quemazón al orinar o si tienes una necesidad de orinar frecuentemente; estos síntomas, asociados a un color muy oscuro en la orina pueden estar indicando infección urinaria.
Falta de sueño, pérdida del apetito o cambios repentinos de humor: consulta al médico si los síntomas emocionales están perturbando el normal desarrollo de la vida en común con tu bebé. Es normal que sientas desánimo durante las dos primeras semanas después del parto (ya hemos hablado aquí del Baby Blues o leve depresión postparto); si los indicios se intensifican o perduran más allá de los 15 días posteriores al parto pueden estar indicando depresión y necesitarás de tratamiento especializado.
5.-Patología Urinaria5.1.- Concepto
Las patologías del aparato urinario se refieren a las afecciones renales y de las vías urinarias. En este caso existen muchas técnicas termales. Estos tratamientos equilibran la composición de la orina, y disminuyen el dolor, ya que tienen efecto analgésico.
La infección de las vías urinarias constituye una de las infecciones más frecuentes durante el embarazo. Los microorganismos involucrados son principalmente las enterobacterias, entre ellas Escherichia coli (80% de los casos), Klebsiella ssp, Proteus mirabilis, Enterobacter ssp. Existen además otros agentes que siguen en frecuencia, como ser Streptococcus del grupo B y Staphylococcus coagulasa negativo.
Durante el embarazo se producen modificaciones anatómicas y funcionales que aumentan el riesgo a padecer una infección urinaria.
5.2 Retención de orina
Durante toda la gestación, las mujeres sienten más ganas de ir a orinar y cuando van al baño, la cantidad que hacen es mucho menor en comparación con las ganas que sentían. Es común que se sienta esta sensación debido a que su cuerpo está cambiando, pero durante el último trimestre de embarazo (6 a 9 meses) no sólo dan más ganas, sino que se les “escapa” sobretodo cuando se ríen, tosen, estornudan, levantan un peso, etc.
La causa es la presión que ejerce el útero sobre la vejiga, el bebé está más grande y sigue creciendo ocupando más y más espacio dentro de su cuerpo perjudicando la función de la uretra que es la encargada de hacer que podamos retener la orina; al estar embarazada es un síntoma totalmente normal, pero dado que ya se encuentra en los últimos meses de embarazo, siempre debe estar pendiente que no sea el líquido amniótico lo que está saliendo (el líquido en el que está su bebé), siempre vea y huela los “escapes” para cerciorarse que se trata de orina, en caso dude comuníquese inmediatamente con su médico.
Tomar líquidos no perjudica la vejiga ni sus músculos que controlan la retención de orina. Debe tomar por lo menos 8 vasos de agua diariamente, de lo contrario podría contraer una infección urinaria (que perjudica tanto al bebé como a la madres) o deshidratarse.
Evite tomar líquidos que contengan cafeína, picantes, alcohol; así como cítricos y bebidas carbonatadas (gaseosas) porque todos estos líquidos irritan la vejiga.
El sobrepeso influye en la incontinencia, los kilos de más ejercen presión sobre la vejiga, usted ya tiene un sobrepeso por el bebé, pero si adicionalmente tiene un embarazo con sobrepeso, es peor.
Cuando ría, tosa, estornude o realice algún movimiento intente cruzar las piernas o tensione los músculos del piso pélvico que rodean la vagina (ejercicios Kegel que dan firmeza de músculos pélvicos para el parto, mejora la función uretral, favorece la recuperación luego del parto, previene la incontinencia del post parto)
Realice ejercicios Kegel, que consiste en contraer los músculos alrededor de la vagina (25 contracciones 3 veces al día), una forma de saber si está contrayendo los músculos correctos, cuando vaya a orinar retenga el chorro (contraer los músculos) y luego continúe orinando, luego vuelva a retener el chorro y así sucesivamente; como no tendrá suficiente orina para hacer las 25 contracciones, deberá hacerlo en otro momento cuando no esté orinando, pero usted ya sabrá cómo es el ejercicio. Los resultados pueden tardar en sentirse 4 a 6 semanas, no intente acelerar el proceso realizando más ejercicios Kegel, puede ser contraproducente y generar el efecto contrario.
Los cambios durante el embarazo favorecen la aparición de la infección urinaria, prevéngala realizando higiene en el área limpiándose de adelante hacia atrás, no usar ropa ajustada, usar ropa interior de algodón y evitando baños de espuma.
Evite el estreñimiento para que la vejiga no tenga presión y debilite los músculos
5.3.-Aparato Digestivo
Náuseas y vómitos son síntomas comunes en el primer trimestre del embarazo, con una frecuencia de 60 a 70% de los embarazos. La mayoría de los casos presentan síntomas leves y no requieren terapia específica.La enfermedad por reflujo gastroesofágico sintomático es en extremo frecuente en el curso del embarazo. Al menos dos tercios de las embarazadas sufren de pirosis.En general, la enfermedad ulcerosa péptica es infrecuente en el curso del embarazo. Ciertamente el reflujo gastroesofágico y la hiperémesis gravídica son mucho más frecuentes. Pero algunos síntomas son similares en las tres patologías, como la dispepsia, lo que puede dificultar la decisión de si juega o no un rol la enfermedad ulcerosa en la sintomatología de la paciente y si debe o no someterse a exámenes diagnósticos endoscópicos.
El embarazo ocurre habitualmente en mujeres jóvenes y previamente sanas, pero ocasionalmente pueden aparecer manifestaciones clínicas que conduzcan a diagnosticar una hepatopatía y requieran la atención de un internista o un gastroenterólogo. Entre las primeras dudas que debe resolver es si se trata de una
hepatopatía crónica que había pasado desapercibida, o es una enfermedad hepática aguda sobreimpuesta en un embarazo, o es una hepatopatía dependiente de la gravidez.Hígado graso agudo obstétrico (HGAO) se caracteriza por la aparición brusca, en las últimas semanas del embarazo (o, excepcionalmente, en los primeros días del puerperio) de una insuficiencia hepática aguda, cuyo sustrato anatómico es una degeneración grasa microvesicular en los hepatocitos, con escasa necrosis o inflamación. Tiene una incidencia bajísima (una de cada 10.000 a 15.000 embarazadas), causando entre 0 y 14% de letalidad materna y fetal cercana al 40%. Sólo excepcionalmente recurre en embarazos sucesivos.
5.4.-Aparato Vascular
El embarazo provoca una serie de cambios a todos los niveles en la mujer embarazada.
El sistema cardiovascular se ve afectado por estos cambios, se altera el
funcionamiento normal y estas alteraciones tienen diferentes repercusiones en la
mujer. Una de las principales repercusiones son problemas del retorno venoso y
como consecuencia la aparición de varices y hemorroides.
Las varices consisten en la dilatación anormal del sistema venoso superficial,
provocada por una debilidad estructural de la pared venosa. Las venas se
ensanchan, dilatan y debilitan, dificultando el retorno de la sangre al corazón y
provocando éxtasis venoso.
Las hemorroides son dilataciones de las
venas de los plexos venosos de la mucosa
del recto o del ano. Si están afectadas las
venas del plexo superior se llaman
hemorroides internas, se sitúan por arriba
del conducto anal y se encuentran
cubiertas por mucosa. Las del plexo
venoso inferior se hallan situadas por
debajo de la unión anorectal y están
cubiertas por piel exterior.
6.- Cálculos semanales de gestación
Desde el punto de vista clínico el dato más importante es la Fecha de la Ultima Menstruación (F.U.M) la cual, debe tener ciertas características para ser catalogada como cierta, segura y confiable para el cálculo de la edad gestacional: debe ser esperada y recordada por la paciente, haber sido precedida por 3 ciclos previos normales, no haber ingerido anticonceptivos u otros compuestos hormonales en los 3 meses previos, y no haberse encontrado en lactancia en dicho momento.
En base a la F.U.M se calcula la Fecha Probable de Parto (F.P.P.) sumándole 10 días a los días y restándole 3 meses a los meses, según la Regla de Wahl. (ejemplo: F.U.M: 16/06/99, F.P.P. 26/03/00).
La Edad Gestacional se expresa en semanas, y se calcula de forma simple utilizando el Gestograma del Centro Latinoamericano de Perinatología (C.L.A.P.), o contando los meses transcurridos, multiplicándolo por 4 y sumándole 2, 3 o 4 al final del 1°. 2° y 3° trimestre respectivamente. (ejemplo: embarazo de 6 meses: 6 x 4 + 3 = 27 semanas).
Otro elemento clínico, aunque de importancia secundaria, es la fecha del inicio de la percepción de los primeros movimientos fetales, ya que sabemos que las primigestas los comienzan a percibir al 5° mes (22 semanas aproximadamente), y las multíparas al 4° mes (18 semanas aproximadamente). Este dato debe correlacionarse con la fecha calendario teniendo en cuenta que se trata de un dato subjetivo, variable y que sólo adquiere valor relativo cuando coincide con la edad gestacional calculada por otros medios.
Desde el punto de vista del examen físico se debe considerar el dato de la altura uterina (A.U.), y la impresión clínica del tamaño fetal. El útero crece promedialmente 4 cm. por mes, siendo los 4 primeros retropúbicos. Al término la A.U. será de 32 cm. (31 a 35 cm).
7.- Aborto
7.1.-Concepto
El aborto se define como la expulsión o la extracción del producto de la concepción fuera del útero materno, con un peso igual o inferior a quinientos gramos o cuando la interrupción del embarazo se produce antes de las 22 semanas. Un aborto es la terminación de un embarazo. Es la muerte y expulsión del feto antes de los cinco meses de embarazo. Después de esta fecha, y hasta las 28 semanas de embarazo se llama parto inmaduro y parto prematuro si tiene más de 28 semanas. Se dice que hay aborto completo cuando se expulsa con el feto la placenta y las membranas. Hay retención placentaría cuando se expulsa solamente el feto y se dice que hay restos uterinos cuando sólo se expulsa una
parte del producto de la concepción. A veces es difícil distinguir realmente lo que se ha expulsado, dadas las alteraciones que sufre no sólo el feto, sino la placenta y las membranas.
7.2.- Clínicas
Las clínicas de un aborto son:
Sangrado vaginal (metrorragia) Secreción rosada o café Calambres Evacuación de los productos de la concepción (feto, placenta y membranas
circundantes) Fiebre
- Amenaza de aborto: La paciente presenta metrorragias, puede o no tener actividad uterina, y normalmente existe cuadro miccional, con molestias y dificultades al orinar.
- Aborto inminente y aborto en curso: El sangrado es más abundante, dilatándose el cuello uterino. Podemos observar restos ovulares en el canal cervical del útero.
- Aborto icompleto: El útero ha disminuido de tamaño, y el cérvix está dilatado. La ecografía no muestra restos ovulares.
- Aborto incompleto: Persisten restos en la cavidad uterina.
7.3.-Tratamiento
El cuidado inmediato es de observación solamente, especialmente en los abortos en el primer trimestre del embarazo. En caso de sangrado o calambres pueden estar indicados algunos medicamentos. Se puede necesitar una dilatación y evacuación si no fueron expulsados espontáneamente los contenidos uterinos. Durante una dilatación y expulsión, el médico dilata el cuello uterino, inserta una herramienta en el útero y aspira el material restante.
Medicamentos:
Los medicamentos que sirven para disminuir la posibilidad de un aborto son:
Antibióticos para la infección Suplementos de progesterona (si los niveles de esta hormona son
demasiado bajos) Aspirina y otros medicamentos para tratar problemas de coagulación
sanguínea causada por afecciones inmunológicas.
7.4.- Examen físico
La exploración física o examen físico es el conjunto de procedimientos o habilidades de la ciencia de la Semiología clínica, que realiza el médico o enfermera(o) al paciente, después de una correcta anamnesis en la entrevista clínica, para obtener un conjunto de datos objetivos o signos que estén relacionados con los síntomas que refiere el paciente. En la suma de estos datos de anamnesis y exploración física, registrados en la historia clínica, se apoya la construcción de un diagnóstico o juicio clínico inicial a partir del cual se solicitan o no determinadas exploraciones complementarias, que confirmen el diagnóstico de un síndrome o enfermedad.
En muchas ocasiones la simple exploración física, acompañada de una buena anamnesis, ayuda a establecer un diagnóstico sin necesidad de la realización de pruebas clínicas o exploraciones complementarias más complejas y costosas. Además, la exploración física establece un contacto físico estrecho entre el médico y el paciente, estableciéndose así una confianza en la relación médico-paciente.
La exploración física o examen físico puede realizarse por aparatos o sistemas de forma general, o especializarse más concretamente en los síntomas que refiere el paciente en un determinado sistema o aparato.
7.5.- Tratamiento durante el traslado
Las siguientes actividades deben ser desarrolladas una vez el paciente ha sido ingresado a la ambulancia, hasta que sea entregado al personal del servicio hospitalario que lo recibe: . Preparación del paciente para el transporte: una serie de medidas iniciales deben ser previstas por los auxiliadores al ingresar el paciente a la ambulancia: controlar la vía aérea, asegurarlo a la camilla, fijar la camilla a la ambulancia, utilizar la posición más adecuada según el tipo de lesión, prepararse para eventuales complicaciones respiratorias o cardíacas, aflojar ropas apretadas, revisar inmovilizaciones y vendajes, prestar apoyo psicológico, asegurar el acompañamiento de un familiar o conocido del paciente y proteger los artículos
personales. Cuando todo está en orden y se han seguido estos pasos, se debe dar la señal de salida al conductor de la ambulancia e iniciar las maniobras de cuidado del paciente durante el transporte. . Colocación del paciente para el transporte: de acuerdo con el tipo de lesión que presente el paciente hay diversas posiciones que pueden ser utilizadas para brindarle mayor comodidad y protegerlo.
En el manejo del paciente se deben seguir algunos parámetros con el fin de mantenersus funciones vitales estables; estos son:
Valoración general: conocer el estado del paciente, la patología que presenta y el soporte asistencial que necesita, con el objeto de planificar el traslado y prever las necesidades de monitoreo e intervención durante el trayecto.Control de la vía aérea y soporteVentilatorio: evaluar los parámetros de ventilación; si el paciente necesita intubación comprobar fijación del tubo endotraqueal y necesidad del aspirador Soporte circulatorio: llevar un control de las hemorragias y prestar atención al shock, revisar vías canalizadas, clases de catéteres así como tipo de fluidoterapia Control del estado neurológico: precisar necesidad de sedación, control de eliminación, revisión de drenajes y de sonda vesical y nasogástrica, fijándolas para evitar su salida con tracciones que se le realicen al paciente (Flujograma 3).Preparación del paciente: facilitar el manejo e inmovilización correcta del mismo sin agravar o producir nuevas lesiones y prestar atención constante al paciente y los equipos de monitoreo.
El paciente debe ser controlado sistemáticamente con una frecuencia aproximada de 10 minutos, registrando todas las novedades en la historia clínica pre hospitalario que incluya los siguientes parámetros: monitoreo cardíaco, tensión arterial y pulso, oximetría, diuresis, fluidos administrados y oxigenoterapia.
Conclusión
Ya finalizado el trabajo podemos concluir que el parto también llamado nacimiento, es la culminación del embarazo, el periodo de salida del infante del útero materno, en el cual existen 3 periodos que son el periodo de dilatación, periodo de expulsión y el periodo de alumbramiento. La episiotomía se lleva a cabo debido a que durante el trabajo de parto, es sumamente común que las mujeres experimenten desgarramiento vaginal a medida que el bebé va pasando por la apertura vaginal. En este procedimiento, se realiza una incisión en el perineo, el cual conforma el área ubicada entre la vagina y el ano. La incisión permite que la apertura vaginal se agrande, y de esta manera se le da mayor espacio al bebé para que emerja de la misma. Es de gran importancia que un bebé recién nacido repose unos minutos sin pinzar ni cortar el cordón umbilical y manteniéndolo al menos 10 cm por debajo del nivel de la placenta. El puerperio es el período que se extiende desde el parto hasta la regresión total de las modificaciones que se producen durante el embarazo, tanto de las que se producen en el aparato genital como en el resto del organismo. Esta etapa dura alrededor de 45 días. El aborto se define como la expulsión o la extracción del producto de la concepción fuera del útero materno, con un peso igual o inferior a quinientos gramos o cuando la interrupción del embarazo se produce antes de las 22 semanas. Un aborto es la terminación de un embarazo