Tiroide 1 04-05
-
Upload
api-3733154 -
Category
Documents
-
view
2.626 -
download
4
Transcript of Tiroide 1 04-05

Prof Andrea LoviselliDisponibilità per gli studenti Il Martedì ore 12-13 previo
appuntamento anche telefonico al 07051096064
Centro Obesità Policlinico Universitario

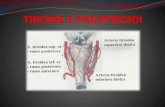
TIROIDE: ANATOMIA E ISTOLOGIA

FOLLICOLOTIROIDEO:
rappresentazioneschematica

METABOLISMO DELLO IODIO NELL’UOMO
DIETADIETA
POOL IODUROPOOL IODUROExtracellulare:Extracellulare:
250 250 gg
TIROIDE:TIROIDE:8000 8000 g Ig I
I - 120 g
60 g
I -
POOL T3 + T4POOL T3 + T4600 600 g Ig I
TESSUTITESSUTI
URINEURINE
488 488 g g I -
500 g I -
60 g
I -FECIFECI
12 12 g g I -
48 g
I -

SINTESI E SECREZIONE DEGLI ORMONI TIROIDEI
Tirosina
MIT DIT
3’,3,5-triiodotironina: T3
3’,5’,3,5-triiodotironina: T4

Metabolismo periferico desiodativo degli ormoni tiroidei
O CH2-CHCOOH
NH2HO
I 3’
I 5’
I 3
I 5
O CH2-CHCOOH
NH2HO
I 3’ I 3
I 5
O CH2-CHCOOH
NH2HO
I 3’
I 5’
I 3
5’D 5D
Tiroxina (T4)
3,5,3’-triiodotironina (T3) 3,3,5’-triiodotironina (rT3)
3,5-T2 3,3’-T2 3,5’-T2

Ormoni tiroidei e proteine di trasporto
T4 libera (FT4)
T4 legata alleproteine(>99,9%)
SECREZIONETIROIDEA
Feedback
Attività tissutale
Metab. periferico
Escrez. fecale

Trasporto degli ormoni tiroidei nel siero
T4 (%) T3 (%)
Liberi 0,015 0,3-0,5Legati -TBG 70 77 -TBPA 10 8 -Albumina 10 15

Principali effetti biologici degli ormoni tiroidei
• Effetto sullo sviluppo fetale– SNC/scheletrico (deficit: cretinisno/nanismo)
• Stimolo consumo di O2 e termogenesi• Effetti sul sistema cardiovascolare
– inotropo e cronotropo positivo– aumento numero/sensibilità -recettori adrenergici
• Stimolo emopoiesi• Effetti su osso e muscolo scheletrico
– stimolazione turnover osseo (osteoporosi)– aumento velocità rilassamento muscolare

Prove di funzione tiroidea: dosaggi ematici
• Dosaggio ormoni tiroidei circolanti– TT4 (4-11 mg/dl)
– TT3 (80-220 ng/dl
– FT4 (7-16 pg/ml)
– FT3 (2,5-5,8 pg/ml)
• Dosaggio del TSH– Basale: 0,4 - 4,0 mU/L
– TRH test
• Anticorpi anti-tiroide– Anti-Tg
– Anti-TPO (Anti-M)
– TRAb (TSAb)
• Dosaggio Tg– V.N.: 5 - 30 ng/ml
– marker k. differenziato dopo TX totale
– tireotossicosi fattizia

Diagnostica strumentale tiroidea
• Captazione tiroidea del 131-I (V.N. 20-40%)– Aumentata in:
• Ipertiroidismo
• Carenza iodica
• Difetti ormonogenesi
– Ridotta in:• Eccesso di iodio
• Tiroiditi (subacute)
• tiroidite atrofica (MI)
• Scintigrafia tiroidea– 131-I, 99mTc, altre
– Esame morfo-funzionale
• Ecografia (ECD)
• Rx/TAC collo
• Citologia su agoaspirato
• Valutaz. effetti periferici – MB, Reflessogramma
– Tempi sistolici
– colesterolo, SHBG, TBG, osteocalcina, telopeptide...

IpotalamoIpotalamo
Ritmo
TRH +TRH +
IpofisiIpofisiTSHTSH
++PeriferiaPeriferiaT3, T4T3, T4
--
ASSE Ipotalamo-ipofisi-tiroideASSE Ipotalamo-ipofisi-tiroide
--
Dopamina +
Noradrenalia -Serotonina -
++
NEUROMODULATORI
SNCSNC
TiroideTiroide
Metabolismo tessuti periferici
SMS -SMS -

IPERTIROIDISMO E TIREOTOSSICOSI
• DEFINIZIONE– Condizioni associate ad aumentate concentrazioni di
ormoni tiroidi circolanti con conseguente quadro ipermetabolico
• Ipertiroidismo: aumento delle concentrazioni di ormoni tiroidei circolanti conseguente a iperfunzione tiroidea (es. m. di Basedow)
• Tireotossicosi: oltre alle condizioni di ipertiroidismo propriamente detto include tutti gli stati con aumento delle concentrazioni degli ormoni tiroidei circolanti indipendenti dall’iperfunzione tiroidea (es. tiroidite subacuta, tireotossicosi medicamentosa)

Ipertiroidismo e tireotossicosi: classificazione
• Cause frequenti– Gozzo diffuso tossico (m. di
Flajani-Basedow-Graves)– Gozzo multinodulare tossico
(s. di Marine-Lenhart)– Gozzo uninodulare
(Adenoma) tossico (m. di Plummer)
– Ipertiroidismi iodio-indotti– Fase inziale tiroidite
subacuta
• Cause meno frequenti– Fase ipertiroidea della tiroidite di
Hashimoto (Hashitoxicosis) e della tiroidite “silente)
– Tireotossicosi medicamentosa
• Cause rare– Tireotossicosi “fattizia”
– TSH-oma
– Ca. tiroideo iperfunzionante
– Struma ovarii
– Mola vescicolare, coriocarcinoma (hCG)
– Forme genetiche (mutaz. attivanti TSH-R)

Gozzo diffuso tossico (m. di Basedow, Graves, Flajani-Basedow-Graves) -1
• DEFINIZIONE– Sindrome caratterizzata
dalla associazione di:• Ingrandimento diffuso
della tiroide (gozzo diffuso)
• Alterazioni oculari (oftalmopatia)
• Dermopatia – Mixedema pretibiale
– Acropachia
• PATOGENESI– Autoimmunità
• Anticorpi tireostimolanti anti-TSH-R
• Processi autoimmuni contro Ag orbitari/derma
– Ag specifici ?– Ag comuni o cross-reagenti
con tiroide (TSH-R)
– Stress ?• Via autoimmunità
– Predisposizione genetica• HLA (DR3)• Non-HLA

Eccesso T3, T4
TSAb
-IFN, IL-1, TNF- Adesione
cellule infiamm.
-IFN
-IFN, IL-1, TNF-
Infiltrato tiroideo
Linfonodi Midollo osseo
TSHR
Cellula follicolre
Ipertrofia, iperplasia
HLA classe IIVia cAMP
Altre vie
IL-6, IL-13, IL-15, altre
citochine
Aumentata sintesi
anticorpale
Farmaci antitiroidei
PATOGENESIDEL M. DI BASEDOW
(Weetman A.P.N Eng J Med
343:1236,2000)

Infiltrato infiammatorio autoimmune: riconoscimento Ag orbitario comune alla tiroide ?
Citochine: -IFN, IL-1, TNF-
Glicosoaminoglicani
Edema
Fibrosi
Fibroblasti
PATOGENSI OFTALMPATIA BASEDOWIANA(Weetman A.P. N Engl J Med 343:1236,2000)

Gozzo diffuso tossico (m. di Basedow, Graves, Flajani-Basedow-Graves) -2
• INCIDENZA– 0,2 - 1,9% – F/M: 6-8/1– Età massima incidenza:
35-45 aa
• ANATOMIA PATOL.– Tiroide
• Diffusa iperplasia epitelio follicolare
• Infiltrazione linfocitaria• Possibile insorgenza su
gozzo multinodulare
• ANATOMIA PATOL.(segue)– Occhi
• Iperplasia tessuto retrobulbare (t. adiposo, fibloblasti), accumulo mucopolisaccaridi
• Edema/infiltrazione linfocitaria dei mm. estrinseci --> fibrosi
– Cute• Accumulo mucopolisaccaridi nel
derma sottocutaneo

QUADRO ISTOLOGICO DI M. DI BASEDOW

Gozzo diffuso tossico (m. di Basedow, Graves, Flajani-Basedow-Graves) -3
• SINTOMATOLOGIA– Sintomi comuni
ipertiroidismo– Quadro clinico peculiare
• Gozzo diffuso (talora multinodulare): <85%
• Oftalmopatia basedowiana– Esoftalmo (proptosi)– Edema palpabrale– Diplopia, fotofobia– Iperemia/edema congiuntiva
(chemosi)– Lagoftamo (ulcere corneali)
– Quadro clinico peculiare (segue)• Mixedema pretibiale (1-5%)• Acropachia (<1%)
– Varianti• Oftalmopatia basedowiana
“isolata” (Euthyroid Graves’ disease)
• Oftalmopatia con ipotiroidismo primitivo
• Quadri di sovrapposizione con tiroidite di Hashimoto (“Hashitossicosi”)
• Neonatale (passaggio transplacentare TSAb)

Gozzo-diffuso tossico (m. di Basedow): quadri clinici

M. di Basedow neonatale
Madre
Neonato

OFTALMOPATIA BASEDOWIANA
Tessuto connettivo e grasso orbitale
Muscolo retto superiore
Compressione del nervoottico all’apice dell’orbitada parte dei mm. estrinseciingrossati
Muscolo retto inferiore
Esoftalmo da aumentato volume
tessuto retrobulbare
Edema perioorbitale da ostacolato flusso
venosoSetto ottico
Setto ottico
Muscoli estrinseciOculari ingrossati
(frecce)
Patogenesi principali manifestazioni oculari nella O.B.

OFTALMOPATIA BASEDOWIANA: QUADRI CLINICI

Oftalmopatia basedowiana: valutazione mediante schema NOSPECS
• Nessun (N) segno o sintomo = 0• Solo (O: only) segni, senza sintomi = 1• Coinvolgimento tessuti molli (S: soft tissues) = 2• Proptosi (P) >22 mm = 3• Coinvolgimento mm extraoculari (E: extraocular)
con diplopia = 4• Coinvolgimento corneale (C) = 5• Perdita della vista (S: sight) = 6

Diplopia nella oftamopatia basedowiana

Mixedema pretibiale e acropachia tiroidea nel m. di Basedow
Mixedema pretibiale
Acropachia

Gozzo diffuso tossico (m. di Basedow, Graves, Flajani-Basedow-Graves) -4
• DIAGNOSI– Quadro clinico spesso
sufficiente– FT3, FT4, TSH– Anticorpi anti-tiroide
• Anti-TPO/M (70-80%)• Anti-Tg (40-50%)• TRAb (>95%)
– Captazione 131-I• Elevata, spesso con “angolo di
fuga”
• DIAGNOSI DIFFERENZIALE– Comune a tutte le forme di
ipertiroidismo:• Nevrastenia• BPCO• Feocromocitoma
– Gozzo multinodulare tossico• TRAb, TSAb
– Oftalmopatia monolaterale (specie se eutiroidea)
• TRAb, altri Ab, soppressione TSH, TAC orbite

Tireoscintigrafie in due casi di m. di Basedow

Gozzo multinodulare tossico
• INCIDENZA– Variabile (più frequente del m. di
Basedow in aree di carenza iodica)– F/M: 4/1– Massima incidenza < 50 aa
• ANATOMIA PATOLOGICA– Gozzo multinodulare con noduli
funzionalmente autonomi– Distinto da m. di Baseodow insorto su
gozzo multinodulare
• PATOGENESI– Evoluzione di foci di autonomia
funzionale • carenza iodica; mutazioni TSH-R
• QUADRO CLINICO– Ipertiroidismo spesso più sfumato,
talora “subclinico”
– Frequenti manifestazioni cardiovascolari (f.a.)
– Possibili fenomeni compressivi tracheo-esofagei e/o mediastinici
• DIAGNOSI– Clinica
– Laboratorio/stumentale• FT3, FT4, TSH
• Anti-Tg/TPO gen. Neg
• TRAb negativi
• TSG/iodocaptazione

Gozzo Multinodulare tossico: quadro clinico e scintigrafico

Adenoma tiroideo tossico
• DEFINZIONE - ANATOMIA PATOLOGICA– Nodulo tiroideo iperfunzionante
– Adenoma follicolare (<99%)
– Rarissimo carcinoma
– Nella maggioranza dei casi (>60%) presenti mut. puntiformi somatiche del TSH-R --> attivazione costitutiva AC
• EPIDEMIOLOGIA– Incidenza inferiore a MB e GMNT
– F/M: 3/1
– Età: tutte (nei maschi >50 aa)
• QUADRO CLINICO– Nodulo tiroideo singolo, dimensioni
variabili
– Ipertiroidismo medio-lieve
– Frequenti manifestazioni cardiovascolari (f.a.)
• DIAGNOSI– Clinica
– Laboratorio/stumentale• FT3, FT4, TSH
• Anti-Tg/TPO gen. Neg
• TRAb negativi
• TSG: nodulo caldo
• Ecografia: DD emiagenesia


Adenoma tiroideo tossico: quadro clinico e scintigrafico

Altre forme di ipertiroidismo
• IPERTIROIDISMO IODIO-INDOTTO– Eccesso di iodio (>1-2 mg/die)
• Riesacerbazione ipertiroidismo sublicnico (“Jod-Basedow”)
• Tireotossicosi distruttiva (amiodarone)– Sostanze/farmaci implicati
• Mezzi di contrasto Rx• Amiodarone• Disinfettanti, antisettici• Prodotti cosmetici
– Diagnosi• Captazione del 131-I
– assolutamente bassa– relativamente bassa
• Ioduria
• FASI INIZIALI TIROIDITI (subacuta e silente)– Patogenesi
• Distruzione ghiandolare, NON IPERFUNZIONE!
– Diagnosi• Bassa-assente captazione 131-I
• VES (Tiroidite Subacuta)
• Tg elevata
• TIREOTOSSICOSI FATTIZIA– Patogenesi: psicosi (s. di Münchausen)
– Diagnosi• Bassa captazione 131-I
• Bassa Tg

Ipertiroidismi : Sintomi e segni
Sintomi Segni
Tremori/nervosismo Tachicardia sinusalePerdita di peso/aumento appetito Tachiaritmie (f. atriale)Palpitazioni Polso ipercineticoIntolleranza al caldo Aumento PA differenzialeIperidrosi Aumento itto puntaLabilità emotiva Cute calda, sudataDebolezza muscolare Tremori finiAumento frequenza alvo Ridotta forza musc.Polidipsia/Poliuria Retrazione palpebra
superiore (s. di Graefe)
Anziano: spesso sintomatologia sfumata (ipert. “apatico”)

TERAPIA IPERTIROIDISMO
• MEDICA– Antitiroidei: Metimazolo (MMI), Carbimazolo (CMI),
Propiltiouracile (PTU). Raramente: Ioduro, ac. Iopanoico, Litio
– Terapia complementare: beta-bloccanti
• RADIOMETABOLICA– 131-I (5-20 mCi)
• CHIRURGICA– Tiroidectomia (sub)totale

Terapia con farmaci antitiroidei (ATD)
Metimazolo(MMI)
Propil-tiouracile
(PTU)
Farmaco Formula Doseiniziale
100-200 mg x3/dì
15-20 mg x1-2/dì
Effetti collaterali ATDComuni:
Esantema cutaneoOrticariaArtralgieFebbre
Non comuniS. GastrointestinaliArtitiAgranulocitosi
RariAnemia aplasticaTrombocitopeniaEpatite Vasculite, sindrome simil-LESIpoglicemia

IPOTIROIDISMO: DEFINIZIONE
• Definizione– Sindrome causata da insufficiente azione degli
ormoni tiroidei a livello tissutale, caratterizzata da generalizzato rallentamento di tutti i processi metabolici

IPOTIROIDISMO: CLASSIFICAZIONE -1
• CONCETTI GENERALI– Sede della lesione
• Tiroide: Primitivo• Ipofisi: Secondario; Ipotalamo: Terziario. (Ip. Centrale)• Tessuti periferici: resistenza da mutazione recettori
– Tempo di comparsa• Congenito• Acquisito• Neonatale, Infantile, Adulto

IPOTIROIDISMO: CLASSIFICAZIONE -2
• IPOTIROIDISMO PRIMITIVO– Congenito
• Ridotta o assente massa tiroidea– Agenesia, Disgenesia, Ectopia– Mutazioni inattivanti TSH-R
• Ridotta funzione tiroidea– Disormonogenesi– Carenza iodica, Eccesso di iodio– Anticorpi bloccanti (passaggio transplacentare)– Farmaci antitiroidei (madre)

IPOTIROIDISMO: CLASSIFICAZIONE -3
• IPOTIROIDISMO PRIMITIVO– Acquisito
• Processi infiammatori– Tiroidite autoimmune di Hashimoto
– Tiroidite di Riedel
– Sequela tiroidite subacuta (rara)
• Iatrogeno– Tiroidectomia
– Farmaci antitiroidei, Litio (raro)
– Terapia radiometabolica ipertiroidismo (131-I)
– Rx terapia esterna regione cervicale
• Altre condizioni– Carenza di iodio (estrema)
– Eccesso di iodio (anche iatrogeno: Amiodarone)

IPOTIROIDISMO: CLASSIFICAZIONE -4
• IPOTIROIDISMO CENTRALE– Lesioni ipotalamiche
– Lesioni ipofisarie
– TSH bioinattivo
– Deficit isolato di TSH
– Deficit di TSH combinato con altre tropine
• RESISTENZA PERIFERICA AGLI ORMONI TIROIDEI– Mutazioni catena beta
– Deficit completo ; deficit parziale (più frequente)
(Sindrome di Refetoff)

IPOTIROIDISMO PRIMITIVO DELL’ADULTO - 1
• EPIDEMIOLOGIA– Clinicamente manifesto: 0,6-0,8% popolazione
generale– F/M: 6-8/1– Età: < 55-60 aa– Ipotiroidismo subclinico: 5-15%:> nelle donne >60 aa
• ETIOPATOGENESI– Autoimmune– Iatrogeno

QUADRI ISTOLOGICI DI TIROIDITE DI HASHIMOTO
Variante focaleVariante classica

IPOTIROIDISMO PRIMITIVO DELL’ADULTO -2
Sintomo/segno %
Adinamia 99Cute secca, ruvida 97Sonnolenza 91Eloquio rallentato 91Edema palpebrale 90Intolleranza al freddo 89Iposudorazione 89Macroglossia 82Edema al volto 79Fragilità capelli 76
Sintomo/segno %
Bradicardia 75Cardiomegalia, vers. Pericardio 70Pallore cutaneo 65Perdita memoria 60Stipsi 60Dispnea, apnea notturna 55Edemi periferici 55Voce rauca 50Meno-metrorragie 33Precordialgie 30

Ipotiroidismo grave dell’adulto (mixedema idiopatico)

MANIFESTAZIONI CARDIOVASCOLARI NELL’IPOTIROIDISMO
• Segni– Bradicardia– Polso debole e tardo– Itto ridotto– Aia cardiaca ingrandita, toni parafonici
• ECG– Appiattimento/inversione dell’onda T– Riduzione diffusa dei voltaggi– Anomalie della conduzione
• Reperti Radiografici ed ecografici– Cardiomegalia– Versamento pericardico– Cardiomiopatia ostruttiva (reversibile)
Ipertensione Arteriosa
(reversibile)

ECG nell’ipotiroidismo

ECG nell’ipotiroidismo: effetti della terapia con L-T4

Versamento pericardico massivo in un caso di grave mixedema
N.B. casi comequesto sono rari: per lo più il versamento è modesto e ri-levabile solo con ecocardio-grafia

IPOTIROIDISMO PRIMITIVO DELL’ADULTO -3
• DIAGNOSI– Clinica
• Tipico quadro (raro)
• Molto più frequente ipotiroidismo subclinico (asintomatico!)
– Laboratorio• FT4, (FT3), TSH
• TRH test
• Anti-Tg/anti-TPO
– Dosaggio autoanticorpi• Postivi anti-Tg/anti-TPO in >90-
95% dei casi imputabili a tiroidite autoimmune (prima del trattamento sostitutivo)
• Dosaggio TRAb (tipo bloccante: non di routine)
• Dosaggio altri autoanticorpi (sindromi poliendocrine)
– Altri esami• Emocromo• Ecografia tiroidea (ipoecogenicità)• Raramente utile TSG

Esempi di TRH test (200 g ev)
0
5
10
15
20
25
30
0 30 60 120 180
m.Basedow TSH-oma PRTH
0
5
10
15
20
25
30
0 30 60 120 180
Ipotir ipof Ipotir ipotipotir subclin
Minuti
TSHmU/L

TERAPIA IPOTIROIDISMO DELL’ADULTO
• TERAPIA SOSTITUTIVA CON L-TIROXINA– Dose media sostitutiva L-tiroxina: 1,5 g/Kg– Dosi più elevate nei giovani, più basse negli anziani– Nel mixedema iniziare con dosi basse (25 g/die)
aumentando di 25 g ogni due settimane– Usare dosi dimezzate ed aumenti anche più graduali in
presenza di cardiopatia ischemica– Ipotiroidismo subclinico: trattare se non ci sono
complicanze/controindicazioni – Durata terapia: per tutta la vita– Terapia con L-T3: comunemente non impiegata

IPOTIROIDISMO CONGENITO - 1• FREQUENZA
– 1/3.000 - 1/4.000 nati (primitivo: agenesia, disgenesia, ectopia)– < 1/150.000 nati (centrale)
• ETIOPATOGENESI– Forme Idiopatiche (>90% agenesia, digenesia, ectopia)– Forme Familiari
• Centrale– Mutaz. Prop-1: autos. rec. (associato deficit altri ormoni ipofisari, eccetto
ACTH)– Mutaz. Pit.1: autos. rec. autos. dom. (associato deficit PRL, GH)– Mutaz. TSH: autos. rec.
• Primitivo– Mutaz. inattivanti TRS-R: autos. rec. resistenza al TSH– Mutaz. Gs(pseudoipoparatiroidismo IA, osteodistrofia ereditaria di Albright)
Resistenza al TSH – Mutaz. TTF-2: autos. rec. agenesia tiroidea (+ atresia coane, “s. capelli irti”)– Mutaz. PAX-8: autos. dom.
– Agenesia, Disgenesia, Ectopia– Disormonogenesi (gozzo)

Disormonogenesi tiroidea
Proteina alterata Eredità Effetti
NIS (trasportatore Na+/I-) Autosomica recessiva Mancato trasporto ioduro
Tireoperossidasi Autosomica recessiva Alterata organificazione ioduro
Tireoglobulina Autosomica recessiva Alterata sintesi ormoni tiroidei
Pendrina (trasport. anioni) Autosomica recessiva Sindrome di Pendred:-difetto parziale organi- ficazione tiroidea-sordità neurosensoriale
Dealogenasi tiroidea Autosomica recessiva -Perdita ricircolo di ioduro

IPOTIROIDISMO CONGENITO - 3
• FISIOPATOLOGIA– Grave ritardo della maturazione del sistema
nervoso centrale e muscolo-scheletrico con• Cretinismo e nanismo irreversibili se non trattati
immediatamente (entro 2-3 mesi) dalla nascita
• DIAGNOSI– Screening neonatale
• T4/TSH su goccia di sangue raccolta su carta assorbente (invio per posta al laboratorio)

Ipotiroidismo congenito: quadri clinici neonatali

Nanismo e Cretinismo: conseguenze irreversibili dell’ipotiroidismo congenito non trattato

Effetti delle malattie non tiroidee sull’asse ipotalamo-ipofisi-tiroide (“sindrome da bassa T3”)
• Cause fisiologiche– Feto/neonato– Età molto avanzata (?)
• Cause patologiche– Digiuno– Malnutrizione– Malattie croniche sistemiche
• Diabete mellito non controllato• Epatiti croniche, cirrosi• insufficienza renale• Psicosi gravi• AIDS
– Altre malattie gravi acute o croniche• Infarto del miocardio• Ustioni• Tumori maligni avanzati
– Traumi fisici– Interventi chirurgici– Farmaci
• Amiodarone• Cortisonici• Propanololo• Propiltiouracile
– Mezzi di contrasto Rx• acido iopanoico

O CH2-CHCOOH
NH2HO
I 3’
I 5’
I 3
I 5
O CH2-CHCOOH
NH2HO
I 3’ I 3
I 5
O CH2-CHCOOH
NH2HO
I 3’
I 5’
I 3
5’D 5D
Tiroxina (T4)
3,5,3’-triiodotironina (T3) 3,3,5’-triiodotironina (rT3)
3,5-T2 3,3’-T2 3,5’-T2
Anomalia principale nella “sindrome da bassa T3” nellemalattie non tiroidee acute: inibizione dell’attività della 5’D
T3 rT3

Alterazioni dell’asse ipotalamo-ipofisi tiroide nelle malattie non tiroidee acute e croniche
(Van den Berghe, Eur. J. Endocrinol, 2000)
Alterazioni dell’asse ipotalamo-ipofisi tiroide nelle malattie non tiroidee acute e croniche
(Van den Berghe, Eur. J. Endocrinol, 2000)
ACUTE
TRHTRH
TSHTSH
T4T4
rT3rT3
T2T2
T3T3
( ) =( ) =
( ) =( ) =
CRONICHE
TRHTRH
TSHTSH
T4T4
rT3rT3
T2T2
T3T3 ( ) =( ) =













![tumori della tiroide [modalit compatibilit ]) tiroide.pdfCarcinoma della tiroide Microcarcinomi (](https://static.fdocuments.net/doc/165x107/5b1b4e917f8b9a1e258e9340/tumori-della-tiroide-modalit-compatibilit-tiroidepdfcarcinoma-della-tiroide.jpg)