LP Nodul Tiroid.doc
Transcript of LP Nodul Tiroid.doc

Keperawatan Medikal BedahSistem Penginderaan
LAPORAN PENDAHULUANPADA Ny. R DIAGNOSA NODUL TIROID
DI POLIKLINIK THT RUMAH SAKIT TK. II PELAMONIAMAKASSAR
Oleh:
Kelompok III
Ahmad Sayuti, S.Kep.
70900115081
Preseptor Lahan Preseptor Institusi
( ) ( )
PRODI PROGRAM PROFESI NERS
FAKULTAS KEDOKTERAN DAN ILMU KESEHATAN

UNIVERSITAS ISLAM NEGERI ALAUDDIN MAKASSAR
2016Keperawatan Medikal BedahSistem Penginderaan
RESUME KEPERAWATANPADA Ny. R DIAGNOSA NODUL TIROID
DI POLIKLINIK THT RUMAH SAKIT TK. II PELAMONIAMAKASSAR
Oleh:
Kelompok III
Ahmad Sayuti, S.Kep.
70900115081
Preseptor Lahan Preseptor Institusi
( ) ( )
PRODI PROGRAM PROFESI NERS
FAKULTAS KEDOKTERAN DAN ILMU KESEHATAN

UNIVERSITAS ISLAM NEGERI ALAUDDIN MAKASSAR
2016I. KONSEP TEORI
A. Definisi
Terminologi nodul tiroid mengacu pada setiap pertumbuhan
abnormal yang membentuk massa pada kelenjar tiroid. Nodul tiroid dapat
terjadi pada setiap bagian dari kelenjar tiroid. Sebagian nodul dapat diraba
dengan mudah, sedangkan sebagian lainnya sulit untuk diperiksa karena letak
yang profunda.
Kelenjar tiroid terletak di leher. Kelenjar ini adalah bagian dari
sistem endokrin yang memproduksi hormon tiroid membantu mengendalikan
proses metabolisme. Nodul tiroid adalah partikel-partikel tumor yang disebut
armor tiroid. Sebaran gondok lokal diakibatkan oleh infeksi. Kebanyakan
tumor tiroid biasanya jinak atau berupa kista yang berisi cairan, namun pada
kondisi melanoma juga menunjukan hal yang sama. Karena beberapa gondok
lokal kemungkinan berpotensi kanker maka sebaran gondok lokal harus
diperiksa.
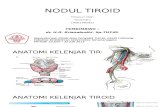
B. Anatomi & Fisiologi
Kelenjar tiroid terletak di bagian bawah leher, antara fascia colli
medialis dan fascia prevertebralis. Di dalam ruang yang sama terletak
trakhea, esofagus, pembuluh darah besar, dan serabut syaraf. Kelenjar tiroid
melekat pada trakhea sambil melingkarinya dua pertiga sampai tiga perempat
lingkaran. Keempat kelenjar paratyroid umumnya terletak pada permukaan
belakang kelenjar tyroid (Djokomoeljanto, 2001).
Tiroid terdiri atas dua lobus, yang dihubungkan oleh istmus dan
menutup cincin trakhea II dan III. Kapsul fibrosa menggantungkan kelenjar
ini pada fascia pretrakhealis sehingga pada setiap gerakan menelan selalu
diikuti dengan terangkatnya kelenjar kearah kranial. Sifat ini digunakan
dalam klinik untuk menentukan apakah suatu bentukan di leher berhubungan
dengan kelenjar tiroid atau tidak (Djokomoeljanto, 2001).

Vaskularisasi kelenjar tiroid berasal dari arteri thyroidea superior
(cabang dari arteri carotis eksterna) dan arteri thyroidea inferior (cabang arteri
subclavia). Setiap folikel limfoid diselubungi oleh jala-jala kapiler, dan jala-
jala limfatik, sedangkan sistem venanya berasal dari pleksus perifolikular
(Djokomoeljanto, 2001).
Nodus limfatikus tiroid berhubungan secara bebas dengan pleksus
trakhealis yang kemudian ke arah nodus prelaring yang tepat di atas istmus,
dan ke nl. pretrakhealis dan nl. paratrakhealis, sebagian lagi bermuara ke nl.
brakhiosefalika dan ada yang langsung ke duktus thoraksikus. Hubungan ini
penting untuk menduga penyebaran keganasan (Djokomoeljanto, 2001).
Kelenjar tiroid menghasilkan hormon tiroid utama yaitu tiroksin
(T4). Bentuk aktif hormon ini adalah Triiodotironin (T3), yang sebagian besar
berasal dari konversi hormon T4 di perifer, dan sebagian kecil langsung
dibentuk oleh kelenjar tiroid. Iodida inorganik yang diserap dari saluran cerna
merupakan bahan baku hormon tiroid. Iodida inorganik mengalami oksidasi
menjadi bentuk organik dan selanjutnya menjadi bagian dari tirosin yang
terdapat dalam tiroglobulin sebagai monoiodotirosin (MIT) atau diiodotyrosin
(DIT). Senyawa DIT yang terbentuk dari MIT menghasilkan T3 atau T4 yang
disimpan di dalam koloid kelenjar tiroid.
Sebagian besar T4 dilepaskan ke sirkulasi, sedangkan sisanya tetap
didalam kelenjar yang kemudian mengalami diiodinasi untuk selanjutnya
menjalani daur ulang. Dalam sirkulasi, hormon tyroid terikat pada globulin,
globulin pengikat tiroid (thyroid-binding globulin, TBG) atau prealbumin
pengikat tiroksin (Thyroxine-binding pre-albumine, TPBA) (De Jong &
Syamsuhidayat, 1998).
Waktu paruh T4 di plasma ialah 6 hari sedangkan T3 24-30 jam.
Sebagian T4 endogen (5-17%) mengalami konversi lewat proses
monodeiodonasi menjadi T3. Jaringan yang mempunyai kapasitas
mengadakan perubahan ini ialah jaringan hati, ginjal, jantung dan hipofisis.
Dalam proses konversi ini terbentuk juga rT3 (reversed T3, 3,3’,5’

triiodotironin) yang tidak aktif, yang digunakan mengatur metabolisme pada
tingkat seluler (Djokomoeljanto, 2001).
Menurut Djokomoeljanto (2001), efek metabolisme Hormon Tyroid adalah:
1. Kalorigenik
2. Termoregulasi
3. Metabolisme protein. Dalam dosis fisiologis kerjanya bersifat anabolik,
tetapi dalam dosis besar bersifat katabolik
4. Metabolisme karbohidrat. Bersifat diabetogenik, karena resorbsi intestinal
meningkat, cadangan glikogen hati menipis, demikian pula glikogen otot
menipis pada dosis farmakologis tinggi dan degenarasi insulin meningkat.
5. Metabolisme lipid. T4 mempercepat sintesis kolesterol, tetapi proses
degradasi kolesterol dan ekspresinya lewat empedu ternyata jauh lebih
cepat, sehingga pada hiperfungsi tiroid kadar kolesterol rendah. Sebaliknya
pada hipotiroidisme kolesterol total, kolesterol ester dan fosfolipid
meningkat.
6. Vitamin A. Konversi provitamin A menjadi vitamin A di hati memerlukan
hormon tiroid. Sehingga pada hipotiroidisme dapat dijumpai karotenemia.
7. Lain-lain : gangguan metabolisme kreatin fosfat menyebabkan miopati,
tonus traktus gastrointestinal meninggi, hiperperistaltik sehingga terjadi
diare, gangguan faal hati, anemia defesiensi besi dan hipotiroidisme.
.
C. Etiologi
Nodul tiroid sebagian besar disebabkan oleh neoplasma jinak (non-
kanker), selain itu 1% nodul tiroid disebabkan kanker tiroid. Jenis tersering
dari nodul tiroid non-kanker adalah nodul koloid dan neoplasma follikuler.
Nodul yang memproduksi hormon tiroid melebihi kebutuhan tubuh disebut
autonomous nodule, hal ini akan bermanifestasi menjadi keadaan
hipertiroidisme. Sedangkan jika nodul terisi cairan atau darah disebut sebagai
kista tiroid.
Penyebab sebagian besar nodul tiroid non-kanker belum dapat
diketahui. Seorang pasien dengan sindrom hipotiroidisme biasanya disertai

dengan nodul tiroid, hal ini biasanya disebabkan oleh penyakit inflamasi
Hashimoto’s disease. Defisiensi yodium dalam diet sehari-hari dapat
menyebabkan kelenjar tiroid membentuk nodul. (ATA)
D. Patofisiologi
Gangguan pada jalur TRH-TSH hormon tiroid ini menyebabkan
perubahan dalam struktur dan fungsi kelenjar tiroid gondok. Jika suatu
kelompok kecil sel tiroid, sel inflamasi, atau sel maligna metastase ke
kelenjar tiroid, akan menyebabkan nodul tiroid (Mulinda, 2005).
Defisiensi dalam sintesis atau uptake hormon tiroid akan
menyebabkan peningkatan produksi TSH. Peningkatan TSH menyebabkan
peningkatan jumlah dan hiperplasi sel kelenjar tyroid untuk menormalisir
level hormon tiroid. Jika proses ini terus menerus, akan terbentuk hipertrofi
kelenjar tiroid (struma). Penyebab defisiensi hormon tiroid termasuk inborn
error sintesis hormon tiroid, defisiensi iodida dan goitrogen (Mulinda, 2005).
E. Klasifikasi
Mayoritas nodul tiroid bersifat asimptomatik. Sebagian besar pasien
dengan nodul tiroid dalam keadaan eutiroid, sementara itu 1% lainnya dalam
keadaan hipertiroidisme atau tirotoksikosis. Keluhan biasanya berasal dari
desakan pada leher atau nyeri jika terjai perdarahan spontan pada nodul.
Anamnesis tentang gejala hipotiroidisme atau hipertiroidisme sangat penting
untuk pasien dengan nodul tiroid, riwayat penyakit tiroid autoimun dalam
keluarga (misalnya Hashimoto thyroiditis, Graves’ Disease), karsinoma tiroid
dan Sindrom Gardner. Jenis-jenis nodul tiroid tercantum dalam tabel 1.

Nodul koloid adalah tipe tersering dan jarang berisiko menjadi
keganasan. Sebagian besar adenoma folikuler bersifat jinak, sebagian lagi
menunjukkan gambaran karsinona folikuler. Tiroiditis kadang bermanifestasi
dalam bentuk nodul (gambar 1). Karsinoma tiroid biasanya teraba sebagai
nodul soliter. Jenis terbanyak dari nodul tiroid ganas adalah karsinoma papiler
(gambar 2). Beberapa “red flags” yang mengindikasikan adanya keganasan
pada tiroid tercantum pada tabel 2.
Gambar 1. Tiroiditis Limfositik. Dua cluster sel folikuler jinakDengan latar belakang sel-sel limfosit. Pewarnaan Diff-Quick.

Gambar 2. Aspirasi Jarum Halus pada nodul tiroid menunjukkan mikrofragmen karsinoma tiroid. Pewarnaan Papanicolaou.
F. Gejala Klinik
Pada umumnya nodul tiroid bersifat asimtomatik (tidak ada gejala)
ketika nodul tersebut pertama kali ditemukan. Umumnya, pasien dengan
nodul tiroid datang berobat karena keluhan kosmetik atau ketakutan akan
keganasan. Sebagian kecil pasien, khususnya yang dengan struma nodosa
besar, mengeluh adanya gejala mekanis, yaitu penekanan pada esophagus
(disfagia) atau trakea (sesak napas) (Noer, 1996). Gejala penekanan ini data
juga oleh tiroiditis kronis karena konsistensinya yang keras (Tim penyusun,
1994). Biasanya tidak disertai rasa nyeri kecuali bila timbul perdarahan di
dalam nodul (Noer, 1996).Keganasan tiroid yang infiltrasi nervus rekurens
menyebabkan terjadinya suara parau.

Kadang-kadang penderita datang dengan karena adanya benjolan
pada leher sebelah lateral atas yang ternyata adalah metastase karsinoma
tiroid pada kelenjar getah bening, sedangkan tumor primernya sendiri
ukurannya masih kecil. Atau penderita datang karena benjolan di kepala yang
ternyata suatu metastase karsinoma tiroid pada cranium.
G. Pemeriksaan Fisik
Anamnesis sangatlah pentinglah untuk mengetahui patogenesis atau
macam kelainan dari nodul tiroid. Perlu ditanyakan apakah penderita dari
daerah endemis dan banyak tetangga yang sakit seperti penderita (endemik).
Apakah sebelumnya penderita pernah mengalami sakit leher bagian depan
bawah disertai peningkatan suhu tubuh (tiroiditis kronis). Apakah ada yang
meninggal akibat penyakit yang sama dengan penderita (karsinoma tiroid tipe
meduler) (Tim penyusun, 1994). Pada status lokalis pemeriksaan fisik perlu
dinilai (Mansjoer, 2001)(APF):
1. jumlah nodul, diffusa atau terlokalisasi
2. Permukaan nodul rata atau noduler
3. konsistensi lunak atau padat
4. Mobilisasi, dapat digerakkan atau terfiksasi
5. nyeri pada penekanan : ada atau tidak
6. pembesaran gelenjar getah bening
Inspeksi dari depan penderita, nampak suatu benjolan pada leher
bagian depan bawah yang bergerak ke atas pada waktu penderita menelan
ludah. Diperhatikan kulit di atasnya apakah hiperemi, seperti kulit jeruk,
ulserasi.
Walaupun palpasi adalah metode relevan dalam pemeriksaan fisik
kelenjar tiroid, namun hal ini tidak sensitif dan kurang akurat karena
tergantung pada keterampilan dan pengalaman pemeriksa. Nodul berdiameter
kurang dari 1 cm biasanya tidak teraba, kecuali jika nodul tersebut terletak
pada pars anterior kelenjar tiroid. Lesi yang lebih luas lebih mudah untuk
dipalpasi kecuali nodul yang terletak pada pars posterior kelenjar tiroid.

Selain palpasi kelenjar tiroid, pemeriksaan kelenjar limfe pada kepala-leher
sebaiknya dilakukan. Indikator keganasan tiroid adalah benjolan yang padat
dan terfiksasi, limfadenopati pada regio cervikal, diameter nodul lebih dari 4
cm atau suara serak. (APF)
Palpasi dari belakang penderita dengan ibu jari kedua tangan pada
tengkuk penderita dan jari-jari lain meraba benjolan pada leher
penderita.Pada palpasi harus diperhatikan:
1. lokalisasi benjolan terhadap trakea (mengenai lobus kiri, kanan atau
keduanya)
2. ukuran (diameter terbesar dari benjolan, nyatakan dalam sentimeter)
3. konsistensi
4. mobilitas
5. infiltrat terhadap kulit/jaringan sekitar
6. apakah batas bawah benjolan dapat diraba (bila tak teraba mungkin ada
bagian yang masuk ke retrosternal)
H. Diagnosis
Pada tahun 1996, organisasi Thyroid Nodule Task Force of the
American Association of Clinical Endocrinologists dan American College of
Endocrinology memformulasikan pedoman penatalaksanaan untuk pasien
dengan nodul tiroid. Formulasi ini dibuat sebagai evaluasi diagnosis dan
penatalaksanaan nodul tiroid. Gambar 3 adalah algoritma diagnostik dalam
penatalaksanaan nodul tiroid.

I. Pemeriksaan Penunjang
1. Evaluasi Laboratorium
Pemeriksaan TSH sebaiknya dilakukan pada pasien dengan
gejala hipotiroidisme atau tirotoksikosis (gambar 4). Jika kadar TSH dalam
batas normal, maka aspirasi nodul dapat dipertimbangkan. Jika level TSH
rendah, maka diagnosis mengarah ke hipertiroidisme. Sedangkan jika level
TSH meningkat, maka dapat ditegakkan suatu diagnosis hipotiroidisme.

Kadar kalsitonin diperiksa pada pasien dengan riwayat karsinoma tiroid
dalam keluarga. Tes fungsi tiroid sebaiknya tidak digunakan untuk
membedakan nodul tiroid jinak dan ganas. T4, antibodi antitiroid
peroksidase dan pemeriksaan tiroglobulin kurang bermakna dalam
menentukan apakah nodul tiroid bersifat jinak atau ganas, tetapi
pemeriksaan ini dapat membantu diagnosis penyakit Graves atau tiroiditis
Hashimoto.
2. Pemeriksaan sidik tiroid.
Hasil pemeriksaan dengan radioisotop adalah teraan ukuran,
bentuk lokasi, dan yang utama ialah fungsi bagian-bagian tiroid. Pada
pemeriksaan ini pasien diberi Nal peroral dan setelah 24 jam secara
fotografik ditentukan konsentrasi yodium radioaktif yang ditangkap oleh
tiroid. Dari hasil sidik tiroid dibedakan 3 bentuk :
a. Nodul dingin bila penangkapan yodium nihil atau kurang
dibandingkan sekitarnya.
b. Nodul panas bila penangkapan yodium lebih banyak dari pada
sekitarnya. Keadaan ini memperlihatkan aktivitas yang berlebih.

c. Nodul hangat bila penangkapan yodium sama dengan sekitarnya.
Ini berarti fungsi nodul sama dengan bagian tiroid yang lain.
3. Pemeriksaan Ultrasonografi (USG)
Pemeriksaan ini dapat membedakan antara padat, cair, dan
beberapa bentuk kelainan, tetapi belum dapat membedakan dengan pasti
ganas atau jinak. Kelainan-kelainan yang dapat didiagnosis dengan USG :
a. kista
b. adenoma
c. kemungkinan karsinoma
d. tiroiditis
4. Biopsi aspirasi jarum halus (Fine Needle Aspiration/FNA)
Mempergunakan jarum suntik no. 22-27. Pada kista dapat juga
dihisap cairan secukupnya, sehingga dapat mengecilkan nodul (Noer,
1996).
Dilakukan khusus pada keadaan yang mencurigakan suatu
keganasan. Biopsi aspirasi jarum halus tidak nyeri, hampir tidak
menyababkan bahaya penyebaran sel-sel ganas. Kerugian pemeriksaan ini
dapat memberika hasil negatif palsu karena lokasi biopsi kurang tepat,
teknik biopsi kurang benar, pembuatan preparat yang kurang baik atau
positif palsu karena salah interpretasi oleh ahli sitologi.
5. Termografi
Metode pemeriksaan berdasarkan pengukuran suhu kulit pada
suatu tempat dengan memakai Dynamic Telethermography. Pemeriksaan
ini dilakukan khusus pada keadaan yang mencurigakan suatu keganasan.
Hasilnya disebut panas apabila perbedaan panas dengan sekitarnya > 0,9o
C dan dingin apabila <>o C. Pada penelitian Alves didapatkan bahwa pada
yang ganas semua hasilnya panas. Pemeriksaan ini paling sensitif dan
spesifik bila dibanding dengan pemeriksaan lain.

6. Petanda Tumor
Pada pemeriksaan ini yang diukur adalah peninggian
tiroglobulin (Tg) serum. Kadar Tg serum normal antara 1,5-3,0 ng/ml,
pada kelainan jinak rataa-rata 323 ng/ml, dan pada keganasan rata-rata 424
ng/ml.
J. Penatalaksanaan
Setiap nodul tiroid yang dicurigai mengandung sel-sel kanker harus
ditatalaksana secara pembedahan oleh seorang ahli bedah yang
berpengalaman. Prosedur pembedahan kelenjar tiroid dinamakan
tiroidektomi. Sebagian besar keganasan tiroid dapat disembuhkan dan jarang
mengancam kehidupan. Setiap nodul tiroid yang tidak dihilangkan harus
dievaluasi secara teliti, melalui pemeriksaan nodul setiap 6-12 bulan atau
diobati dengan preparat levotiroksin untuk menekan pertumbuhan nodul.

II. KONSEP ASUHAN KEPERAWATAN
A. Pengkajian
1. Pengumpulan Data
a. Identifikasi klien.
b. Keluhan utama klien.
1) Pre OP
Data subjektif
a) Pasien mengatakan takut akan di operasi
b) Pasien mengatakan dadanya berdebar debar
c) Pasien mengatakan malu dengan adanya benjolan di lehernya
Data objektif
a) Takikardi
b) Bola mata exopthalmus
c) Kulit basah, terus keluar keringat
d) Muka merah
e) Tremor
f) Terdapat benjolann di lehernya
2) Post OP
Data subjektif : Pasien mengeluh nyeri pada area luka operasi
Data objektif : Pasien tampak terpasang drain di area luka operasi
c. Riwayat penyakit sekarang
Biasanya didahului oleh adanya pembesaran nodul pada leher yang
semakin membesar sehingga mengakibatkan terganggunya pernafasan
karena penekanan trakhea eusofagus sehingga perlu dilakukan operasi.
d. Riwayat penyakit dahulu
Perlu ditanyakan riwayat penyakit dahulu yang berhubungan dengan
penyakit gondok, sebelumnya pernah menderita penyakit gondok.
e. Riwayat kesehatan keluarga
Ada anggota keluarga yang menderita sama dengan klien saat ini.

f. Riwayat psikososial
Akibat dari bekas luka operasi akan meninggalkan bekas atau sikatrik
sehingga ada kemungkinan klien merasa malu dengan orang lain.
2. Pemeriksaan Fisik
a. Keadaan umum
Pada umumnya keadaan penderita lemah dan kesadarannya
composmentis dengan tanda-tanda vital yang meliputi tensi, nadi,
pernafasan dan suhu yang berubah.
b. Kepala dan leher
Pada klien dengan pre operasi terdapat pembesaran kelenjar tiroid.
Pada post operasi thyroidectomy biasanya didapatkan adanya luka
operasi yang sudah ditutup dengan kasa steril yang direkatkan dengan
hypafik serta terpasang drain. Drain perlu diobservasi dalam dua
sampai tiga hari.
c. Sistem pernafasan
Biasanya pernafasan lebih sesak akibat dari penumpukan sekret efek
dari anestesi, atau karena adanya darah dalam jalan nafas.
d. Sistem Neurologi
Pada pemeriksaan reflek hasilnya positif tetapi dari nyeri akan
didapatkan ekspresi wajah yang tegang dan gelisah karena menahan
sakit.
e. Sistem gastrointestinal
Komplikasi yang paling sering adalah mual akibat peningkatan asam
lambung akibat anestesi umum, dan pada akhirnya akan hilang sejalan
dengan efek anestesi yang hilang.
f. Aktivitas/istirahat
Insomnia, otot lemah, gangguan koordinasi, kelelahan berat, atrofi
otot.
g. Eliminasi
Urine dalam jumlah banyak, perubahan dalam faeces, diare.

h. Integritas ego
Mengalami stres yang berat baik emosional maupun fisik, emosi labil,
depresi.
i. Makanan/cairan
Kehilangan berat badan yang mendadak, nafsu makan meningkat,
makan banyak, makannya sering, kehausan, mual dan muntah,
pembesaran tyroid.
j. Rasa nyeri/kenyamanan
Nyeri orbital, fotofobia.
k. Keamanan
Tidak toleransi terhadap panas, keringat yang berlebihan, alergi
terhadap iodium (mungkin digunakan pada pemeriksaan), suhu
meningkat, diaforesis, kulit halus, hangat dan kemerahan, rambut
tipis, mengkilat dan lurus, eksoptamus : retraksi, iritasi pada
konjungtiva dan berair, pruritus, lesi eritema (sering terjadi pada
pretibial) yang menjadi sangat parah.
B. Diagnosa
1. Gangguan pertukaran gas berhubungan dengan obstruksi partial
mekanik
2. Ketidakefektifan pola nafas berhubungan dengan adanya obstruksi
trakeofaringeal
3. Gangguan rasa nyaman (nyeri) berhubungan dengan tindakan bedah
terhadap jaringan/otot dan edema pasca operasi.
4. Gangguan pemenuhan nutrisi berhubungan dengan disfagia
5. Gangguan citra diri berhubungan dengan perubahan fisiologis tubuh
(pembengkakan leher), perubahan struktur dan fungsi kulit.
6. Resiko infeksi berhubungan dengan masuknya organisme sekunder

terhadap pembedahan
7. Ansietas berhubungan dengan ancaman kematian dan pola interakasi

D. Intervensi
NO DIAGNOSA NOC NIC1 Gangguan Pertukaran gas
Berhubungan dengan :
1. ketidakseimbangan perfusi
ventilasi
2. perubahan membran
kapiler-alveolar
DS:
- Sakit kepala ketika bangun
- Dyspnoe
- Gangguan penglihatan
DO:
- Penurunan CO2
- Takikardi
- Hiperkapnia
- Keletihan
1. Respiratory Status : Gas exchange
2. Keseimbangan asam Basa, Elektrolit
3. Respiratory Status : ventilation
4. Vital Sign Status
Setelah dilakukan tindakan keperawatan
selama …. Gangguan pertukaran pasien
teratasi dengan kriteria hasil:
1. Mendemonstrasikan peningkatan
ventilasi dan oksigenasi yang adekuat
2. Memelihara kebersihan paru paru dan
bebas dari tanda tanda distress
pernafasan
3. Mendemonstrasikan batuk efektif dan
suara nafas yang bersih, tidak ada
sianosis dan dyspneu (mampu
mengeluarkan sputum, mampu bernafas
1. Posisikan pasien untuk memaksimalkan
ventilasi
2. Pasang mayo bila perlu
3. Lakukan fisioterapi dada jika perlu
4. Keluarkan sekret dengan batuk atau
suction
5. Auskultasi suara nafas, catat adanya
suara tambahan
6. Berikan bronkodilator:
- ………………….
- ………………….
7. Berikan pelembab udara
8. Atur intake untuk cairan
mengoptimalkan keseimbangan.
9. Monitor respirasi dan status O2
10.Catat pergerakan dada,amati

- Iritabilitas
- Hypoxia
- Kebingungan
- Sianosis
- Warna kulit abnormal
(pucat, kehitaman)
- Hipoksemia
- Hiperkarbia
- AGD abnormal
- pH arteri abnormal
- Frekuensi dan kedalaman
nafas abnormal
dengan mudah, tidak ada pursed lips)
4. Tanda tanda vital dalam rentang normal
5. AGD dalam batas normal
6. Status neurologis dalam batas normal
kesimetrisan, penggunaan otot tambahan,
retraksi otot supraclavicular dan
intercostal
11.Monitor suara nafas, seperti dengkur
12.Monitor pola nafas : bradipena,
takipenia, kussmaul, hiperventilasi,
cheyne stokes, biot
13.Auskultasi suara nafas, catat area
penurunan / tidak adanya ventilasi dan
suara tambahan
14.Monitor TTV, AGD, elektrolit dan ststus
mental
15.Observasi sianosis khususnya membran
mukosa
16.Jelaskan pada pasien dan keluarga
tentang persiapan tindakan dan tujuan
penggunaan alat tambahan (O2, Suction,
Inhalasi)
17.Auskultasi bunyi jantung, jumlah, irama

dan denyut jantung
2 Pola Nafas tidak efektif
berhubungan dengan :
- Hiperventilasi
- Penurunan energi/kelelahan
- Perusakan/pelemahan
muskulo-skeletal
- Kelelahan otot pernafasan
- Hipoventilasi sindrom
- Nyeri
- Kecemasan
- Disfungsi Neuromuskuler
- Obesitas
- Injuri tulang belakang
DS:
- Dyspnea
1. Respiratory status : Ventilation
2. Respiratory status : Airway patency
3. Vital sign Status
Setelah dilakukan tindakan keperawatan
selama………..pasien menunjukkan
keefektifan pola nafas, dibuktikan dengan
kriteria hasil:
1. Mendemonstrasikan batuk efektif dan
suara nafas yang bersih, tidak ada
sianosis dan dyspneu (mampu
mengeluarkan sputum, mampu bernafas
dg mudah, tidakada pursed lips)
2. Menunjukkan jalan nafas yang paten
(klien tidak merasa tercekik, irama
nafas, frekuensi pernafasan dalam
rentang normal, tidak ada suara nafas
abnormal)
1. Posisikan pasien untuk memaksimalkan
ventilasi
2. Pasang mayo bila perlu
3. Lakukan fisioterapi dada jika perlu
4. Keluarkan sekret dengan batuk atau
suction
5. Auskultasi suara nafas, catat adanya
suara tambahan
6. Berikan bronkodilator :
-…………………..
-…………………….
7. Berikan pelembab udara Kassa basah
NaCl Lembab
8. Atur intake untuk cairan
mengoptimalkan keseimbangan.
9. Monitor respirasi dan status O2
10. Bersihkan mulut, hidung dan secret

- Nafas pendek
DO:
-Penurunan tekanan
inspirasi/ekspirasi
-Penurunan pertukaran udara
per menit
-Menggunakan otot
pernafasan tambahan
-Orthopnea
-Pernafasan pursed-lip
-Tahap ekspirasi berlangsung
sangat lama
-Penurunan kapasitas vital
-Respirasi: < 11 – 24 x /mnt
3. Tanda Tanda vital dalam rentang
normal (tekanan darah, nadi,
pernafasan)
trakea
11. Pertahankan jalan nafas yang paten
12. Observasi adanya tanda tanda
hipoventilasi
13. Monitor adanya kecemasan pasien
terhadap oksigenasi
14. Monitor vital sign
15. Informasikan pada pasien dan keluarga
tentang tehnik relaksasi untuk
memperbaiki pola nafas.
16. Ajarkan bagaimana batuk efektif
17. Monitor pola nafas
3 Nyeri akut berhubungan
dengan:
1. Pain Level,
2. pain control,
3. comfort level
1. Lakukan pengkajian nyeri secara
komprehensif termasuk lokasi,
karakteristik, durasi, frekuensi, kualitas

Agen injuri (biologi, kimia,
fisik, psikologis), kerusakan
jaringan
DS:
- Laporan secara verbal
DO:
- Posisi untuk menahan nyeri
- Tingkah laku berhati-hati
- Gangguan tidur (mata sayu,
tampak capek, sulit atau
gerakan kacau, menyeringai)
- Terfokus pada diri sendiri
- Fokus menyempit
(penurunan persepsi waktu,
kerusakan proses berpikir,
penurunan interaksi dengan
orang dan lingkungan)
Setelah dilakukan tindakan keperawatan
selama …. pasien tidak mengalami nyeri,
dengan kriteria hasil:
1. Mampu mengontrol nyeri (tahu
penyebab nyeri, mampu menggunakan
tehnik nonfarmakologi untuk
mengurangi nyeri, mencari bantuan)
2. Melaporkan bahwa nyeri berkurang
dengan menggunakan manajemen nyeri
3. Mampu mengenali nyeri (skala,
intensitas, frekuensi dan tanda nyeri)
4. Menyatakan rasa nyaman setelah nyeri
berkurang
5. Tanda vital dalam rentang normal
6. Tidak mengalami gangguan tidur
dan faktor presipitasi
2. Observasi reaksi nonverbal dari
ketidaknyamanan
3. Bantu pasien dan keluarga untuk mencari
dan menemukan dukungan
4. Kontrol lingkungan yang dapat
mempengaruhi nyeri seperti suhu
ruangan, pencahayaan dan kebisingan
5. Kurangi faktor presipitasi nyeri
6. Kaji tipe dan sumber nyeri untuk
menentukan intervensi
7. Ajarkan tentang teknik non farmakologi:
napas dala, relaksasi, distraksi, kompres
hangat/ dingin
8. Berikan analgetik untuk mengurangi
nyeri: ……...
9. Tingkatkan istirahat
10. Berikan klien posisi yang nyaman
11. Berikan informasi tentang nyeri seperti

- Tingkah laku distraksi,
contoh : jalan-jalan,
menemui orang lain dan/atau
aktivitas, aktivitas berulang-
ulang)
- Tingkah laku ekspresif
(contoh : gelisah, merintih,
menangis, waspada, iritabel,
nafas panjang/berkeluh
kesah)
- Perubahan dalam nafsu
makan dan minum
penyebab nyeri, berapa lama nyeri akan
berkurang dan antisipasi
ketidaknyamanan dari prosedur
12. Monitor vital sign sebelum dan sesudah
pemberian analgesik pertama kali
4 Ketidakseimbangan nutrisi
kurang dari kebutuhan
tubuh
Berhubungan dengan :
1. Nutritional status: Adequacy of nutrient
2. Nutritional Status : food and Fluid
Intake
3. Weight Control
Setelah dilakukan tindakan keperawatan
1. Kaji adanya alergi makanan
2. Kolaborasi dengan ahli gizi untuk
menentukan jumlah kalori dan nutrisi
yang dibutuhkan pasien
3. Yakinkan diet yang dimakan

Ketidakmampuan untuk
memasukkan atau mencerna
nutrisi oleh karena faktor
biologis, psikologis atau
ekonomi.
DS:
- Nyeri abdomen
- Muntah
- Kejang perut
- Rasa penuh tiba-tiba setelah
makan
DO:
- Diare
- Rontok rambut yang
berlebih
- Kurang nafsu makan
- Bising usus berlebih
selama….nutrisi kurang teratasi dengan
indikator:
1. Albumin serum
2. Pre albumin serum
3. Hematokrit
4. Hemoglobin
5. Total iron binding capacity
6. Jumlah limfosit
mengandung tinggi serat untuk
mencegah konstipasi
4. Ajarkan pasien bagaimana membuat
catatan makanan harian.
5. Monitor adanya penurunan BB dan gula
darah
6. Monitor lingkungan selama makan
7. Jadwalkan pengobatan dan tindakan
tidak selama jam makan
8. Monitor turgor kulit
9. Monitor kekeringan, rambut kusam, total
protein, Hb dan kadar Ht
10. Monitor mual dan muntah
11. Monitor pucat, kemerahan, dan
kekeringan jaringan konjungtiva
12. Monitor intake nuntrisi
13. Informasikan pada klien dan keluarga
tentang manfaat nutrisi
14. Kolaborasi dengan dokter tentang

- Konjungtiva pucat
- Denyut nadi lemah
kebutuhan suplemen makanan seperti
NGT/ TPN sehingga intake cairan yang
adekuat dapat dipertahankan.
15. Atur posisi semi fowler atau fowler
tinggi selama makan
16. Kelola pemberan anti emetik:.....
17. Anjurkan banyak minum
18. Pertahankan terapi IV line
19. Catat adanya edema, hiperemik,
hipertonik papila lidah dan cavitas oval
5 Gangguan body image
berhubungan dengan:
Biofisika (penyakit kronis),
kognitif/persepsi (nyeri kronis),
kultural/spiritual, penyakit,
krisis situasional,
trauma/injury, pengobatan
(pembedahan, kemoterapi,
1. Body image
2. Self esteem
Setelah dilakukan tindakan keperawatan
selama …. gangguan body image
pasien teratasi dengan kriteria hasil:
1. Body image positif
2. Mampu mengidentifikasi kekuatan
personal
1. Body image enhancement
2. Kaji secara verbal dan nonverbal respon
klien terhadap tubuhnya
3. Monitor frekuensi mengkritik dirinya
4. Jelaskan tentang pengobatan, perawatan,
kemajuan dan prognosis penyakit
5. Dorong klien mengungkapkan
perasaannya
6. Identifikasi arti pengurangan melalui

radiasi)
DS:
- Depersonalisasi bagian
tubuh
- Perasaan negatif tentang
tubuh
- Secara verbal menyatakan
perubahan gaya hidup
DO :
- Perubahan aktual struktur
dan fungsi tubuh
- Kehilangan bagian tubuh
- Bagian tubuh tidak
berfungsi
3. Mendiskripsikan secara faktual
perubahan fungsi tubuh
4. Mempertahankan interaksi sosial
pemakaian alat bantu
7. Fasilitasi kontak dengan individu lain
dalam kelompok kecil
6 Risiko infeksi 1. Immune Status
2. Knowledge : Infection control
1. Pertahankan teknik aseptif
2. Batasi pengunjung bila perlu

Faktor-faktor risiko :
- Prosedur Infasif
- Kerusakan jaringan dan
peningkatan paparan
lingkungan
- Malnutrisi
- Peningkatan paparan
lingkungan patogen
- Imonusupresi
- Tidak adekuat pertahanan
sekunder (penurunan Hb,
Leukopenia, penekanan
respon inflamasi)
- Penyakit kronik
- Imunosupresi
- Malnutrisi
- Pertahan primer tidak
adekuat (kerusakan kulit,
3. Risk control
Setelah dilakukan tindakan keperawatan
selama…… pasien tidak mengalami infeksi
dengan kriteria hasil:
1. Klien bebas dari tanda dan gejala
infeksi
2. Menunjukkan kemampuan untuk
mencegah timbulnya infeksi
3. Jumlah leukosit dalam batas normal
4. Menunjukkan perilaku hidup sehat
5. Status imun, gastrointestinal,
genitourinaria dalam batas normal
3. Cuci tangan setiap sebelum dan sesudah
tindakan keperawatan
4. Gunakan baju, sarung tangan sebagai alat
pelindung
5. Ganti letak IV perifer dan dressing sesuai
dengan petunjuk umum
6. Gunakan kateter intermiten untuk
menurunkan infeksi kandung kencing
7. Tingkatkan intake nutrisi
8. Berikan terapi antibiotik:...................
9. Monitor tanda dan gejala infeksi sistemik
dan lokal
10. Pertahankan teknik isolasi k/p
11. Inspeksi kulit dan membran mukosa
terhadap kemerahan, panas, drainase
12. Monitor adanya luka
13. Dorong masukan cairan
14. Dorong istirahat
15. Ajarkan pasien dan keluarga tanda dan

trauma jaringan, gangguan
peristaltik)
gejala infeksi
16. Kaji suhu badan pada pasien neutropenia
setiap 4 jam
7 Kecemasan berhubungan
dengan
Faktor keturunan, Krisis
situasional, Stress, perubahan
status kesehatan, ancaman
kematian, perubahan konsep
diri, kurang pengetahuan dan
hospitalisasi
DO/DS:
- Insomnia
- Kontak mata kurang
1. Kontrol kecemasan
2. Koping
Setelah dilakukan asuhan selama …..
kecemasan klien dapat teratasi dengan
kriteria hasil:
1. Klien mampu mengidentifikasi dan
mengungkapkan gejala cemas
2. Mengidentifikasi, mengungkapkan dan
menunjukkan tehnik untuk mengontol
cemas
3. Vital sign dalam batas normal
4. Postur tubuh, ekspresi wajah, bahasa
tubuh dan tingkat aktivitas
menunjukkan berkurangnya kecemasan
Anxiety Reduction (penurunan
kecemasan)
1. Gunakan pendekatan yang menenangkan
2. Nyatakan dengan jelas harapan terhadap
pelaku pasien
3. Jelaskan semua prosedur dan apa yang
dirasakan selama prosedur
4. Temani pasien untuk memberikan
keamanan dan mengurangi takut
5. Berikan informasi faktual mengenai
diagnosis, tindakan prognosis
6. Libatkan keluarga untuk mendampingi
klien
7. Instruksikan pada pasien untuk

- Kurang istirahat
- Berfokus pada diri sendiri
- Iritabilitas
- Takut
- Nyeri perut
- Penurunan TD dan denyut
nadi
- Diare, mual, kelelahan
- Gangguan tidur
- Gemetar
- Anoreksia, mulut kering
- Peningkatan TD, denyut
nadi, RR
- Kesulitan bernafas
- Bingung
- Bloking dalam pembicaraan
- Sulit berkonsentrasi
menggunakan tehnik relaksasi
8. Dengarkan dengan penuh perhatian
9. Identifikasi tingkat kecemasan
10. Bantu pasien mengenal situasi yang
menimbulkan kecemasan
11. Dorong pasien untuk mengungkapkan
perasaan, ketakutan, persepsi
12. Kelola pemberian obat anti cemas:........

DAFTAR PUSTAKA
Barbara C Long. 1995. Perawatan Medikal Bedah (Terjemahan), Yayasan IAPK Padjajaran Bandung
Brunner & Suddarth, 2005. Buku Ajar Keperawatan Medikal Bedah Volume 2.EGC. Jakarta
Doenges Marilynn E. 2002. Rencana Asuhan Keperawatan (Pedoman Untuk Perencanaan dan Pendokumentasian Perawatan Pasien), Edisi 3, Penerbit Buku Kedikteran : Jakarta: EGC
Nursalam. M.Nurs. , 2002. Managemen Keperawatan : Aplikasi dalam Praktek Keperawatan Profesional, Jakarta: Salemba Medika.
Mansjoer, arif dkk. 2000. Kapita selekta kedokteran, edisi ketiga jilid 1. Media Aesculapius : Jakarta.
Safery, Ns Andra wijaya, S.Kep, 2013. KMB 1 Keperawatan Medikal Bedah (Keperawatan Dewasa). Yogyakarta : Nuha Medika
Sudoyo Aru W dkk, 2009. Buku Ajar Ilmu Penyakit Dalam, Jilid II Edisi V. Jakarta : Erlangga
Syarifuddin, drs. AMK. 2006. Anatomi Fisiologi untuk mahasiswa keperawatan, edisi 3. Jakarta.: EGC
Wahyuningsih, Esti 2012. Buku Saku Diagnosa keperawatan. Jakarta: EGC












![Multipel Nodul Tiroid[1]](https://static.fdocuments.net/doc/165x107/55cf9c0f550346d033a86b57/multipel-nodul-tiroid1.jpg)