Stavba a funkcia oka - people.tuke.skpeople.tuke.sk/jozef.onufer/Vsetko o oku.pdf · Kornea Rohovka...
Transcript of Stavba a funkcia oka - people.tuke.skpeople.tuke.sk/jozef.onufer/Vsetko o oku.pdf · Kornea Rohovka...

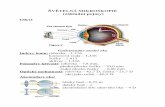
Stavba a funkcia oka
Očnica
Kostená očnica je tvorená spolu siedmimi, navzájom susediacimi lebečnými kosťami.
Hlavnú časť tvorí čelová kosť, klinová kosť, jarmová kosť a kosť hornej čeľuste. Dve
miesta sú mimoriadne krehké: dno očnice a časť bočnej vnútornej steny. To zohráva
úlohu hlavne pri úderoch na oko, lebo očnica sa prudkým tlakom na tieto miesta
môže zlomiť. Očnica má niekoľko otvorov vzadu a naspodku, ktorými vedú nervy a
cievy. Očná guľa, čiže tá časť, ktorá sa hovorovo nazýva okom, vypĺňa približne 1/5
očnice. Zvyšok je vyplnený tukovým a väzivovým tkanivom, svalmi, nervami a
cievami.
Stavba oka
0kohybné svaly
Existujú dva priame a dva šikmé okohybné svaly. Sú uložené na očnej guli vždy
hore, dolu, naľavo a napravo, ako i šikmo vonku hore a dole a sú zodpovedné za jej
pohyb vo všetkých smeroch pohľadu.
Očné viečka

Horné a dolné viečko sú dva pohyblivé očné záhyby, ktorých najdôležitejšou úlohou
je ochrana očnej gule. Viečka sa reflexne zatvárajú pri vnikaní cudzích telies a pri
silnom oslepení svetlom. Aj obočie a mihalnice zabraňujú tomu, aby sa do oka dostal
prach a pot. Viečka sa okrem toho pravidelným, mimovoľným žmurkaním starajú o
rovnomerné rozdelenie slzného filmu na rohovke. Na okraji viečok sa nachádzajú
mazové žľazy, ktoré tvoria časť slzného filmu. Tieto žľazy sa môžu zapáliť, a potom
sa vyvinúť na takzvaný jačmeň.
Očné svaly
Slzný aparát
Hlavná časť sĺz je tvorená slznými žľazami uloženými pod horným viečkom. Približne
1% produkcie sĺz pripadá na ostatné slzné žľazy, ktoré sa prevažne nachádzajú v
spojovke. Mnohými vývodmi odovzdáva slzná žľaza svoj vodnatý sekrét, ktorý sa
vďaka pohybom očných viečok rozdeľuje na očnej guli. Slzy sa hromadia vo
vnútornom očnom kútiku. Sú prijímané slznými bodmi (Puncti lacrimales) a po
spojení sú slznými kanálikmi (Canaliculi lacrimali) vedené k spoločnému kanálu
(Canalis communis) a do slzníku. Na spodnom konci má slzník nosovoslzný kanál
(Ductus nasolacrimalis), ktorý končí v nosovej dutine pod dolnou nosovou mušľou.
Človek tvorí denne približne 2-4 ml slznej tekutiny. Sekrécia sĺz vekom rapídne klesá.

Slzný aparát
Spojovka
Konjunktíva
Spojovka vystiela priestor medzi viečkami, očnou guľou a očnou dutinou. Na jednej
strane prechádza do očného kútika, na druhej strane do rohovky. Spojovka
predstavuje okrem viečok druhú ochrannú bariéru pred vniknutím choroboplodných
zárodkov a cudzích telies. Tu zohrávajú úlohu hlavne obranné funkcie, zabezpečené
bunkami a telesnými tekutinami, ktoré ničia určité baktérie. Spojovka je sliznica.
Rohovka
Kornea
Rohovka je číre tkanivo bez ciev. Ako transparentné, rovnomerne vyklenuté okno je
dôležitou časťou aparátu oka lámajúceho svetlo. Rohovka dospelého človeka je má v
strede hrúbku cca. 0,6 mm, vo vonkajšej oblasti cca. 0,8 mm. Jej priemer je približne
11,5 mm.
Očné bielko

Skléra
Biele očné bielko sa stará o stabilitu očnej gule. Skladá sa z kolagénu a elastických
vlákien.
Predná a zadná očná komora
Predná komora je priestor medzi rohovkou a dúhovkou resp. šošovkou, zadná
komora je priestor medzi dúhovku a sklovcom. Obidva priestory obsahujú komorový
mok.
Komorový uhol
Komorový uhol je tvorený rohovkou a dúhovkou. Leží v ňom trabekulárny systém ako
filtračný systém a takzvaný Schlemmov kanál ako odtokový systém pre komorový
mok, ktorý je potom vedený do malých žíl krvného systému.
Šošovka
Šošovka je okrem rohovky zodpovedná za spájanie svetelných lúčov a ich ostré
zobrazenie na sietnici. Šošovka môže meniť svoju formu a tým aj silu lomu, čo je
potrebné pri videní do blízka. Táto vlastnosť sa nazýva akomodácia. Akomodácia je
možná, lebo šošovka je obklopená elastickou kapsulou a závesnými aparátom je
spojená so svalom vráskavca (cilliárne teleso). Znížením elasticity v starobe sa
znižuje aj akomodačná schopnosť, pričom vtedy človek potrebuje okuliare na čítanie.
Šošovka sa skladá z transparentného tkaniva. Bielkoviny v šošovke v starobe
kondenzujú, a tým môžu viesť k rastúcemu optickému zhrubnutiu šošovky, a tým k
takzvanému sivému zákalu.
Sklovec
Sklovec vypĺňa 2/3 očnej gule a svojou gelovitou konzistenciou je spoluzodpovedný
za zachovanie formy, prinajmenšom pri poraneniach očnej gule. Sklovec je za
normálnych okolností číry, a tým umožňuje dobré optické zobrazenie. 98,5 % sklovca
tvorí voda. V starobe sa rovnomerná štruktúra sklovca môže zmeniť. Vtedy dochádza
k nepravidelných zhrubnutiam, ktoré človek pociťuje ako „lietajúce komáre“ alebo

podobné útvary, ktoré sa hýbu spolu s pohybmi oka. To môže mierne obmedzovať
videnie.
Dúhovka
Íris
Najdôležitejšou úlohou dúhovky je regulácia dopadania svetla v zmysle oslepenia.
Íris má centrálny, okrúhly, pohyblivý otvor, pupilu. Pupila sa môže pomocou dvoch
svalov zužovať alebo rozširovať. Obsah pigmentu pupily určuje jej farbu: Modré oči
sú menej pigmentované, hnedé oči sú silne pigmentované.
Vráskovcové teleso
Ciliárne teleso
Vráskovcové teleso umožňuje na jednej strane zmenu formy šošovky (pozri vyššie),
na druhej strane môže ovplyvňovať odtok komorového moku vďaka Schlemmovmu
kanálu (pozri vyššie). Vonkajšia vrstva vráskovcového telesa produkuje komorový
mok a odovzdáva ho do oka. Produkcia činí asi 2µl/min, takže trvá približne hodinu,
kým sa raz nahradí celý objem prednej a zadnej komory (125µl).
Cievovka
Chorioidea
Strednou vrstvou steny očnej gule je cievovka. Skladá sa prevažne z ciev a
predstavuje tak najviac prekrvené tkanivo telesa. Cievovka sa stará o výživu
vonkajšej sietnice. Svojou pigmentáciou zabraňuje rušivému rozptýlenému svetlu.
Sietnica
Retina
V sietnici ležia fotoreceptory, ktoré prijímaním svetelných a farebných podnetov
umožňujú videnie. Fotoreceptory sa delia na čapíky a tyčinky. Spolu 6,5 milióna
čapíkov slúži farebnému videniu cez deň, spolu 120 miliónov tyčiniek slúži čierno-
bielemu videniu v tme. Rôznymi miestami a nervovými vláknami v sietnici sa vedú
signály fotoreceptorov zrakovými nervami ďalej na zrakovú dráhu v mozgu. Centrum
sietnice, takzvaná makula alebo „žltá škvrna“, je funkčne najdôležitejšou časťou

sietnice. Makula je zodpovedná za rozkladaciu schopnosť a za farebné videnie. Tu je
najvyššia hustota receptorov, pokladá sa za oblasť najostrejšieho videnia.
Zrakový nerv
Cca. 1,2 milióna nervových vlákien sa stretáva v hlave zrakového nervu. Krátkym,
okrúhlym, sitovým otvorom v sietnici vystupujú vo zväzkoch a spájajú sa do
zrakového nervu. Zrakový nerv prebieha 25 až 40 milimetrov v očnej dutine a 10 až
15 milimetrov v lebke pred tým, ako sa oba zrakové nervy spoja a krížia, aby potom
spolu vústili do mozgu.
Astigmatizmus
Prehľad
Pod astigmatizmom rozumieme poruchu videnia, ktorá j
spôsobená nepravidelným zakrivením rohovky. To ved
ku skreslenému obrazu na sietnici, a tým k neostré
videniu. Astigmatizmus je väčšinou vrodený, ale môžu
ho spôsobovať aj jazvy po poraneniach rohovky. O
lekár môže presne určiť stupeň astigmatizmu a
príčiny sa na korektúru hodia okuliare alebo – pri ťaž
poškodení rohovky – transplantácia rohovky. Dôle
včasné zistenie a liečba astigmatizmu, aby sa zabránilo slabozrakosti.
e
ie
mu
čný
podľa
kom
žité je
Základné informácie
„Astigma“ znamená asi toľko ako „bez bodu“. Pri astigmatizme ide o anomáliu
tnici
Príčiny
zakrivenia lámavého prostredia, pri ktorej sa objekt v tvare bodu zobrazí na sie
ako čiara resp. tyčinka. (Pozri aj fyzikálne predpoklady). Povrch rohovky nie je v
tomto prípade guľatý – ako za normálnych okolností -, ale v jednej rovine sa láme
silnejšie než v rovine, ktorá je na ňu kolmá. V takýchto prípadoch možno povrch
rohovky porovnať napr. k elipsoidom, ako napr. s vajíčkom. Preto nie je v jednom
ohnisku možné zobrazenie objektu, ktoré je potrebné pre dobré zobrazenie.

Rozlišuje sa medzi pravidelným a nepravidelným astigmatizmom.
Pri pravidelnom astigmatizme existuje, ako bolo opísané vyššie, nepravidelná
vertikálnej rovine,
odľa
ota sa takmer vôbec nemení.
d jazvy na rohovke alebo
denú
u
ty,
obené operačne podmieneným pretiahnutím.
môže astigmatizmus diagnostikovať a jeho rozsah kvantitatívne určiť
pomocou špeciálnych prístrojov.
pravidelného astigmatizmu nastáva okuliarami so špeciálne brúsenými
cylindrickými sklami alebo aj vhodnými kontaktnými šošovkami.
o
postihnutí, nechať
lomivosť vo 2 kolmo stojacich meridiánoch (= rovinách). Keď sa vo
čiže kolmej na pozdĺžnu os tela, láme silnejšie než v horizontálnej rovine, čiže p
pozdĺžnej osi tela, hovorí sa o astigmatizme „podľa pravidla“, v opačnom prípade o
astigmatizme „proti pravidlu“. Astigmatizmus podľa pravidla je častejší a až do istého
stupňa (cca. 0,75 dpt) sa pokladá za fyziologický a nevedie k žiadnemu obmedzeniu
videnia. Predpokladá sa, že za tento astigmatizmus je zodpovedný tlak horného
viečka na rohovku.
Pravidelný astigmatizmus je spravidla dedičný, väčšinou čo sa týka jeho výšky a
smeru osí. Počas živ
Pri nepravidelnom astigmatizme je zakrivenie a lomivosť lámavého prostredia,
väčšinou rohovky, nepravidelné. Príčinou sú napríkla
nehomogénne zakalenia šošovky pri katarakte. Za zväčšujúci sa nepravidelný
astigmatizmus môže byť zodpovedný aj takzvaný keratokónus. Ide pritom o vro
chybu rohovky, ktorá sa prejavuje zväčšujúcim sa kužeľovitým vyklenutím stred
rohovky.
Prechodný astigmatizmus sa môže objavovať po operácii glaukómu alebo katarak
čo je spôs
Diagnóza
Očný lekár
Terapia
Korektúra
Korektúra astigmatizmu musí nastať už v rannom detstve, lebo inak treba počítať s
slabozrakosťou. Preto by mali najmä rodičia, ktorí sú týmto sami
svoje deti včas vyšetriť.

Nepravidelný rohovkový astigmatizmus nemožno korigovať okuliarami. Ak je stred
rohovky číry, čiže napr. bez jaziev, môže značné zlepšenie videnia priniesť tvrdá
kontaktná šošovka. Inak sa musí zvážiť transplantácia rohovky (keratoplastika).
V princípe je aj pri astigmatizme možná liečba laserom alebo operáciou. Pritom platia
tie isté obmedzenia ako pre krátkozrakosť. Každý operatívny zákrok, aj laserom,
môže viesť ku komplikáciám, ktoré môžu byť v najhoršom prípade spojené so stratou
oka alebo prinajmenšom zrakovej ostrosti. Okrem toho sa hlavne pri vyššom
astigmatizme nedá vždy presne vypočítať následná emetropia.
Prognóza
Astigmatizmus sa spravidla nemení.
Šedý zákal - Katarakta
Prehľad
Pod kataraktu alebo šedý zákal sa zahŕňajú očné choroby, ktoré sú charakteristické
zákalom očnej šošovky. Katarakta je na celom svete najčastejšou príčinou
oslepnutia, pričom v 90% prípadov ide o stareckú kataraktu. Katarakta ojedinelo
vzniká po poranení oka alebo po ožiarení, ako vedľajší účinok užívania liekov, pri
diabetes mellitus alebo je vrodená po vnútromaternicovej infekcii (napr. rubeola).
Symptómami sú pomaly rastúce poruchy videnia a silné príznaky oslepenia. Pacienti
v pokročilom štádiu okrem toho udávajú, že vidia ako cez mliečne sklo. Možnou
liečbou je operácia za lokálneho umŕtvenia, ktorá je spojená s malým operačným
rizikom a v súčasnosti má veľmi dobré výsledky.

Pacientka operovaná na šedý zákal, Neznámy
umelec, 19. storočie
Všeobecné informácie
Každá forma zakalenia očnej šošovky sa všeobecne nazýva kataraktou. Príčiny
katarakty sú mimoriadne hojné. Zďaleka však prevažuje starecká katarakta, ktorá sa
môže počas života objavovať bez zvláštnej príčiny. Existujú však rôzne formy
získanej katarakty, ktoré súvisia s určitými príčinami. Ku vzniku ochorenia tak môžu
viesť predchádzajúce poranenia oka, ožiarenie, napr. röntgénovým žiarením,
infračerveným žiarením alebo UV-žiarením, dlhodobo užívané lieky ako kortizón,
chronický zápal cievovky alebo systémové choroby ako diabetes mellitus. Katarakta
však nemusí vždy vzniknúť až v starobe človeka, môže byť i vrodená. V tomto
prípade možno často – nie vždy - nájsť príčiny: Obzvlášť obávanou je intrauterinná,
čiže vnútromaternicová infekcia (napr. rubeola); katarakta však môže byť aj dedične
podmienená.
Častosť
Katarakta predstavuje najčastejšiu príčinu oslepnutia na svete. To sa týka hlavne
rozvojových krajín, lebo operatívne zákroky tu kvôli zlej medicínskej infraštruktúre nie
sú takmer vôbec možné; prinajmenšom nie pre chudobnejšie vrstvy obyvateľstva.
Najčastejšou formou katarakty je s viac než 90 percentami starecká katarakta. V
Nemecku je na šedý zákal ročne operovaných asi 150 000 ľudí, v Berlíne je to okolo
9 000.

Symptómy
Pretože sa pri katarakte jedná o pomaly postupujúci proces, cíti sa pacient
„poškodený“ často až v neskorom štádiu. Okolie sa mu javí neostro a matne,
zahmlene a skreslene. Kontrasty strácajú na ostrosti, farby na žiarivosti. Niekedy
máva človek pocit, že pozoruje všetko ako cez mliečne sklo. Niektorí pacienti sa
najprv sťažujú na silne príznaky oslepenia, keď svieti slnko alebo pri protiosvetlení,
ako pri reflektoroch protiidúceho auta. Niektorí s radosťou zisťujú, že si zrazu
vystačia bez svojich okuliarí na čítanie. To je spôsobené zmenou vlastnosti šošovky
lámať svetlo, ktorá je zapríčinená zahmlením šošovky; postihnutý sa stáva
krátkozrakejším, čím sa najprv kompenzuje jeho starecká ďalekozrakosť. Niekedy sa
môžu objavovať aj zdvojené obrazy.
Diagnóza
Diagnóza katarakty je pre očného lekára jednoduchá a vyžaduje si spravidla len
vyšetrenie štrbinovou lampou, prípadne po medikamentóznom (kvapkami) rozšírení
zreničky. Štrbinová lampa umožňuje mikroskopické vyšetrenie vonkajšieho oka a
špeciálnym nasmerovaním svetla umožní aj optický rez okom, takže môžu byť dobre
posúdené zmeny rôznych štruktúr týkajúcich sa lokalizácie a hĺbkového rozsahu. Pri
rozvinutej katarakte sa pupila môže javiť ako biela. To je viditeľné už aj voľným okom.
V takomto pokročilom štádiu katarakty môže dochádzať napučaniu alebo
skvapalneniu šošovky s vystúpením častí šošovky do prednej komory, čím môže byť
spôsobený glaukóm. Preto by sa človek mal rozhodnúť pre liečbu skôr a nečakať až
do takéhoto stavu.
Pri vrodenej katarakte je mimoriadne dôležité to, aby sa diagnóza stanovila veľmi
skoro po pôrode, aby bola prognóza podľa možností dobrá a nedošlo k takzvanej
slabozrakosti postihnutého oka.
Terapia
Spoľahlivá medikamentózna terapia na odstránenie katarakty neexistuje. Na
dosiahnutie zlepšenia zrakovej schopnosti sa musí previesť operácia. Operácia
katarakty je dnes jedným z najistejších operačných postupov vôbec. Medzi všetkými
operáciami, či už vo všeobecnej chirurgii alebo v iných operatívnych disciplínach, je s

odstupom absolútnou špičkou na celom svete. Princípom operácie katarakty je
znovuobnovenie pôvodnej zrakovej ostrosti, a to odstránením zakalenej šošovky.
Riziká operácie šedého zákalu sú dnes tak malé, že sa už nemusí čakať na to, kým
je na odstránenie šošovky poskytnutá čisto lekárska indikácia. Doba operácie by sa
mala stanoviť podľa želania pacienta a jeho postihu v každodennom živote. Výnimku
predstavuje vrodená katarakta, pri ktorej sa čas operácie musí podľa možnosti zvoliť
čo najskôr po stanovení diagnózy. Operácia šedého zákalu sa spravidla robí pri
lokálnom umŕtvení. U skúseného operatéra často netrvá dlhšie než 15 až 20 minút. V
princípe existujú dve rôzne možnosti odstránenia šošovky: intrakapsulárna a
extrakapsulárna operačná technika.
Intrakapsulárne
Pri intrakapsulárnej metóde sa šošovka z oka odstráni kompletne spolu s jej
puzdrom. Táto technika sa používa už len zriedkavo, pretože možné komplikácie sú
tu častejšie než pri extrakapsulárnom odstránení šošovky. Táto metóda sa v prvom
rade používa vtedy, keď kontraindikácie hovoria proti extrakapsulárnej metóde.
Extrakapsulárne
Pri extrakapsulárnej operácii sa otvorí predné puzdro šošovky, aby sa vzápätí
odstránilo vnútro šošovky, pričom chirurg necháva zachovanú zadnú stenu puzdra.
Tak oku ostane prirodzená bariéra medzi zadnou a prednou časťou oka.
Najmodernejšou formou extrakapsulárnej operačnej techniky je takzvaná
fakoemulzifikácia. Pri nej sa šošovkovité jadro ultrazvukom zmenší a vzápätí sa
odsaje.
Typy implantovaných šošoviek

Náhrada šošovky
Pretože sa s odstránením šošovky odstráni z oka časť jeho optického systému, musí
sa tento deficit opäť vyrovnať. Tu v princípe existujú tri možnosti: - okuliare po
operácii zákalu, - kontaktná šošovka a – intraokulárna šošovka (umelá šošovka
zasadená do oka). Posledná možnosť je najideálnejšia, pretože je najbližšia
prirodzeným podmienkam. Intraokulárne šošovky sa rozlišujú podľa svojho miesta
implantácie. Možno tak rozlišovať šošovky prednej komory, šošovky dúhovky a

šošovky zadnej komory, ktoré sa zas diferencujú podľa šošoviek s fixáciu puzdra
alebo fixáciou sulcusu. Implantácia šošovky zadnej komory do slzného vaku puzdra
predstavuje v súčasnosti pri operácii šedého zákalu jednu z možných metód. Vo
výnimočných prípadoch však táto forma operácie nie je možná, takže vtedy sa musí
siahnuť po alternatívach. Intraokulárne šošovky sú väčšinou z poly-metyl-metakrylátu
(PMMA), čo zodpovedá viac známemu plexisklu. Často sa zasadzujú aj umelé
šošovky zo silikónov a hydrogélov. Pretože sú umelé šošovky nehybné, nemôžu
prevziať funkciu ľudskej šošovky, a to akomodáciu. Preto sú aj po operácii šedého
zákalu potrebné okuliare, spravidla hlavne na čítanie. Preto výrobcovia medzičasom
vyvinuli okrem pôvodných šošoviek s jedným výkonom lomu aj šošovky s dvomi
alebo viacerými ohniskami, takzvané multifokálne šošovky. V každodennom živote si
človek potom často vystačí aj bez okuliarov, nevýhodou však môžu byť zvýšené
príznaky oslepenia a znížená zraková ostrosť pri kontrastoch. Implantovaná šošovka
ostáva v oku celý život, preto sa neskôr nemusí nahrádzať resp. vymieňať.
Po operácii kataraktu je počas nasledujúcich týždňov nutné značne dbať na
nasledovné:
• nijaká fyzicky ťažká práca • žiadny výkonový šport • žiadne chodenie do sauny • nechodiť plávať ani sa kúpať • žiadny tlak na oko • nové okuliare sa môžu prispôsobiť po cca. 4-6 týždňoch
Komplikácie operácie
S celkovou mierou 1 až 3 percent je pravdepodobnosť komplikácie spôsobenej
operáciou katarakty veľmi malá, a väčšinu komplikácii možno dobre liečiť. Extrémne
zriedkavé, ale veľmi obávané sú takzvané expulzívne krvácania počas operácie z
cievovky do vnútra oka alebo infekcia oka spôsobená zavlečenými choroboplodnými
zárodkami, ktorá sa objavuje v prvých dňoch po operácii. Častejšie sa pooperačne
vytvára takzvaná druhotná katarakta. Tá sa vyskytuje výlučne pri extrakapsulárnej
operačnej metóde, lebo ide o zakalenie zadného puzdra šošovky, ktoré ostalo v oku.
Druhotnú kataraktu možno väčšinou odstrániť laserovou liečbou tým, že sa laserom
urobí do zadného puzdra otvor.
Prognóza

Ak neexistujú žiadne ďalšie ochorenia oka, sú vyhliadky na znovuobnovenie celkovej
zrakovej ostrosti vďaka operácii veľmi dobré. Miera komplikácii operácie šedého
zákalu je veľmi malá. Pri operácii vrodenej katarakty je prognóza závislá aj od doby
operácie, lebo je tým ovplyvnený aj stupeň slabozrakosti. Pri jednostrannej vrodenej
katarakte je nebezpečenstvo slabozrakosti veľmi vysoké, takže operácia tu musí
nastať veľmi skoro. Už existujúca slabozrakosť, ktorá sa vytvára už v prvých
týždňoch života, sa nedá viac ovplyvniť ani neskoršou operáciou katarakty.
Profylaxia
Dodnes neexistujú žiadne spoľahlivé opatrenia, ktoré by mohli vytvoreniu katarakty
zabrániť alebo ju spomaliť. Pri vzniku katarakty zohráva s istotou úlohu množstvo
faktorov. Ide však hlavne o proces starnutia.
Zelený zákal (Glaukóm)
Prehľad
Poruchou odtoku komorového moku
dochádza k zvýšeniu tlaku v oku
Pod glaukóm sa zahŕňajú ochorenia očí,
ktoré - spravidla zvýšeným vnútroočným
tlakom - poškodzujú zrakový nerv a pri
nedostatočnej terapii môžu viesť k
výpadku zorného poľa a k oslepnutiu.
Spolu na toto ochorenie trpí približne 1 %
obyvateľstva, pričom riziko značne stúpa
vo vyššom veku. Nebezpečné je hlavne
to, že ochorenie sa najprv vyvíja pomaly
a nepozorovane. Od 40. roku života sa
odporúča pravidelné vyšetrenie kvôli
včasnému zisteniu glaukómu.
Najčastejší je primárny glaukóm s otvoreným uhlom, ktorý po dlhú dobu nespôsobuje
žiadne ťažkosti; ak sa však zistí včas, dá sa veľmi dobre liečiť očnými kvapkami.
Ďalšími formami je akútny glaukóm, ktorý predstavuje naliehavý prípad a ktorý môže
veľmi rýchlo viesť k oslepnutiu, ako i vrodený glaukóm a sekundárny glaukóm ako

následok iného ochorenia očí. Ak očné kvapky nestačia, nasleduje liečba laserom
alebo operáciou.
Definícia/Príčiny
Glaukóm (= zelený zákal) je súhrnným pomenovaním pre rôzne ochorenia oka, ktoré
majú väčšinou spoločné tri charakteristiky:
• zvýšený vnútroočný tlak • výpadok zorného poľa • exkavácia papily so stratou hmoty (atrofia) zrakového nervu
Vo väčšine prípadov zohráva ako príčina vzniku glaukómu značnú úlohu zvýšenie
vnútroočného tlaku. Poruchami odtekania komorového moku do takzvaných
komorových uhlov oka dochádza k nerovnováhe medzi ustavičnou produkciou v
ciliárnom telese a odtekaním. Tekutina sa hromadí v oku, tlak sa zvyšuje. Tento
zvýšený vnútroočný tlak poškodzuje hlavne citlivé zrakové nervy. Poškodené
nervové tkanivo už nemôže podávať mozgu všetky informácie a dochádza k
výpadkom zorného poľa, ktoré sú pre glaukóm typické.
Pretože však existujú aj pacienti s glaukómom, ktorí majú normálny vnútroočný tlak,
hovorí sa aj o ďalších faktoroch ako o príčinách jeho vzniku. Istú úlohu tu tak môžu
napríklad zohrávať poruchy prekrvenia zrakových nervov a sietnice. Do úvahy by
potom prichádzali cievne ochorenia a príliš vysoký alebo príliš nízky krvný tlak.
Zvyčajne sa rozlišujú štyri rozličné formy glaukómu:
• primárny glaukóm s otvoreným uhlom • primárny glaukóm s uzavretým uhlom (= akútny glaukóm/ glaukómový záchvat) • sekundárny glaukóm, zvýšenie vnútroočného tlaku ako následok iného ochorenia oka
alebo celkového ochorenia
Častosť a rizikové faktory
Glaukóm je v priemyselných krajinách jednou z najčastejších príčin oslepnutia. Podľa
odhadu trpí na glaukóm 1 % obyvateľstva alebo je prinajmenšom vytvorením
glaukómu silne ohrozené. Najčastejšou formou glaukómu je primárny glaukóm s
otvoreným uhlom. Postihovaní bývajú predovšetkým starší ľudia. Častosť ochorenia
je v skupine 70-80-ročných minimálne osemkrát tak vysoká ako v skupine 30-40-

ročných. Pri glaukóme s otvoreným uhlom zohrávajú spolu úlohu nasledovné rizikové
faktory:
• vek nad 65 rokov • častý výskyt v rodine • diabetes mellitus • ochorenia kardiovaskulárneho aparátu • ťažké očné zápaly • silná krátkozrakosť • liečba kortizónom
Muži a ženy bývajú v mladšom veku postihovaní glaukómom rovnako často. Akútny
glaukóm sa môže v princípe objavovať v každom veku, avšak častosť s vyšším
vekom rastie. Ženy sú pritom v starobe postihované o niečo častejšie než muži.
Dôležité rizikové faktory sú:
• príliš krátka očná guľa, ktorá sa často objavuje pri hypermetropii (ďalekozrakosti) • častý výskyt v rodine
Primárny kongenitálny glaukóm sa vyskytuje zriedkavo a za normálnych okolností sa
objavuje v prvých rokoch života. Existuje pritom značná dispozícia, presný spôsob
dedičnosti však zatiaľ nie je presne známy.
Symptómy
Primárny glaukóm s otvoreným uhlom prebieha dlho asymptomaticky, čiže bez toho,
aby ho postihnutý spozoroval. V typických prípadoch sa nevyskytujú ani žiadne
bolesti. Pri vysokom vnútroočnom tlaku sa však kvôli takzvanému epitelovému
edému môžu objavovať farebné kruhy alebo dvory okolo svetelných zdrojov. Pod
epitelovým edémom rozumieme nahromadenie tekutiny v najvrchnejšej vrstve
rohovky. V neskoršom priebehu dochádza k defektom zorného poľa až k úplnému
oslepnutiu.
Akútny glaukóm sa vyznačuje tvrdým, červeným okom so zreničkou nereagujúcou na
svetlo a je spojený s bolesťami a poruchami videnia. Často možno pozorovať aj
všeobecné symptómy ako bolesti hlavy, nevoľnosť a vracanie. Primárny kongenitálny
glaukóm je u postihnutých detí nápadný slziacimi očami citlivými na svetlo a
kŕčovitým sťahom viečok. Pri veľmi veľkých očiach dojčiat vzniká naliehavé
podozrenie a bezpodmienečne by sme sa mali poradiť s odborným lekárom.

Sekundárny glaukóm môže byť podľa existujúceho ochorenia bez symptómov alebo
môže byť spojený so všetkými predtým opísanými symptómami.
Diagnóza
Primárny glaukóm s otvoreným uhlom
Pre spoľahlivú diagnózu primárneho glaukómu s otvoreným uhlom je v každom
prípade dôležité posúdenie vnútroočného tlaku, zorného poľa a papily zrakového
nervu. Niekedy sú na diagnostikovanie glaukómu potrebné dlhoročné kontroly
priebehu s dokumentáciou všetkých nálezov.
Akútny glaukóm
Rozhodujúcim príznakom existencie akútneho glaukómu sú hore uvedené
symptómy. Očný lekár môže diagnózu potom ľahko potvrdiť meraním vnútroočného
tlaku a vyšetrením predných segmentov oka ako i komorového uhla oka.
Primárny kongenitálny glaukóm
Spoľahlivá diagnóza primárneho kongenitálneho glaukómu môže byť často
stanovená len vyšetrením postihnutého dieťaťa v narkóze.
Sekundárny glaukóm
Pri sekundárnych glaukómoch stojí diagnosticky v popredí zvýšený vnútroočný tlak.
Diagnóza potom vyplýva z existujúcich ochorení.
Horná hranica vnútroočného tlaku je cca. 21-23 mm Hg (Hg = ortuť). S vyšším
vekom môže tlak tendenčne stúpať. Treba spomenúť, že napriek vnútroočnému
tlaku, ktorý je v hraniciach normy, môže existovať glaukóm. V týchto prípadoch je
vnútroočný tlak síce štatisticky v hraniciach normy, individuálne je však pre
postihnuté oko príliš vysoký a spôsobuje náležité poškodenia. Na druhej strene
nemusí zvýšený tlak nevyhnutne znamenať glaukóm. V tomto prípade je individuálna
hranica tolerancie príslušného oka vyššia než normálne.
Terapia
Na prvom mieste pri liečbe zameranej na zníženie vnútroočného tlaku stojí pri
primárnom glaukóme s otvoreným uhlom medikamentózna terapia. Pri
nasadzovaných liekoch ide pritom spravidla o očné kvapky. K dispozícii sú rôzne
skupiny účinných látok, ktoré sa môžu aj kombinovať. Pri nedostatočnej

medikamentóznej terapii sa v niektorých prípadoch možno pokúsiť o laserovú liečbu.
Efekt zníženia tlaku je však len malý a nie je trvalý. Vtedy je alternatívou operácia. Pri
operácii, ktorá sa spravidla robí v lokálnej narkóze, sa vytvorí umelý odtok pre
komorový mok.
Akútny glaukóm je núdzovým prípadom a musí sa ihneď liečiť. Primárne nasleduje
medikamentózne zníženie vnútroočného tlaku s následnou operáciou (alternatívne
laserom). Liečba kongenitálneho glaukómu nastáva vždy operatívne. Liečba
sekundárneho glaukómu závisí od existujúceho ochorenia, nastáva však v podstate
podľa hore uvedených princípov.
Profylaxia
Čo sa týka primárneho glaukómu s otvoreným uhlom sa od 40. roku života každému
človeku odporúča profylaktické vyšetrenie u očného lekára vrátane merania
vnútroočného tlaku minimálne raz za tri roky, aby sa prípadne mohlo včas začať s
liečbou na zníženie tlaku. Rizikoví pacienti by mali na preventívne lekárske
prehliadky chodiť ešte častejšie. Pacienti, ktorí už raz utrpeli nejakú pomliaždeninu
alebo iné poranenie oka, by si mali pravidelne raz za rok nechávať merať očný tlak
ešte dlho, lebo takýmto poranením môže dochádzať k sekundárnemu glaukómu. U 5
až 10 % všetkých ľudí vedie dlhšia liečba očnými kvapkami obsahujúcimi kortizón
alebo inými kortizón obsahujúcimi liekmi k takzvanému kortizónovému glaukómu ako
osobitnej forme sekundárneho glaukómu. Preto by sa príslušní pacienti mali podrobiť
kontrole očného tlaku.
Prognóza
V princípe treba vychádzať z toho, že každý glaukóm, ktorý sa nelieči, vedie k
oslepnutiu postihnutého oka. Už vzniknuté poškodenie sa napriek intenzívnej terapii
nedá viac odstrániť. Pri primárnom glaukóme s otvoreným uhlom ide o chronický
chorobný proces, ktorý prebieha skôr pomaly, a síce až roky alebo dokonca
desaťročia. Tento proces je možné vhodnou terapiou zastaviť alebo spomaliť.
Neliečený akútny glaukóm vedie väčšinou k rýchlemu oslepnutiu. Ak sa však zistí
včas a ak sa adekvátne lieči, má veľmi dobrú prognózu. Napriek včasnej liečbe
kongenitálneho glaukómu ostáva často čiastočné poškodenie so znížením zrakovej

ostrosti, pričom úplnému oslepnutiu možno väčšinou zabrániť. Prognóza
sekundárneho glaukómu závisí od existujúceho ochorenia.
Poruchy farebného videnia, farbosleposť
Prehľad
V princípe sa pri poruchách farebného videnia rozlišuje slabozrakosť a farbosleposť
na rôzne farby. Najčastejšie poruchy farebného videnia sú vrodené a zdedené, sú
častejšie u mužov než u žien a týkajú sa zelenej farby. Vyšetrením pomocou
kolorimetrickej schémy možno spravidla dobre odlíšiť človeka, ktorý nie je schopný
farebného videnia od človeka s normálnym farebným videním. Terapia alebo
profylaxia väčšiny porúch farebného videnia neexistuje.
Kolorizačné schémy na kontrolu farebného videnia
Všeobecné informácie
Za bezchybnú schopnosť rozlišovania farieb sú zodpovedné takzvané čapíky (isté
zmyslové bunky) sietnice. Čapíky môžu ako zmyslový vnem vnímať svetelné lúče s
vlnovou dĺžkou približne medzi 760 nm (červené) a 380 nm (modré). V čapíkoch sú
tri rôzne zrakové substancie, ktoré sú podľa vlnovej dĺžky dopadajúceho svetla
rôznym spôsobom stimulované a ktoré vedú k rozličným farebným vnemom v mozgu.
Zmiešaním troch základných farieb – červenej, zelenej a modrej vznikajú v mozgu
všetky farebné odtiene spektra.
Existujú rôzne druhy a rôzny rozsah porúch farebného videnia. Rozlišuje sa
slabozrakosť pri farebnom videní a farbosleposť na rôzne farby.

Častosť
Najčastejšie poruchy farebného videnia sú vrodené a dedia sa dedičnosťou viazanou
na pohlavie tak, že je značne viac postihnutých mužov (približne 8 % všetkých
mužov) než žien (približne 0,4 % žien).
Najčastejšie sa vyskytuje slabozrakosť na zelenú farbu (50 % prípadov),
nasledovaná deuteranopiou (25 %), protanopiou (15 %) a slabozrakosťou na
červenú farbu (10 %). Poruchy v oblasti modrej farby sú veľmi zriedkavé, rovnako
ako aj úplná farbosleposť.
Príčiny
Poruchy farebného videnia sú väčšinou vrodené a zdedené. Existujú však aj získané
poruchy farebného videnia, ktoré sa prejavujú napr. jedno- alebo obojstrannými
obmedzeniami vonkajšieho ohraničenia zorného poľa na farby alebo centrálnymi
výpadkami farieb. To sa môže vyskytovať pri rôznych ochoreniach sietnice alebo
zrakového nervu. Žlté videnie môže byť vyvolané príznakmi otravy určitými látkami
alebo liekmi.
Symptómy
Podľa existujúcej príčiny mávajú pacienti viac alebo menej prejavujúce sa poruchy
farebného videnia, ktoré spravidla spočívajú v oblasti červenej a zelenej farby. Ťažké
môže byť hlavne rozlišovanie červenej a zelenej. Čisto zelený farebný vnem vnímajú
títo pacienti ako sivastý. Pri veľmi zriedkavej forme úplnej farbosleposti nemožno
vnímať žiadne farby, ale len rozdiely v jase.
Pri získanej farbosleposti môžu byť – v závislosti od existujúceho ochorenia –
obmedzené aj iné funkcie, ktoré sa vtedy prejavujú napr. svetloplachosťou,
obmedzenou zrakovou ostrosťou alebo poruchou zorného poľa.
Diagnóza
Orientačná kontrola vnímania farieb môže byť prevádzaná pomocou rôznych
kolorizačných schém. Tieto schémy obsahujú čísla skladajúce sa z rôznych

farebných škvŕn na rovnako škvrnitom, inofarebnom ale jasovo rovnakom podklade.
Ľudia neschopní vnímania farieb ich sčasti nerozoznávajú. Zistenie, ktoré číselné
vzorky neboli správne prečítané, umožňuje isté závery o druhu existujúcej poruchy
farebného videnia.
Dôkladné vyšetrenie zmyslového vnímania farieb, ktoré je dôležité v určitých
pracovných odvetviach, hlavne v doprave, môže byť vykonávané len na istom
prístroji, takzvanom anomaloskope, zmiešaním a porovnaním spektrálnych svetiel.
Diagnostikovaná osoba sa pritom pozerá cez rúrku na skúšobnú platničku rozdelenú
na dve časti, ktorej dolnú polovicu tvorenú červenou a zelenou farbou na skrutke,
musí nastaviť tak, že zodpovedá hornej žltej polovici. Pri istej poruche farebného
videnia pacient nevie vytvoriť zosúladenie oboch polovíc.
Terapia
Pri vrodených poruchách farebného videnia nie je možná žiadna terapia. Ak existujú
iné ochorenia oka, mali by sa, ak je to možné, liečiť. Do úvahy pritom podľa okolností
prichádzajú silne tónované sklá, zväčšujúce optické pomôcky alebo očné kvapky na
zúženie zrenice oka.
Prognóza
Pri vrodených poruchách farebného videnia ide o trvalý nález. Všetky ostatné
funkcie, ako napr. zraková ostrosť, nie sú pritom ohrozované ani ovplyvňované. Pri
iných existujúcich ochoreniach závisí prognóza vždy aj od nich.
Profylaxia
Nie je známa žiadna profylaxia. Pri dedičnej poruche farebného videnia si možno pri
genetickom poradenstve nechať zistiť, s akou pravdepodobnosťou sa bude
ochorenie prenášať na potomkov.
Onchocerkóza, „riečna slepota“
Prehľad

Onchocerkóza je chronické ochorenie vyvolávané vlasovcami (filáriami), ktoré je
veľmi ďaleko rozšírené v Afrike a vyskytuje sa aj v Strednej a Južnej Amerike. Filárie
sa prenášajú bodnutím komára, ktorý sa rozmnožuje v blízkosti riek. Larvy
(mikrofilárie) sa potom vyvíjajú v hostiteľoch, v tomto prípade v ľudskom tele, na
pohlavne zrelé parazity, ktoré sa potom prednostne zahniezdia v podkožnom tkanive
a vedú v koži k tvorbe uzlíkov.
Putovaním lymfatickými štrbinami sa môžu v tele rozšíriť a dostať sa aj do oka,
pričom bez liečenia dochádza v 10 % prípadov k oslepnutiu. Liečbou Ivermectínom
sa môže napadnutie mikrofiláriami značne znížiť. Profylaxia pozostáva z boja proti
komárom, zo zabraňovania bodnturí komármi a užívaním Ivermectínu každých šesť
mesiacov.
Všeobecné informácie/definícia
Onchocerkóza, označovaná aj ako onchocerkiasis, patrí k filariózam, a prejavuje sa
najmä na koži a očiach („riečna slepota“). Filariózy sú ochorenia, ktoré sa môžu
vyskytnúť u ľudí a zvierat, a ktoré sú vyvolávané vlasovcami (filáriami). Tieto
vlasovce sa prenášajú hmyzom, ktorý požije larvy z kože alebo z krvi hostiteľa a po
období vývoja sa v hmyze prenesie na iného hostieľa.
Onchocerkóza sa vyskytuje v Strednej a Južnej Amerike, ako i v Afrike. V Strednej a
Južnej Amerike sa vychádza z napadnutia ca. 1 milióna ľudí. Ochorenie je však oveľa
častejšie pozorované v tropickej Afrike medzi 15° severnej a 15° južnej šírky. Táto
oblasť siaha od západnej cez centrálnu do východnej Afriky a zahŕňa Jemen. Tam sa
vychádza z ca. 50 miliónov chorých ľudí.
Pôvodca
Pôvodcom onchocerkózy je parazit Onchocerca volvolus. Dospelý samičí parazit
môže narásť až do 60 cm dĺžky, kým dospelý samčí parazit dosahuje dĺžku iba ca.
2,5 cm. Larvy (mikrofilárie) sú s 0,3 mm veľmi malé. Tak dospelé parazity, ako aj
mikrofilárie môžu prežiť mnoho rokov (viac než 17 rokov).
Cesta šírenia infekcie

Ochorenie je prenášané muche podobným druhom komárov. Tieto sa môžu vyvíjať
len v rýchlo tečúcich, okysličených vodách, čo viedlo k hovorovému označeniu
„riečna slepota“. Infikovaný komár odovzdáva larvy pri cicaní krvi, ktoré sa cez kožu
dostanú do väzivového tkaniva hostiteľa. Hostiteľom je v prvom rade človek, iné
primáty sú postihované značne zriedkavejšie. Počas mnohých mesiacov (10-20)
parazity dozrievajú k pohlavnej zrelosti.
Dospelé parazity sa prednostne ukladajú, zvinuté ako klbko, v podkožnom tkanive.
Pritom vznikajú uzlíky, ktoré môžu byť veľké až 5 cm a sú obklopené väzivovitým
púzdrom. Dospelá samička môže denne „porodiť“ až 1000 mikrofilárii. Tieto sa
pohybujú, často zvonku dobre viditeľné, v podkožnom tkanive a v lymfatických
cievach kože a môžu sa tak dostať až do oka.
Inkubačná doba
V priemere činí jeden rok, môže však trvať aj dlhšie. Inkubačná doba končí
objavením sa prvých mikrofilárií.
Symptómy
Príznaky ochorenia sú menej zjavné priamo z filárií samých, ako oveľa viac z
vyvolaných obranných reakcií ľudského hostiteľa. Sú závislé na miere napadnutia
filáriami a od individuálneho stavu obrany hostiteľa. Prvé príznaky ochorenia sa
nachádzajú na koži vo forme povrchových kožných vyrážiek so svrbiacimi
pupencami. Charakteristické sú až 5 cm veľké kožné uzlíky, obsahujúce parazity,
ktoré sa označujú aj ako onchocerkómy.
U pacientov v Afrike sa prevažne nachádzajú na trupe a končatinách, kým u
pacientov v Amerike sa skôr objavujú na hlave. Ako následok týchto, vo všeobecnosti
bezbolestných onchocerkómov, môže dôjsť k zápalu miazgových ciev a príležitostne
aj k lymfatickému edému. Pri dlhotrvajúcom napadnutí dochádza k poškodeniam
kože so stratou elasticity a poruchám pigmentu (leopardia koža). Ak sa mikrofilárie
dostanú do oka, môže dôjsť cez zápal očných spojoviek, resp. zápalu rohovky a ich
komplikácií k oslepnutiu.
Diagnóza

Mikroskopický dôkaz mikrofilárií sa darí v koži, buď v excidovanom (vyrezanom)
uzlíku alebo vo vzorke kože („skin-snips“). V oku sa mikrofilárie môžu dokázať
štrbinovou lampou. Serologické testy sú menej špecifické, môžu byť však
nápomocné pri menšom napadnutí. Ak by sa dôkaz mikrofilárií v koži nevydaril,
napriek tomu však odôvodnené podozrenie na infekciu existuje, môže nasledovať
provokačný test s dietylcabamazínom, ktorý spôsobuje alergické reakcie (pozor: Pri
predávkovaní existuje nebezpečenstvo anafylaktického šoku). Ako pri iných parazitmi
spôsobených ochoreniach je zjavné zvýšenie istých bielych krviniek(eozinofílií).
Kompikácie
Ca. 10 % pacientov oslepne bez liečby, pričom u väčšiny prípadov sú postihnuté obe
oči.
Terapia
Terapia by mala nastať „postupne“, pretože rýchle zničenie parazitov by mohlo viesť
k masívnemu zaťaženiu organizmu antigénom s nebezpečenstvom alergických
reakcií až k anafylaktickému šoku. Predtým odporúčaný dietylcarbazín sa čoraz viac
nahrádza ivermectínom, pretože nielen že účinkuje spoľahlivejšie, ale kvôli svojmu
pomalšiemu účinku vykazuje aj menšie vedľajšie účinky.
Jedinou dávkou ivermectínu sa napadnutie mikrofiláriami môže na niekoľko mesiacov
značne znížiť a síce az na 10 %! Jedna jediná dávka, podávaná každých 12
mesiacov, je pritom postačujúca. Onchocerkómy na hlave by mali byť odstránené
operatívne, aby sa zabránilo prechodu mikrofilárií do očí.
Letalita
Počas terapie sa môžu vyskytnúť život ohrozujúce anafylaktické reakcie. Samotné
ochorenie neprebieha letálne.
Profylaxia
Profylaxia v prvom rade pozostáva z boja proti komárom. Preto sú v semeništiach
nasadzované hlavne insekticídy. Na ochranu pred bodnutím komára sa odporúča

nosenie vhodného šatstva. Ivermectín pravdepodobne prevenčne pôsobí v
dávkovaní 150 µm, užívaný každých 6 mesiacov.