Refrat Ega Obgyn
-
Upload
egasuharno -
Category
Documents
-
view
78 -
download
1
Transcript of Refrat Ega Obgyn

BAB I
PENDAHULUAN
Penyakit Trofoblastik Gestasional merupakan penyakit yang terjadi pada
wanita hamil, ditandai oleh kelainan pada vili korialis yang terdiri dari proliferasi
trofoblastik dengan derajat yang bervariasi dan edema stroma vilus.1
Salah satu penyakit trofoblas gestasional yang sering ditemukan adalah mola
hidatidosa. Angka kejadian mola di rumah sakit besar di Indonesia kira-kira 1 di
antara 80 persalinan normal.1 Angka kejadian tersebut jauh lebih tinggi dibandingkan
dengan USA, di mana angka kejadian mola di negara tersebut sebesar 1: 2000.2,3
Secara umum angka kejadian mola pada wanita Asia lebih tinggi daripada negara
barat. Wanita yang berusia kurang dari 20 tahun atau lebih dari 35 tahun mempunyai
resiko 10 kali lebih besar untuk menderita mola. Angka kejadian juga lebih tinggi
pada wanita sosial ekonomi rendah.1,2
80% mola bersifat jinak. Meskipun demikian kemungkinan keganasan pada
kasus mola juga harus dipikirkan. Salah satu komplikasi molahidatidosa adalah
terjadinya degenerasi keganasan pasca molahidatidosa, kejadian keganasan pasca
molahidatidosa berkisar 20 %. Kehamilan pada wanita yang berumur >45 tahun akan
meningkatkan kehamilan mola 10x lebih besar dibanding pada wanita berusia 20-40
tahun. Penelitian pada beberapa negara menunjukkan bahwa resiko kejadian mola
hidatidosa meningkat secara progresif pada wanita berumur >40 tahun, mencapai
hampir 1 dari 3 persalinan normal pada wanita yang berumur >50 tahun. (6)
Komplikasi keganasan ini membawa dampak negatif terhadap angka
kesakitan dan kematian ibu. Melakukan usaha untuk menurunkan kejadian keganasan
(koriokarsinoma) pasca mola hidatidosa lebih baik karena mola hidatidosa merupakan
penyakit wanita dalam masa reproduksi yang umumnya terjadi pada usia muda
( kurang lebih 20 tahun, bahkan angka kejadian ini juga cenderung tinggi pada wanita
yang berusia <15 tahun) dan belum mempunyai anak.
Menurut penelitian, usaha menurunkan kejadian keganasan ini dapat
dilakukan dengan pemberian retinol palmitat. Pengobatan dengan sitostatika
merupakan pengobatan yang mahal dengan kegagalan pengobatan berkisar 20,30%.
1

Kegagalan ini umumnya disebabkan karena penyebaran keganasan ke organ tubuh
yang jauh. Oleh karena itu, perlu dilakukan usaha penanganan kasus mola harus
tuntas dalam penatalaksanaan post evakuasi mola hidatidosa dimana follow-up pasien
sangat diperlukan untuk memantau perkembangan penyakit tersebut dan pencegahan
keganasan sebelum dan sesudah terdiagnosa mola hidatidosa. (Andrijono,
www.lontar.ui.ac.id/opac/themes/libri2/detail.jsp?id=76384&lokasi=lokal).L
Referat ini dibuat dengan tujuan agar para pembaca mengetahui,
mengenali ,dan memahami penatalaksanaan mola hidatidosa terkini yang dapat
diaplikasikan dalam praktek sehari-hari.
2

BAB II
TINJAUAN PUSTAKA
A. DEFINISI
Mola berasal dari bahasa Latin yang berarti massa, sedangkan hidatidosa
berasal dari kata hydatis (Yunani) yang berarti tetesan air. 2
Mola hidatidosa adalah kehamilan abnormal, dengan ciri-ciri stroma villus
korialis langka vaskularisasi, dan edematus. Jaringan trofoblast pada villus, kadang-
kadang berproliferasi ringan kadang-kadang keras, dan mengeluarkan hormon yaitu
Human Chorionic GonadootrophinI (HCG) dalam jumlah yang lebih besar daripada
kehamilan biasa. Janin biasanya meninggal, akan tetapi villus-villus yang membesar
dan edematus itu hidup dan tumbuh terus. Gambaran yang diberikan ialah sebagai
segugusan buah anggur. Mola hidatidosa termasuk dalam klasifikasi penyakit
trofoblastik gestasional berdasarkan histologi dan klinis. 7
B. ETIOLOGI
Penyebab mola hidatidosa belum diketahui.
Faktor-faktor yang dapat menyebabkan mola hidatidosa, antara lain : 7
1. Faktor Ovum : ovum memang sudah patologik sehingga mati, tetapi terlambat
dikeluarkan
2. Imunoselektif dari trofoblas
3. Keadaan sosioekonomi yang rendah
4. Paritas tinggi
5. Kekurangan protein
6. Infeksi virus dan faktor kromosom yang belum jelas
Berdasakan penelitian Andrijono yang ditilik dari segi nutrisi, defisiensi
vitamin A (retinol) dapat mengakibatkan mola hidatidosa karena mola hidatidosa
merupakan kehamilan yang abnormal yang pada pemeriksaan histopatologi ditandai
3

dengan proliferasi sel sitotrofoblas, sinsitiotrofoblas, dan intermediate trofoblas.
Vitamin A mengontrol proliferasi sel, dan penurunan kadar vitamin A menyebabkan
proliferasi tidak terkontrol.
D. FAKTOR RESIKO
Walaupun etiologi penyakit ini belum diketahui, telah lama diketahui bahwa
penderita penyakit ini mempunyai faktor resiko tertentu. Telah diketahui bahwa
penyakit ini banyak ditemukan pada golongan sosio ekonomi rendah, umur di bawah
20 tahun dan di atas 34 tahun, dan dengan paritas tinggi. Karena adanya faktor risiko
ini, maka walaupun etiologi belum diketahui, insiden penyakit ini dapat diturunkan
dengan suatu upaya preventif berupa pencegahan kehamilan di bawah 20 tahun dan di
atas 34 tahun dengan jumlah anak tidak lebih dari tiga, disamping usaha pemerintah
untuk menaikkan tingkat hidup masyarakat akan pula menurunkan insiden.9 Juga
disebutkan defisiensi lemak hewani dan karotene merupakan faktor resiko. Secara
singkat dapat disimpulkan bahwa peran graviditas, paritas, faktor reproduksi lain,
status estrogen, kontrasepsi oral dan faktor makanan dianggap sebagai faktor resiko
walaupun masih belum jelas hubungannya.
E. PATOGENESIS (mola patogen)
Karakteristik mola hidatidosa adalah adanya konseptus jaringan
trofoblastik hiperplastik yang tertanam pada plasenta.. Hasil konsepsi ini tidak
memiliki inner cell mass.1
Saat ini, Mola hidatidosa dianggap berasal dari trofoblas ekstraembrionik.
Persamaan histologis antara vesikel mola dan villi korionik mendukung kalau kedua
hal tersebut saling berhubungan. Meskipun begitu, gambaran patologi hasil
histerektomi memberikan konsep baru mengenai pembentukan mola hidatidosa
sebagai transformasi dari embryonic inner cell mass Sesaat sebelum pembentukan
endoderm. Pada saat ini, embryonic inner cell mass berpotensi untuk berdiferensiasi
menjadi lapisan ekto,meso, dan endoderm. Namun jika terjadi gangguan, maka
perubahan tersebut gagal terjadi maka terjadilah pembentukan trofoblas (yang berasal
dari embryonic inner cell mass) yang akan berkembang menjadi sitotrofoblas dan
sinsitiotrofoblas, and masih mampu untuk membentuk ektraembrionik mesoderm
4

yang akhirnya akan membentuk vesikel dari mola dengan mesoderem yang longgar
pada inti villinya.7
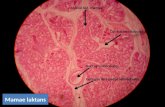
Tabel 2. Gambaran Trofoblas Normal
Keterangan
:
Kotak atas : Gambaran Mikroskopis Trofoblas Normal
Kotak tengah : Gambaran Ilustrasi Trofoblas
5

Kotak bawah : Proses Invasi Trofoblas
Mola hidatidosa terdiri dari dua tipe yaitu mola sempurna (complete mole)
dan mola parsial (partial mole). 1
1. Mola sempurna (complete mole) memiliki pola kromosom diploid, dengan
seluruh kromosom berasal dari ayah melalui fertilisasi monosperma maupun
disperma. Pada fertilisasi monosperma, satu sperma haploid membuahi ovum
tanpa nukleus dan kemudian menggandakan kromosomnya. Fertilisasi
monospermia selalu menghasilkan kariotipe 46XX karena kariotip zigot 46XY
kekurangan gen X-linked yang penting untuk pertumbuhan (Larsen, 1997). Pada
fertilisasi disperma, 2 sperma akan membuahi ovum tanpa nukleus. Fertilisasi ini
dapat menghasilkan kariotip 46XX ataupun 46XY. Kariotip 46XX ditemukan
pada 90% mola sempurna (complete mole). Penemuan ini menandakan bahwa
fertilisasi monosperma merupakan mekanisme genetik dominan (Szulman, 1978).
Bentuk yang jarang dari mola sempurna (complete mole) yang rekuren adalah asal
biparietal dan dihasilkan dari misekspresi gen yang tidak dicetak (imprinted
genes). Mola tipe ini terbentuk bila kehilangan maternal imprints ovum.
Walaupun hasil konsepsi memiliki gen dari kedua orangtuanya, kehilangan
maternal imprinting memberikan fungsi sejajar 2 genom paternal. Kehamilan
mola rekuren tipe ini merupakan familial dan diturunkan secara autosomal resesif.
Regio yang berperan adalah 19q13.4.3 Penelitian terbaru membuktikan adanya
resesi pada gen di lokus 19q13.4 dimana NALP7 yang merupakan bagian dari
protein CATERPILLAR yang berperan dalam proses apoptosis dan Pathogen-
induced Inflamation. Meskipun peran dari NALP7 belum diketahui, namun
diduga berkaitan dengan oogenesis atau proses invasi trofoblast di endometrium
dan pembentukan desidua.6
Mola sempurna (complete mole) terbentuk tanpa formasi jaringan fetal.
Gambaran inilah yang membedakannya dengan mola parsial. Pada evaluasi
patologi, mola sempurna (complete mole) memperlihatkan vili korionik yang
membengkak dengan gambaran-mirip-anggur grapes ("cluster of grapes" atau
6

"honeycombed uterus" atau "snow-storm")1 dan dengan adanya jaringan
trofoblast hiperplasia tanpa adanya bagian fetal yang dapat teridentifikasi atau
membran amnion.2,4 Melalui mikroskop terlihat vili korion hidrofik dengan edema
interstitial. Pembuluh darah fetus tidak ada pada stroma villi.4 Semua mola
hidatidosa mengeluarkan hCG. Marker inilah yang digunakan untuk memonitor
regresi tumor setelah evakuasi.4 Komplikasi utama dari mola sempurna ini adalah
2% kemungkinan progresi kearah keganasan yaitu koriokarsinoma.1
Gambar1. Kajii et al; 1977 karyotiping yang menyatakan mola sejati berasal dari
paternal.
2. Mola parsial biasanya memiliki kariotip tripoid (69XXX, 69XXY, atau 69XYY)
yang merupakan hasil fertilisasi telur normal dengan 2 sperma. Maka dari itu,
mola parsial berisi 2 set kromosom paternal dan 1 set kromosom maternal. 10%
mola parsial memiliki tetraploid atau kariotip lebih banyak yang terdiri dari set
multipel dari kromosom paternal yang dikombinasikan dengan 1 set kromosom
maternal. Jaringan fetal biasanya muncul sebagai mola parsial nemun fetus
nonviable, pertumbuhan sangat terhambat atau memiliki banyak kelainan. Pada
analisa patologi, mola parsial memperlihatkan pembengkakan vili korion,
7

hiperplasia trofoblas dengan atau tanpa atipia, villous scalloping, inklusi stroma
trofoblas dan embrio/fetus yang dapat diidentifikasi.2,5
F. KLASIFIKASI(1)
Berdasarkan ada tidaknya janin, maka mola hidatidosa diklasifikasikan
sebagai:
1. Mola hidatidosa komplet2,9
Angka kejadian mola hidatidosa komplet lebih sering daripada mola
hidatidosa parsial. Resiko untuk berkembang menjadi tumor trofoblas darimola
hidatidosa komplit sekitar 20%. Mola hidatidosa komplet merupakan hasil konsepsi
abnormal tanpa disertai embrio. Ditandai gambaran sekelompok buah anggur. Villi
koriales berkembang menjadi masa vesikel yang jernih. Vesikel tersebut tumbuh
besar sampai mengisi seluruh kavum uterus.
Vesikel tersebut terdiri dari berbagai ukuran dari yang hampir tidak terlihat
sampai beberapa sentimeter diameternya. Struktur histologisnya berrsifat:
a. Degenerasi hidropik dan edema stroma villi
b. Tidak adanya pembuluh darah pada villi yang edema
c. Proliferasi dari epitel trofoblas menjadi berbagai tingkatan
d. Tidak adanya fetus atau amnion
Secara singkatnya dapat disebutkan perubahan histologis yang terlihat berupa:
a. Degenerasi hidropikdan edema stroma villi
b. Tidak adanya pembuluh darah pada villi yang edema
c. Proliferasi dari epitel trofoblast menjadi berbagai tingkatan
d. Tidak adanya fetus atau amnion
Pada kehamilan mola dilakukan penelitian sitogenik dan ditemukan
komposisi kromosom yang paling sering adalah 46xx, dengan kromosom
seluruhnya berasal dari ayah sehingga secara keseluruhan menggantikan
kontribusi dari ibu. Biasanya hal ini terjadi sebagai hasil dari fertilisasi
telur yang kosong oleh satu spermatozoa. Meskipun jarang, dapat juga
dijumpai komposisi kromosom 46xy. Dalam hal ini, dua spermatozoa
telah membuahi satu ovum yang mengalami kekurangan kromosom.
8

2. Mola hidatidosa parsial2,9
Merupakan suatu hasil konsepsi abnormal dengan disertai adanya embrio atau
janin yang cenderung untuk mati lebih awal. Hiperplasia trofoblastik yang terjadi,
lebih bersifat fokal daripada generalisata, kariotipe secara khas lebih triploid, yaitu 69
xxy atau 69 xyy, dengan satu komplemen haploid maternal tapi biasanya dengan dua
komplemen haploid maternal. Janin secara khas menunjukkan stigmata triploid yang
mencakup malformasi kongenital multipel dan retardasi pertumbuhan.
Mola ini mengalami perubahan yang bersifat fokal dan kurang agresif
pertumbuhannya dibanding dengan mola hidatidosa komplet. Mungkin dijumpai
beberapa jaringan fetus, biasanya minimal ditemukan kantong amnion.
Hiperplasia trofoblastik bersifat fokal daripada umum. Angka kejadian
koriokarsinoma pada mola hidatidosa parsial cenderung lebih rendah. Dari 3000
kasus mola hidatidosa parsial hanya 2 kasus dilaporkan yang berlanjut menjadi
koriokarsinoma.
Struktur histologisnya bersifat:
1. Abnormal villi.Terlihat campuran dari sel villi besar dan kecil; jumlahnya tidak
menentu. Meningkatnya inklusi pseudovilli. Kemudian akan terlihat pembuluh
darah angioma melingkari villi avaskular lainnya. stroma villi mempunyai
struktur retikular, beberapa villi bersifat fibrotik.
2. Proliferasi trofoblastik berlebihan. Lebih sedikit bila dibandingkan dengan mola
hidatidosa komplit, biasanya fokal dan kadang-kadang tidak ada.
3. Perubahan hidropik. Bersifat fokal, membesar pada trimester kedua. Pada
trimester pertama biasanya kecil, ireguler dan mempunyai villi fibrotik. Pada
mola yang telah lama terdapat sisterna yang besar, jarang terlihat pada aborsi
hidropik.
4. Adanya fetus atau bagian janin yang nekrotik atau sel merah bernukleus juga
amnion.
9

Tabel karakteristik mola hidatidosa bentuk komplet dan parsial 5
No. Gambaran Mola komplet Mola parsial
1. Jaringan embrio atau janin tidak ada ada
2. Pembengkakan hidatidosa pada villi difus fokal
3. Hiperplasia trofoblastik difus fokal
4. Inklusi stroma tidak ada ada
5. Lekukan vilosa tidak ada ada
6. Kariotipe Paternal 46xx (96%) Paternal & maternal
46xy (4%) 69xxy
7. Neoplasia trofoblastik 20 % 5% (koriokarsinoma jarang)
Klasifikasi FIGO (FIGO, 2000)
Pembagian stadium dari Federation International Gynecolog Obsteterician
1982 sifatnya sederhana dan menggunakan kriteria yang sama dengan keganasan
ginekologi yanglain. Pembagian ini mengacu pada pemeriksaan klinis dan hasil pemeriksaan
radiologi dantidak menggunakan langkah-langkah rumit yang mungkin tidak dapat
dilakukan dinegara-negara yang sedang berkembang.
Tabel 7. Modifikasi kombinasi sistem skor WHO dengan staging FIGO
Stadium I Tumor semata-mata terdapat dalam uterus
Stadium II Tumor menyebar ke adneksa, atau keluar dari uterus namun terbatas
padastruktur genital
Stadium III Tumor menyebar ke paru-paru dengan atau tanpa penyebaran ke
traktus genitalis
Stadium IV Tumor menyebar ke tempat-tempat lain
10

Kelemahan - kelemahan pembagian ini :
a) Diagnosis TTG pasca evakuasi jaringan mola semata-mata mengacu pada
gambaranregresi hCG yang abnormal tampa harus mencari letak pertumbuhan
jaringantrofoblasnya baik secara klinis maupun radiologi.
b) Klasifikasi ini tidak menjelaskan bagaimana caranya menemukan
pertumbuhan di luar uterus.
c) Cara penyebaran TTG berbeda dari cara penyebaran keganasan ginekologi
yang lain,metastasis di luar pelvis bisa terjadi tanpa harus ada penyakit
primernya baik uterusmaupun dalam pelvis.
d) Sistem ini tidak melibatkan faktor-faktor prognosis seperti kadar hCG; masa
laten darikehamilan terakhir dan jenis kehamilan sebelumnya, sehingga
sebagai akibatnyapengobatan kurang adekuat. Pada tahun 1991, FIGO
menambahkan faktor prognostik kedalam sistem staging anatomik yang klasik
dengan faktor prognostik, yaitu nilai hCG urin > 100.000mIU/ml dan β HCG serum
> 40.000 mIU/ml dan lamanya waktu dari terminasi kehamilannya hingga
terdiagnosis > 6 bulan 1.
e) Staging harus berdasarkan riwayat kehamilan, pemeriksaan klinis, pendekatan
laboratorium dan radiologis.
Faktor-faktor yang harus dipertimbangkan :
a) Riwayat kemoterapi pada PTG sebelumnya.
b) Jika tumor ditempat implantasi plasenta (harus dilaporkan terpisah).
c) Konfirmasi histologik tidak bermakna.
Pada tahun 2000, FIGO menerima sistem skor WHO berdasar pada faktor
prognostik.Sistem ini pertama kali diungkapkan oleh Prof. Kenneth Bagshawe. Nilai
skor untuk faktor resiko yaitu 1, 2, 3 dan 4. Golongan darah tidak digunakan dalam
sistem skor ini. Metastaseke hepar mendapatkan skor 4. Batasan skor antara resiko
rendah dan resiko tinggi ditetapkanoleh FIGO Cancer Committee
Announcement pada Juni 2002 . Skor 6 termasuk dalamresiko rendah dan hanya
mendapat single agent kemoterapi. Skor 7 termasuk dalam resiko tinggi dan
membutuhkan kemoterapi kombinasi. Tidak ada lagi golongan resiko
11

sedang.Kombinasi antara sistem skor faktor resiko WHO dengan stadium FIGO
diterima oleh FIGO staging and Nomenclature committee pada September 2002.
(Hoskins, 1989)
12

H. DIAGNOSIS(2,3,5)
1. Anamnesis 1,6,8,9
- terdapat gejala-gejala hamil muda yang kadang-kadang lebih nyata dari
kehamilan biasa
- terdapat perdarahan yang sedikit atau banyak, tidak teratur, warna tengguli
tua atau kecoklatan
- pembesaran rahim yang tidak sesuai (lebih besar) bila dibandingkan dengan
usia kehamilan seharusnya
- keluar jaringan mola seperti buah anggur atau mata ikan (tidak selalu ada)
yang merupakan diagnosa pasti
2. Gejala klinik
a. Perdarahan
b. Pembesaran uterus
c. Tidak adanya aktifitas janin
d. Eklampsia dan preeklmpsia
e. Hiperemesis
f. Tirotoksikosis
g. Embolisasi
h. Mola hidatidosa sering disertai dengan kista lutein, baik unilateral maupun
bilateral.
Mola hidatidosa komplet
- Perdarahan pervaginam : gejala umum dari mola komplet.
jaringan mola terpisah dari desidua, menyebabkan perdarahan. Uterus
mungkin membesar karena sejumlah besar darah dan cairan gelap masuk
ke dalam vagina. Gejala ini muncul pada 97% kasus.
- Hiperemesis : karena peningkatan secara ekstrem kadar hCG
- Hipertiroidisme : kira-kira 7% pasien mengalami takikardi, tremor dan
kulit yang hangat.
Mola hidatidosa parsial
13

- Pasien dengan mola hidatidosa parsial tidak memiliki gejala yang sama
dengan mola komplet. Pasien ini biasanya mempunyai gejala dan tanda
seperti abortus inkomplet atau missed abortion.
- Perdarahan pervaginam
- Adanya denyut jantung janin
3. Pemeriksaan fisik 1,2,7,9
Pada pemeriksaan fisik ditemukan:
Inspeksi
- Muka dan kadang-kadang badan kelihatan pucat kekuning-kuningan yang
disebut muka mola (mola face)
- Kalau gelembung mola keluar dapat dilihat jelas
Palpasi
- Uterus membesar tidak sesuai dengan usianya, terasa lembek
- Tidak teraba bagian-bagian janin dan balotemen dan juga gerak janin
- Adanya fenomena harmonika : darah dan gelembung mola keluar, dan
fundus uteri turun, lalu naik lagi karena terkumpulnya darah baru
Auskultasi
- Tidak terdengar bunyi denyut jantung janin
- Terdengar bising dan bunyi khas
Pemeriksaan dalam
- Pastikan besarnya rahim, rahim terasa lembek, tidak ada bagian-bagian
janin, terdapat perdarahan dan jaringan dalam kanalis servikalis dan
vagina, serta evakuasi keadaan serviks.
4. Pemeriksaan Penunjang 1,2,7,9
A. Pemeriksaan laboratorium
Pengukuran kadar -hCG tidak lagi digunakan untuk menegakkan
diagnosis mola karena sudah digantikan oleh USG. Pemeriksaan serial
diperlukan untuk mendeteksi penyakit PTG yang persisten setelah
pengeluaran mola.
14

Yang harus diperhatikan di sini adalah hormon -hCG, karena
karakteristik yang terpenting dari penyakit ini adalah kemampuannya
dalam memproduksi hormon -hCG, sehingga jumlah hormon ini lebih
meningkat bila dibandingkan dengan kehamilan normal pada usia
kehamilan tersebut. Hormon ini dapat dideteksi di urin maupun dalam
serum penderita. Namun pemeriksaan yang dilakukan pada serum
terpengaruh oleh lebih sedikit variabel daripada yang di urin. Terdapat tiga
jenis pemeriksaan -hCG, yaitu :
- -hCG kualitatif serum, yang dapat mendeteksi kadar hCG > 5 – 10
mIU/ml
- -hCG kualitatif urin, yang dapat mendeteksi kadar hCG > 25-50
mIU/ml
- -hCG kuantitatif urin, yang dapat mendeteksi kadar hCG > 5-2 juta
mIU/ml
Hasilnya harus dibandingkan dengan kadar -hCG serum kehamilan
normal pada usia kehamilan yang sama. Bila kadar -hCG kuantitatif
>100.000 mIU/L mengindikasikan pertumbuhan ukuran yang berlebihan
dari trofoblastik dan meningkatkan kecurigaan adanya kehamilan mola
namun kadang-kadang kehamilan mola dapat memiliki nilai hCG normal.
Biasanya tes -hCG normal setelah 8 minggu post evakuasi mola.
Bila jauh lebih tinggi dari rentangan kadar normal pada tingkat kehamilan
tersebut, suatu persangkaan diagnosa mola hidatidosa dibuat. Kadar
hormon -hCG sangat tinggi dalam serum, 100 hari atau lebih setelah
menstruasi terakhir. Pemantauan secara hati-hati dari kadar -hCG,
penting untuk diagnosis, penatalaksanaan dan tindak lanjut pada semua
kasus penyakit trofoblastik. Jumlah hormon -hCG yang ditemukan pada
serum atau urin berhubungan dengan jumlah sel-sel tumor yang ada.
B. Ultrasonografi
Pada kehamilan mola, bentuk karakteristik yang ada berupa gambaran
seperti “badai salju“ tanpa disertai kantong gestasi atau janin. Pemeriksaan
USG sebaiknya dilakukan pada setiap pasien yang pernah mengalami
perdarahan pada trisemester awal kehamilan dan memiliki ukuran uterus
yang lebih besar daripada usia kehamilannya.
USG dapat menjadi pemeriksaan yang spesifik untuk membedakan antara
kehamilan normal dengan mola hidatidosa. Namun harus diingat bahwa
15

beberapa struktur lainnya dapat memperlihatkan gambaran yang serupa
dengan mola hidatidosa termasuk myoma uteri dengan kehamilan ini dan
kehamilan janin > 1. Pada kehamilan trimester I gambaran mola hidatidosa
tidak spesifik sehingga seringkali sulit dibedakan dari kehamilan
anembrionik, missed abortion, abortus incomplitus atau mioma uteri. Pada
kehamilan trimester II gambaran mola hidatidosa umumnya lebih spesifik,
kavum uteri berisi massa ekogenik bercampur bagian-bagian anekhoik
vesikuler berdiameter antara 5-10 mm. Gambaran tersebut dapat
dibayangkan seperti gambaran sarang tawon (honey comb) atau badai salju
(snow storm). 9
Pada 20-50% kasus dijumpai adanya massa kistik multilokuler di daerah
adneksa. Massa tersebut berasal dari kista teka lutein. Kista ini tidak dapat
tidak dapat diketahui keberadaannya jika hanya dengan pemeriksaan
palpasi bimanual. USG dapat mendeteksi adanya kita teka lutein oleh
karena itu untuk mengetahui ada tidaknya kista teka lutein dipergunakan
USG.
C. Foto rontgen
Pada kehamilan 3-4 bulan, tidak ditemukan adanya gambaran tulang-tulang
janin. Organ-organ janin mulai dibentuk pada usia kehamilan 8 minggu dan
selesai pada usia kehamilan 12 minggu. Oleh karena itu pada kehamilan
normal seharusnya dapat terlihat gambaran tulang-tulang janin pada foto
rontgen.
D. Uji sonde
Dengan perasat Hanifa Winkjosastro, kita masukkan sonde uterus. Jika
sonde masuk ke dalam kavum uteri tanpa tahanan dan dapat diputar 360o
dengan deviasi sonde kurang dari 10o, berarti merupakan kehamilan mola.
E. Amniografi
Dengan menggunakan bahan radioopague yang dimasukkan ke dalam
uterus secara transabdominal, akan memberikan gambaran radiografik yang
khas untuk mola hidatidosa. Kavum uterus ditembus dengan jarum
amniosentesis. Suntikan 20 ml hypague segera. Dibuat foto anteroposterior
5-10 menit kemudian. Pola sinar X yang terjadi seperti sarang tawon, yang
ditimbulkan oleh bahan kontras yang mengelilingi gelombang-gelombang
korion. Amniografi ini sekarang sudah jarang digunakan lagi semenjak
adanya USG yang lebih mudah.
I. KRITERIA DIAGNOSTIK
16

Pada beberapa kasus, vesikel hidatidosa yang berupa gambaran anggur
dikeluarkan sebelum mola secara spontan abortus atau dikeluarkan dengan operasi.
Pengeluaran secara spontan umum terjadi pada minggu ke-16 dan jarang setelah 28
minggu. Penemuan klinik berupa perdarahan yang menetap dan pembesaran uterus
lebih dari usia kehamilan harus dicurigai sebagai kehamilan mola. Harus juga
dipikirkan apakah pembesaran uterus tersebut disebabkan oleh kesalahan data
menstruasi, mioma uteri, hidramnion, atau kehamilan ganda. Penegakan diagnosis
yang akurat ialah dengan pemeriksaan USG. Umumnya struktur lain mungkin
memiliki penampilan serupa dengan mola, termasuk diantaranya mioma uteri dan
kehamilan ganda.
Sebagai kesimpulan, kriteria diagnostik dari mola hidatidosa komplet sebagai
berikut:
1. Perdarahan yang terus-menerus pada kehamilan kurang lebih 12 minggu yang
biasanya bersifat masif dan berwarna kecoklatan
2. Pembesaran uterus melebihi usia kehamilan
3. Tidak adanya bagian janin dan denyut jantung janin walaupun uterus membesar
setinggi pusat atau lebih.
4. Gambaran USG yang khas : badai salju
5. Kadar serum hCG yang lebih tinggi daripada kadar umum berdasarkan masa
kehamilan
6. Preeklampsi dan eklampsi yang muncul sebelum minggu ke-24
7. Hiperemesis gravidarum
Diagnosa pasti ditegakkan bila kita melihat lahirnya gelembung-gelembung mola.
Tetapi bila kita menunggu sampai gelembung mola keluar biasanya sudah terlambat,
karena pengeluaran gelembung umumnya disertai perdarahan yang banyak dan
keadaan umum pasien menurun. Yang baik ialah bila dapat mendiagnosis mola
sebelum keluar gelembung.
J. DIAGNOSA BANDING 1,2,7,9,10
- Kehamilan normal
- Kehamilan dengan mioma uteri
- Hidramnion
- Gemelli
- Abortus
- Kehamilan ektopik terganggu
K. KOMPLIKASI
17

Perforasi uterus selama kuret hisap sering muncul karena uterus yang
membesar. Jika hal ini terjadi prosedur penanganannya harus dalam
bimbingan laparaskopi.
Perdarahan sering pada evakuasi mola, karenanya oksitosin IV harus
diberikan sebelum prosedur dimulai. Methergin atau Hemabase dapat juga
diberikan.
Penyakit trofoblastik ganas terjadi pada 20 % kehamilan mola, karenanya
pemeriksaan kuantitatif hCG serial dilakukan selama 1 tahun post evakuasi
sampai hasilnya negatif.
DIC, karena jaringan mola melepaskan faktor yang bersifat fibrinolitik.
Semua pasien harus diperiksa kemungkinan adanya koagulopati.
Emboli trofoblastik dapat menyebabkan insufisiensi pernafasan akut.
Faktor resiko terbesar ialah pada ukuran uterus yang lebih besar dari yang
diharapkan pada usia kehamilan 16 minggu. Kondisi ini dapat berakhir fatal.
Anemia, karena perdarahan yang berulang-ulang
Perdarahan dan syok. Penyebab perdarahan ini mungkin disebabkan oleh
pelepasan jaringan mola tersebut dengan lapisan desidua, perforasi uterus oleh
karena keganasan, atonia uteri atau perlukaan pada uterus karena evakuasi
jaringan mola.
Infeksi sekunder
Perforasi, karena keganasan atau karena tindakan
Keganasan, baik menjadi koriokarsinoma ataupun menjadi mola invasif
L. PENATALAKSANAAN 1,2,3,4,5,6,7,8,9,10
Penatalaksanaan mola hidatidosa terdiri dari 4 tahap, yaitu:
1. Perbaikan keadaan umum
Yang termasuk usaha ini misalnya transfusi darah pada anemia berat dan syok
hipovolemik karena perdarahan atau menghilangkan penyulit seperti
preeklampsia dan tirotoksikosis. Preeklampsia diobati seperti pada kehamilan
biasa, sedangkan untuk tirotoksikosis diobati sesuai protokol penyakit dalam.
2. Pengeluaran jaringan mola
Bila diagnosis telah ditegakkan, kehamilan mola harus segera diakhiri. Ada
dua cara evakuasi, yaitu: a) kuret hisap, b) histerektomi
a. Kuret hisap
Kuret hisap merupakan tindakan pilihan untuk mengevakuasi jaringan mola, dan sementara proses evakuasi berlangsung berikan infus 10 IU
18

oksitosin dalam 500 ml NaCl atau RL dengan kecepatan 40-60 tetes/menit. Oksitosi diberikan untuk menimbulkan kontraksi uterus mengingat isinya akan dikeluarkan. Tindakan ini dapat mengurangi perdarahan dari tempat implantasi dan dengan terjadinya retraksi miometrium, dinding uterus akan menebal dan dengan demikian resiko perforasi dapat dikurangi 8.Bila sudah terjadi abortus maka kanalis servikalis sudah terbuka. Bila belum terjadi abortus, kanalis servikalis belum terbuka sehingga perlu dipasang laminaria atau servikalis dilator (setelah 10 jam baru terbuka 2-5 cm). Setelah jaringan mola dikeluarkan secara aspirasi dan miometrium memperlihatkan kontraksi dan retraksi, biasanya dilakukan kuretase yang teliti dan hati-hati dengan menggunakan alat kuret yang tajam dan besar. Jaringan yang diperoleh diberi label dan dikirim untuk pemeriksaan. Kuretase kedua dilakukan apabila kehamilan seusia lebih dari 20 minggu, atau tidak diyakini bersih. Kuret ke-2 dilakukan kira-kira 10-14 hari setelah kuret pertama. Pada waktu itu uterus sudah mengecil sehingga lebih besar kemungkinan bahwa kuret betul-betul menghasilkan uterus yang bersih.
Jika terdapat mola hidatidosa yang besar (ukuran uterus >12 minggu, dan dievakuasi dengan kuret hisap, laparatomi harus dipersiapkan, atau mungkin diperlukan ligasi arteri hipogastrika bilateral bila terjadi perdarahan atau perforasi. Sebelum kuret sebaiknya disediakan persediaan darah untuk menjaga kemungkinan terjadi perdarahan masif selama kuretase berlangsung.
b. HisterektomiSebelum kuret hisap digunakan, histerektomi sering dipakai untuk pasien dengan ukuran uterus di luar 12-14 minggu. Namun histerektomi tetap merupakan pilihan pada wanita yang telah cukup umur dan cukup mempunyai anak.
Alasan untuk melakukan histerektomi ialah karena umur tua dan paritas tinggi karena hal tersebut merupakan predisposisi timbulnya keganasan. Batasan yang dipakai ialah umur 35 tahun dengan anak hidup tiga. Tidak jarang bahwa pada sediaan histerektomi bila dilakukan pemeriksaan histopatologi sudah tampak adanya tanda-tanda mola invasif.
Ada beberapa ahli yang menganjurkan agar pengeluaran jaringan
dilakukan melalui histerektomi. Tetapi cara ini tidak begitu populer dan
sudah ditinggalkan. Walau histerektomi tidak dapat mengeliminasi sel-sel
tumor trofoblastik, namun mampu untuk mengurangi kekambuhan
penyakit ini.
19

3. Terapi profilaksis dengan sitostatika
Diberikan pada kasus mola dengan resiko tinggi akan terjadinya
keganasan di bawah pengawasan dokter.3 Misalnya umur tua dan paritas
tinggi yang menolak untuk dilakukan histerektomi atau kasus dengan hasil
histopatologi yang mencurigakan. Biasanya diberikan Methotrexate atau
Actinomycin D. Tidak semua ahli setuju dengan cara ini, dengan alasan
jumlah kasus mola yang menjadi ganas tidak banyak dan sitostatika
merupakan obat yang berbahaya.
Goldstein berpendapat bahwa pemberian sitostatika profilaksis dapat
menghindarkan keganasan metastasis serta mengurangi terjadinya
koriokarsinoma di uterus sebanyak 3 kali. Kadar hCG >100.000 IU/L
praevakuasi dianggap sebagai resiko tinggi untuk perubahan ke arah
keganasan.
Stadium I, risiko rendah, PTG non metastasisKemoterapi tunggal
Methotrexate 15 mg/m2/hari, IM/IV, selama 5 hari, interval 2 minggu Dactinomycin 0,5 mg/hari, selama 5 hari, interval 2 mingguEtoposide 200 mg/m2/hari, selama 5 hari, interval 2 mingguMethotrexate 1 mg/kgBB (>70 mg), IM/IV, hari 1,3,5,7 + asam folat 0,1 mg/kgBB, IM/IV, hari 2,4,6,8, interval 2 minggu
Stadium II-III, risiko sedang, PTG metastasis risiko rendahKemoterapi kombinasi dua obat
Methotrexate 15 mg/m2/hari + Dactinomycin 0,5 mg/hari, IV, selama 5 hari, interval 2 mingguMethotrexate 15 mg/m2/hari + Etoposide 200 mg/m2/hari, IV, selama 5 hari, interval 2 minggu
Stadium IV, risiko tinggi, PTG metastasis risiko tinggiMultikemoterapiMAC, setiap hari selama 5 hari
Methotrexate 0,3 mgDactinomycin 0,5 mgCyclophosphamide 3 mg/kg atau Chlorambucil 0,15 mg/kg
EMA-COHari 1Etoposide 100 mg/m2, IV, dalam 30 menitMethotrexate 100 mg/m2, IV, bolusMethotrexate 100 mg/m2, drip dalam 12 jamDactinomycin 0,5 mg, IV bolus
20

Hari 2Etoposide 100 mg/m2, IV, dalam 30 menitDactinomycin 0,5 mg, IV bolusLeucovorin 15 mg, IV/IM/oral, setiap 12 jam, 4 dosis terbagi, 24 jam setelah pemberian methotrexateHari 8Cyclophosphamide 600 mg/m2, IV, dalam 30 menitVincristine 1 mg/m2, IV bolus
EHMMACSeri 1Etoposide 100 mg/m2/hari, selama 5 hariSeri 2Hydroxyurea 0,5 mg, peroral, diulang 12 jam kemudian pada hari 1Methotrexate 50 mg, IM, diulang setiap 48 jam (hari 2,4,6,8)Seri 3Dactinomycin 0,5 mg, setiap hari selama 5 hariSeri 4Vincristine 1 mg/m2, hari 1 dan 3
Cyclophosphamide 400 mg/m2, IV, hari 1 dan 3
Mola hidatidosa merupakan kehamilan abnormal yang pada pemeriksaan
histologi didapatkan proliferasi sel trofoblas. Sejumlah 80% penderita mola
hidatidosa akan mengalami regresi pasca evakuasi. Regresi spontan pasca evakuasi
disebabkan karena sel trofoblas mempunyai aktifitas apoptosis. Sejumlah 20%
penderita mola hidatidosa menderita degenerasi keganasan yang secara klinis disebut
PTG. Degenerasi keganasan ini mungkin disebabkan karena aktifitas proliferasi yang
dominan sehingga proliferasi terjadi berkelanjutan pasca evakuasi. Mekanisme
apoptosis pada mola hidatidosa belum diketahui sepenuhnya. Asam retinoat yang
merupakan zat aktif retinol atau vitamin A mempunyai aktifitas merangsang
pengistirahatan siklus sel dan merangsang apoptosis. Penelitian yang dilakukan oleh
Andrijono telah membuktikan adanya keberadaan reseptor Retinol Binding Protein
(RBP) pada sel trofoblas molahidatidosa. Ekspresi reseptor RBP dijumpai pada
21

membran sel dan sitoplasma. Ekspresi reseptor RBP pada sel sinsitiotrofoblas lebih
kuat jika dibandingkan dengan sel sitotrofoblas.
4. Pemeriksaan tindak lanjut (follow up)
Tujuan utama follow up untuk mendeteksi adanya perubahan yang mengarah
keganasan.
Metode umum follow up adalah sebagai berikut:
- Mencegah kehamilan selama periode follow up, minimal 1 tahun
- Pengukuran kadar serum β-HCG setiap 2 minggu
- Mempertahankan terapi selama kadar serum menurun. Peningkatan atau
pendataran kadar membutuhkan evaluasi dan terapi lanjut
- Jika kadar normal (mencapai batas rendah dari pengukuran, dilakukan
pengukuran setiap bulan sekali selama 6 bulan dan tiap 2 bulan selama 1
tahun
- Follow up dapat dihentikan dan kehamilan diijinkan 1 tahun kemudian
Setiap periksa ulang penting diperhatikan :7
1. Gejala klinik: keadaan umum dan perdarahan
2. Lakukan pemeriksaan dalam dan pemeriksaan inspekulo: tentang keadaan serviks, uterus cepat bertambah kecil atau tidak
3. Reaksi biologis atau imunologis air seni, kalau reaksi titer tetap (+) maka harus dicurigai adanya keganasan. Keganasan masih dapat timbul setelah 3 tahun pasca terkenanya mola hidatidosa. Menurut Harahap tumor timbul 34,5% dalam 6 minggu, 62,1% dalam 12 minggu, dan 79,4% dalam 24 minggu serta 97,2% dalam 1 tahun setelah mola keluar.
Lama pengawasan berkisar antara satu atau dua tahun, mengingat kemungkinan terjadi keganasan setelah mola hidatidosa (20%). Gejala-gejala koriokarsinoma yang harus diwaspadai setelah dilakukan kuretase mola adalah perdarahan yang terus menerus, involusi rahim tidak terjadi, kadang-kadang malahan nampak metastasis di vagina berupa tumor-tumor yang biru ungu, rapuh, dan mudah berdarah sebesar kacang Bogor.1
Selama pengawasan, secara berkala dilakukan ginekologis, kadar -HCG dan radiologi. Cara yang paling peka saat ini adalah dengan pemeriksaan -HCG yang menetap untuk beberapa lama. Jika masih meninggi, hal ini berarti masih ada sel-sel trofoblas yang aktif. Cara yang umum dipakai sekarang ini adalah dengan radioimmunoassay terhadap -HCG sub-unit. Pemeriksaan kadar -HCG diselenggarakan setiap minggu sampai kadar menjadi negatif selama 3 minggu dan selanjutnya setiap bulan selama 6 bulan. Mungkin juga
22

timbul metastasis di paru-paru yang menimbulkan batuk dan haemoptoe. Oleh karena itu, bila ada gejala-gejala yang mencurigakan harus dibuat foto rontgen paru.1
SKEMA MANAJEMEN PADA MOLA HIDATIDOSA (6)
Dalam proses ekspulsi Uterus
- sedatif - koreksi anemia (tranfusi darah)
- infus - darah tetap di pertahankan
- tranfusi darah menjelang pengeluaran
percepat evakuasi (pengeluaran)
oxytocin drip
+
suction
- pasien muda - umur 35 tahun
- ingin mempunyai anak
Kuretase
(antara hari 5-7)
evakuasi Hysterektomi
(selektif)
Vaginal Abdominal
Hysterotomy
Cervik baik cervik tak baik - cervic tidak baik
- perdarahan
Oxytocin drip dilatasi lambat
+ Pada cervik
Suction evakuasi (laminaria)
+ kuretase secepatnya
suction evakuasi
23

kuretase antara hari 5-7
Kontrol rutin (kurang lebih untuk 2 tahun)
M. PROGNOSIS
WHO SCORING SISTEM 5
Faktor Prognosis 0 1 2 31. Usia < 39 th > 39 th2. Kehamilan sebelumnya Mola Aborsi Aterm 3. Interval < 4 bl 4-6 bl 7-12 bln > 12 bln 4. -hCG < 1000 < 10.000 < 100.000 > 100.0005. ABO maternal-paternal OxA, AxO B, AB6. Ukuran tumor terbesar 3-5 > 5
7. Lokasi metastase Limpa, ginjal
GIT, hati Otak
8. Angka metastase 1-4 4-8 > 8
9. Kemoterapi terdahulu Tunggal Multipel
Total skor :
0-4 resiko rendah 5-7 resiko sedang > 8 resiko tinggi
Data mortalitas berkurang secara drastis mencapai 0 dengan diagnosa dini dan
terapi yang adekuat. Dengan kehamilan mola yang lanjut, pasien cenderung untuk
menderita anemia dan perdarahan kronis. Infeksi dan sepsis pada kasus-kasus ini
dapat menyebabkan tingkat morbiditas yang tinggi.
Evaluasi dini tidak menghilangkan kemungkinan berkembangnya tumor
persisten. Hampir 20% mola komplet berlanjut menjadi tumor gestasional
trofoblastik. Lurain and Colleagues (1987) melaporkan setelah evakuasi mola
hidatidosa, 81% mengalami regresi spontan dan 19% berlanjut menjadi tumor
trofolastik gestasional.
24

Pemantauan yang dilihat pada pasien mola hidatidosa yang telah menjalani
evakuasi mengindikasikan bahwa tindakan ini bersifat kuratif pada lebih dari 80%
pasien. Mola hidatidosa yang berulang terjadi pada 0,5 – 2,6%, dengan resiko yang
lebih besar untuk menjadi mola invasif atau koriokarsinoma. Terjadinya proses
keganasan bisa berlangsung antara 7 hari sampai 3 tahun pasca mola, tetapi yang
paling banyak dalam 6 bulan pertama. Kurang lebih 10-20% mola hidatidosa komplet
menjadi metastastik koriokarsinoma yang potensial invasif.
Kematian pada kasus mola disebabkan karena perdarahan, infeksi,
preeklampsia, payah jantung, emboli paru atau tirotoksikosis. Di negara maju,
kematian karena mola hampir tidak ada lagi, tetapi di negara berkembang masih
cukup tinggi, yaitu berkisar 2,2-5,7%.
Pasien mola dianggap sehat kembali, sampai sekarang belum ada kesepakatan.
Curry mengatakan sehat bila kadar -HCG dua kali berturut-turut normal. Ada pula
yang mengatakan bila sudah melahirkan anak yang normal.
25

BAB V
KESIMPULAN
Penyebab mola hidatidosa belum diketahui secara pasti sehingga tidak dapat
diketahui usaha pencegahan yang harus dilakukan, oleh karena itu sangatlah penting
untuk dapat mendeteksi dan menangani kasus ini sedini mungkin terutama karena
kecenderungannya menjadi ganas.
Perdarahan yang terjadi selama kehamilan muda (walaupun tanpa pembesaran
uterus yang tidak sesuai dengan umur kehamilan) harus dicurigai terhadap
kemungkinan adanya penyakit mola hidatidosa. Walau tidak tertutup kemungkinan
adanya kehamilan ganda, kesalahan HPHT, hidramnion, Abortus imminen, dll.
Demikian juga adanya gejala-gejala preeklamsia dan eklamsi dini pada kehamilan
yang lebih muda harus diwaspadai adanya mola hidatidosa.
Diagnosa ditegakkan melalui anamnesa, pemeriksaan fisik dan pemeriksaan
penunjang. Diagnosa pasti ditegakkan bila adanya gelembung-gelembung mola atau
jaringan mola yang keluar. Bila masih terdapat keraguan dalam penegakkan diagnosa,
cara yang sangat membantu yaitu pemeriksaan USG yang akan memberikan
gambaran badai salju. Pengukuran kadar B-hCG secara serial digunakan dalam
mendeteksi penyakit trofoblas ganas yang terjadi setelah evakuasi jaringan mola.
Penanganan yang cepat dan tepat dibutuhkan karena biasanya pasien datang
setelah terjadinya perdarahan. Selain itu informed consent pada pasien dan keluarga
pasien juga perlu diperhatikan dalam prosedur tindakan medis.
Disarankan kepada penderita untuk kontrol secara teratur dan memeriksakan
kadar β-HCGnya secara teratur untuk mengevaluasi adanya kemungkinan keganasan.
26

DAFTAR PUSAKA
1. Cunningham FG, Gant NF, Leveno KJ, et al. Gestational Trophoblastic Disease :
Williams Obstetrics.21th ed. Conneticut, Appleton & Lange, 2001; 835-843.
2. Bagian Obstetri Ginekologi FK UNPAD. Mola Hidatidosa; Obstetri Patologi;
1983; 38-42.
3. Konar Hiralal Gestational Trophoblastic Diseases (GID) D.C. Dutta 4 th ed New
Central book Agency Calcuta, 1998; 206-215
4. Rustam Muchtar. Penyakit Trofoblas : Sinopsis Obstetri. Edisi 2, Jilid 1. Penerbit
buku Kedokteran. EGC. Hal. 238-243.
5. Shaw R, Soutter P, Stanton S, et al. Trophoblastic disease : Gynaecology.
London, Churchill Livingstone, 1992 ; 557-566.
6. Winkjosastro H. Mola Hidatidosa ; Ilmu Kebidanan. Edisi ke-3. Jakarta. Yayasan
Bina Pustaka Sarwono Prawirohardjo; 1999 : Hal: 142, 339- 348.
7. Winkjosastro H. Mola Hidatidosa ; Ilmu Kebidanan. Edisi ke-3. Jakarta. Yayasan
Bina Pustaka Sarwono Prawirohardjo; 1999; Hal. 262-264
A. Konar Hiralal. Gestational Trophoblastic Diseases (GID) in Textbook of Obstetrics D.C. Dutta 4th ed New Central book Agency Calcutta. 1998 ; 206 – 215.
Lapsus
1. Winkjosastro H. Mola Hidatidosa; Ilmu Kebidanan. Edisi ke-1. Jakarta. Yayasan Bina Pustaka Sarwono Prawirohardjo. 1997; 342 – 348.
2. Cunningham FG, MacDonald PC, Gant NF, et al. Gestational Trophoblastic Disease in Williams Obstetrics. 20th ed. Connecticut, Appleton & Lange. 1997; 676 – 677.
3. Konar Hiralal. Gestational Trophoblastic Diseases (GID) in Textbook of Obstetrics D.C. Dutta 4th ed New Central book Agency Calcutta. 1998 ; 206 – 215.
27

4. Wiknjosastro H. Mola Hidatidosa; Ilmu Kandungan. Edisi ke-2. Jakarta. Yayasan Bina Pustaka Sarwono Prawirohardjo. 1997; 262 – 266.
5. H Alan, De Cherney, Nathan L. Gestational Trophoblastic Disease in Current Obstetric an Gynecologic Diagnose and Treatment. 9th ed. Lange. Baltimore NY. Mc Graw Hill. 2000; 947 – 958.
6. Jonathan SB, Neville FH. Gestational Trophoblastic Neoplasia in Practical Gynaecologic Oncology. 3rd ed. Philadelphia. Lippincott Williams and Wilkins. 2000; 615 – 638.
7. Bagian Obstetri Ginekologi FK UNPAD. Mola Hidatidosa dan Koriokarsinoma; Obstetri Patologi; 1983; 38 – 42.
8. Mochtar rustam, Penyakit Trofoblas Sinopsis Obstetri edisi 2; EGC Penerbit Buku kedokteran; 1998 : 238 – 243.
9. http://www.emedicine.com Hydatiform Mole by Lisa E Moore, MD
10. http://www.emedicine.com Gestational Trophoblatic Disease by William M. Rich, MD
28