Praktikum Onkologi
-
Upload
bulfendri-doni -
Category
Documents
-
view
116 -
download
1
description
Transcript of Praktikum Onkologi

BAHAN PRAKTIKUM ONKOLOGI DEFENISI ___________________________________________________________________ 5
STRUKTUR TUMOR _________________________________________________________ 6
BENTUK TUMOR ____________________________________________________________ 6
HISTOLOGI TUMOR _________________________________________________________ 7
KLASIFIKASI TUMOR ________________________________________________________ 8
A. KLASIFIKASI MENURUT SIFATNYA : _____________________________________________ 8 TUMOR JINAK (BENIGN TUMOURS) _________________________________________ 8 TUMOR GANAS (MALIGNANT TUMOURS/KANKER) _____________________________ 9B. KLASIFIKASI MENURUT HISTOGENESIS (SEL ASAL) _______________________________ 10
DIFFERENSIASI ____________________________________________________________ 11
NOMENKLATUR (PENAMAAN) TUMOR ______________________________________ 11
1. PENAMAAN TUMOR ASAL EPITEL ______________________________________________ 11 A. TUMOR EPITELIAL JINAK ______________________________________________ 11 B. TUMOR EPITELIAL GANAS ____________________________________________ 12 KARSINOMA IN-SITU ____________________________________________________ 122. PENAMAAN TUMOR ASAL JARINGAN MESENKIM/JARINGAN PENUNJANG (CONNECTIVE TISSUE)_____________________________________________________________________ 13 A. TUMOR JINAK ASAL MESENKIM_________________________________________ 13 B. TUMOR GANAS ASAL MESENKIM________________________________________ 133. PENAMAAN UNTUK TUMOR JENIS LAINNYA. _____________________________________ 13 4. TUMOR YANG DINAMAI MENURUT ORANG YANG MENEMUKANNYA. __________________ 14
KARSINOGENESIS _________________________________________________________ 14
1. AGEN INISIASI : BERPERAN DALAM PROSES INISIASI ______________________________ 15 2. AGEN PROMOSI : BERPERAN DALAM PROSES PROMOSI ___________________________ 15
BIOLOGI SEL TUMOR_______________________________________________________ 16
PERTUMBUHAN DAN PENYEBARAN TUMOR ________________________________ 16
KARSINOMA COLON _______________________________________________________ 18
1

PENDAHULUAN ______________________________________________________________ 18 INSIDENS ___________________________________________________________________ 18 ETIOLOGI ___________________________________________________________________ 18 GEJALA KLINIS_______________________________________________________________ 20 MORFOLOGI TUMOR __________________________________________________________ 21 MIKROSKOPIS TUMOR _________________________________________________________ 21 PENYEBARAN________________________________________________________________ 21 PROGNOSA _________________________________________________________________ 21
KARSINOMA PROSTAT _____________________________________________________ 22
PENDAHULUAN ______________________________________________________________ 22 INSIDENS ___________________________________________________________________ 22 ETIOLOGI ___________________________________________________________________ 22 GEJALA KLINIS_______________________________________________________________ 23 MORFOLOGI TUMOR __________________________________________________________ 24 MIKROSKOPIS TUMOR _________________________________________________________ 24 PROSTATIC INTRA-EPITELIAL NEOPLASIA (PIN) ____________________________________ 25 PENYEBARAN________________________________________________________________ 25
KARSINOMA SERVIKS______________________________________________________ 26
PENDAHULUAN ______________________________________________________________ 26 INSIDENS ___________________________________________________________________ 26 ETIOLOGI ___________________________________________________________________ 26 PERANAN HUMAN PAPILLOMA VIRUS (HPV) PADA KANKER SERVIKS ___________________ 26 GEJALA KINIS________________________________________________________________ 27 MORFOLOGI TUMOR __________________________________________________________ 27 MIKROSKOPIS _______________________________________________________________ 28 PENYEBARAN________________________________________________________________ 29
LEIOMYOMA _______________________________________________________________ 30
PENDAHULUAN ______________________________________________________________ 30 INSIDENS ___________________________________________________________________ 30 ETIOLOGI ___________________________________________________________________ 30 GAMBARAN KLINIS ___________________________________________________________ 30 MORFOLOGI TUMOR __________________________________________________________ 31 MIKROSKOPIS _______________________________________________________________ 32
FIBROADENOMA MAMMA __________________________________________________ 33
PENDAHULUAN ______________________________________________________________ 33 INSIDENS ___________________________________________________________________ 33 ETIOLOGI ___________________________________________________________________ 33 MORFOLOGI _________________________________________________________________ 33 MIKROSKOPIS _______________________________________________________________ 33
2

KARSINOMA MAMMA_______________________________________________________ 35
PENDAHULUAN ______________________________________________________________ 35 INSIDENS ___________________________________________________________________ 35 ETIOLOGI ___________________________________________________________________ 35 GEJALA KLINIS_______________________________________________________________ 37 MORFOLOGI _________________________________________________________________ 38 PENYEBARAN________________________________________________________________ 39
GLIOBLASTOMA MULTIFORME _____________________________________________ 41
PENDAHULUAN ______________________________________________________________ 41 INSIDENS ___________________________________________________________________ 41 ETIOLOGI ___________________________________________________________________ 41 GEJALA KLINIS_______________________________________________________________ 41 MORFOLOGI TUMOR __________________________________________________________ 42 MIKROSKOPIS _______________________________________________________________ 42 PENYEBARAN________________________________________________________________ 42
BASAL CELL CARCINOMA__________________________________________________ 43
PENDAHULUAN ______________________________________________________________ 43 GEJALA KLINIS_______________________________________________________________ 43 MORFOLOGI _________________________________________________________________ 43 MIKROSKOPIS _______________________________________________________________ 43 PENYEBARAN________________________________________________________________ 44
OSTEOCHONDROMA _______________________________________________________ 45
PENDAHULUAN ______________________________________________________________ 45 INSIDENS ___________________________________________________________________ 45 MORFOLOGI _________________________________________________________________ 45 MIKROSKOPIS _______________________________________________________________ 45
ADENOMA FOLIKULARE TIROID ____________________________________________ 46
PENDAHULUAN ______________________________________________________________ 46 GEJALA KLINIS_______________________________________________________________ 46 MORFOLOGI _________________________________________________________________ 46 MIKROSKOPIS _______________________________________________________________ 46
SITOLOGI GINEKOLOGIK APUSAN __________________________________________ 47
BAHAN PEMERIKSAAN SITOLOGI APUSAN PAP _____________________________________ 47 CARA MENGAMBIL BAHAN SEDIAAN APUSAN PAP __________________________________ 49 SYARAT-SYARAT PENGAMBILAN ________________________________________________ 51
3

FIKSASI_____________________________________________________________________ 52 CARA PENGIRIMAN SEDIAAN APUSAN PAP : _______________________________________ 52 SKEMA PULASAN PAPANICOLAU ________________________________________________ 53 SITOLOGI DISPLASIA/NEOPLASIA INTRAEPITELIAL SERVIKS___________________________ 55 SITOLOGI KARSINOMA SQUAMOUS INVASIF SERVIKS ________________________________ 55
4

ONKOLOGI
DEFENISI Onkologi berasal dari kata Yunani dimana kata oncos berarti massa/penonjolan/tumor/ lump dan logos yang berarti ilmu. Oleh karena itu onkologi adalah ilmu yang mempelajari penyakit-penyakit yang disebabkan oleh tumor, khususnya neoplasma. Tumor menurut istilah umum berarti benjolan (pembengkakan) yang tidak normal, misalnya : pembengkakan akibat peradangan/abses, hematoma akibat trauma dan benjolan yang disebut dengan neoplasma. Dalam bahasa kedokteran modern, tumor merupakan suatu lesi/kelainan yang timbul akibat pertumbuhan abnormal dari sel yang bersifat autonom dan menetap walaupun rangsangan penyebabnya telah dihilangkan. Tumor merupakan hasil perubahan neoplastik dari semua sel berinti tunggal di dalam tubuh, walaupun begitu ada beberapa jenis sel yang lebih mudah tumbuh untuk membentuk tumor dibandingkan jenis yang lain. Sel yang telah mengalami transformasi ini disebut sel neoplastik. Dengan transformasi, sel akan melepaskan diri secara permanent dari mekanisme pengaturan pertumbuhan yang normal. Sel neoplastik akan membentuk pembengkakan tetapi hal ini bukanlah semata-mata penyebab pembengkakan yang abnormal. Dalam keadaan neoplastik, proses proliferasi dan pertumbuhan sel terjadi tanpa adanya stimulus eksternal lainnya. Pada jaringan dan sel yang neoplastik, terdapat kegagalan mekanisme normal yang mengontrol proliferasi dan maturasi sel. Neoplasma sendiri berasal dari kata neos (Yunani) berarti baru dan plasein yaitu pembentukan jaringan baru yang abnormal. Beberapa stimulus dapat menimbulkan perubahan materi genetik yang akan menimbulkan perubahan pola pertumbuhan sel normal yang menetap. Sel-sel ini akan berproliferasi secara berlebihan dalam pola yang tidak teratur untuk membentuk tonjolan atau massa jaringan yang disebut neoplasma (pertumbuhan baru). Istilah neoplasma mempunyai kesamaan arti medis dengan kata tumor dan sering digunakan untuk memberikan keterangan karena tidak membingungkan dan tidak terlalu memberikan peringatan yang menakutkan pada penderita. Menurut kesepakatan, massa sel neoplatik disebut dengan tumor. Suatu istilah Latin yang digunakan untuk berbagai pembengkakan jaringan, namun istilah ini tidak cocok lagi bila dikaitkan dengan neoplasma. Istilah kanker kemudian sering digunakan untuk mengacu pada neoplasma ganas (keganasan). Istilah ini berasal dari Latin yang berarti kepiting, karena tumor-tumor ini dianggap melekat/melingkupi jaringan di sekitarnya dengan pertumbuhan yang menonjol seperti capit kepiting. Sel neoplastik dalam tumor disebut malignant/ganas bila memiliki kemampuan khas yang mematikan yang
5

memungkinkan sel tersebut menembus dan menyebar atau bermetastase ke tempat lain. Kanker merupakan kata yang sering digunakan dalam lingkungan masyarakat, yang mempunyai konotasi emosional dan secara umum mengacu pada tumor ganas (malignansi) STRUKTUR TUMOR Tumor terdiri dari sel neoplastik dan stroma. Kelompok sel neoplastik ini terletak di dalam jaringan ikat yang dikenal dengan nama stroma (dari kata Yunani berarti kasur) yang akan memberikan dukungan mekanis dan suplai nutrisi pada sel neoplastik. Proses pembentukan stroma disebut reaksi desmoplastik dan mungkin disebabkan oleh proliferasi jaringan ikat yang diinduksi oleh faktor pertumbuhan pada lingkungan sekitar tumor. Stroma tumor selalu mengandung pembuluh darah yang tersebar dan menyatu dengan tumor. Proliferasi vaskuler diduga dipengaruhi oleh faktor angiogenik yang diproduksi sel tumor. Kemampuan tumor menginduksi dan mempertahankan suplai vaskuler merupakan faktor utama dalam pertumbuhan sel. Pertumbuhan tumor bergantung pada kemampuan tumor dalam mempengaruhi pembuluh darah untuk melakukan fungsi perfusi yang apabila tidak, akan menyebabkan berkurangnya pasokan pembuluh darah. Akibatnya, pertumbuhan tumor akan mengalami keterbatasan karena kemampuan difusi makanan ke dalamnya juga terbatas. Sel tumor akan berhenti tumbuh dimana benjolan tersebut tidak mencapai diameter melebihi 1-2 mm. Angiogenesis pada tumor diinduksi oleh faktor-faktor seperti vascular endothelial growth factor (VEGF). Sel fibroblast akan memberikan penunjang mekanik pada sel tumor. Kontraktilitas sel ini berperan dalam terjadinya retraksi struktur yang berdekatan dengan tumor contohnya pada kasus karsinoma mamma. Stroma juga sering mengandung infiltrasi limfosit dengan jumlah yang bervariasi; dimana hal ini menggambarkan reaksi imun tubuh terhadap tumor. BENTUK TUMOR Gambaran makroskopik tumor pada permukaan, bisa berupa tonjolan datar (sessile), papillary, polipoid, fungating, ulserasi dan annular. Pada bentuk erosi-ulserasi memiliki bentuk dan batas yang tidak teratur, permukaan tidak rata, berbentuk noduler atau granuler dan sering ditutupi jaringan nekrotis, tepi ulkus meninggi, rapuh dan mudah berdarah dan sering merupakan bagian dari suatu tumor yang besar. Sifat tumor sendiri sering dapat ditentukan dari penampakan makroskopisnya seperti pada tumor berbentuk sessile, polipoid dan papillare umumnya jinak karena biasanya tidak meluas melebihi jaringan asal sedangkan bentuk ulserasi,
6

fungating atau annular lebih sering berhubungan dengan sifat yang agresif (ganas). Tumor yang sangat padat dan keras sering disebut scirrhous sedangkan yang lebih lunak disebut medullary. Potongan melintang tumor ganas sering memiliki gambaran yang beraneka ragam yang disebabkan oleh adanya daerah nekrosis dan degenerasi. Kadang-kadang dapat ditemukan tumor dengan bentuk campuran antara plak, nodus dan ulkus dalam satu tumor atau tumor tanpa bentuk tertentu, seperti pada kanker darah (leukemia). Pada pemeriksaan secara klinis, dapat diidentifikasi 2 gambaran utama dari pertumbuhan neoplastik :
1. Jika tepi tumor berbatas tegas dan tumor hanya bertumbuh secara lokal, neoplasma itu disebut jinak
2. Jika batas tumor itu tidak jelas dan sel neoplastik bertumbuh dan merusak jaringan sekitarnya, neoplasma itu disebut ganas.
HISTOLOGI TUMOR Neoplasma secara histologis akan berbeda dengan jaringan normal di sekitarnya, dalam beberapa hal, dimana sel neoplastik akan mengalami :
- kehilangan differensiasinya - kehilangan kohesi (perlekatan) antar sel-selnya - pembesaran inti - meningkatnya aktivitas mitosis
Dengan terjadinya kegagalan kontrol pertumbuhan pada sel-sel neoplasma, sel-sel akan memperlihatkan sitologi yang atipikal (tidak khas). Gambaran tersebut antara lain :
- Meningkatnya variasi bentuk dan ukuran sel (pleomorfisme seluler) - Meningkatnya variasi bentuk dan ukuran inti (pleomorfisme inti) - Meningkatnya warna inti (hiperkromatisasi inti) - Ketidakseimbangan membesarnya ukuran inti terhadap sitoplasma sel
(meningkatnya rasio inti sitoplasma)
Gambaran tersebut akan lebih sering terlihat pada tumor ganas dengan derajat yang jelek dimana sel-sel kanker akan memperlihatkan sifat-sifat antara lain:
1. Bentuknya bermacam-macam (polimorfism) 2. Warna inti lebih gelap (hiperkromasia) dan bermacam-macam warna
(polikromasia) 3. Inti sel yang relatif besar 4. Jumlah mitosis yang bertambah 5. Susunan sel-sel yang tidak teratur 6. Bertumbuh terus dengan tidak terbatas 7. Tidak menjalankan fungsi sel yang normal
7

8. Mengadakan infiltrasi ke sel-sel normal yang ada disekitarnya 9. Mengadakan metastassis ke bagian-bagian tubuh lainnya 10. Merusak bentuk dan fungsi organ.
KLASIFIKASI TUMOR Tumor dapat dikalsifikasikan menurut sifatnya dan histogenesisnya (sel asalnya). A. Klasifikasi menurut sifatnya : Sel tumor adalah sel tubuh yang mengalami transformasi (perubahan) sehingga bertumbuh di dalam tubuh secara autonom yaitu tumbuhnya sendiri terlepas dari kendali pertumbuhan tubuh yang normal. Berdasarkan sifat dari sel tumor tersebut maka tumor dibagi atas :
1. Tumor jinak 2. Tumor ganas ( kanker)
Adapun perbedaan sifat sel tumor jinak dan sel tumor ganas bergantung dari jauhnya penyimpangan dari bentuk sel yang normal dalam hal derajat differensiasinya, sifat autonomya dan kemampuan mengadakan infiltrasi dan metastasis. Tumor jinak umumnya mempunyai prognosa yang baik dan jarang menyebabkan kematian. Sebaliknya, tumor ganas merupakan penyebab utama kematian. Tumor jinak (benign tumours) Tumor jinak biasanya tetap terlokalisir. Tumor jinak merupakan suatu kelainan dengan pertumbuhan yang lambat, dan biasanya tidak menembus jaringan sekitarnya atau menyebar ke bagian lain dalam tubuh. Pada waktu tumor jinak timbul pada jaringan epitel atau permukaan mukosa, tumor akan bertumbuh menjauhi permukaan karena tumor jinak ini tidak dapat mengadakan invasi sehingga sering kemudian terbentuk polip yang bentuknya bertangkai atau tonjolan datar, pertumbuhan non invasif ke arah luar ini akan memberikan bentuk lesi yang eksofitik. Tumor jinak pada organ yang solid, mempunyai ciri khas berbatas tegas dan sering dibatasi dengan kapsul jaringan ikat. Gambaran histologis tumor jinak sangat mirip dengan sel atau jaringan induk (asal). Walaupun tumor jinak sesuai dengan definisi, letaknya terlokalisir dan berbatas tegas dengan jaringan asal, tumor jinak dapat menyebabkan masalah/kesulitan klinis yang disebabkan oleh :
- tekanan/desakan pada jaringan sekitarnya (misalnya tumor jinak menings dapat menyebabkan epilepsi)
- obstruksi aliran dari cairan (tumor jinak epitel dapat menyumbat sebuah duktus)
8

- Jika tumor jinak memiliki fungsi endokrin, tumor dapat menyebabkan penyakit akibat sekresi hormon yang tidak terkontrol.(tumor jinak tiroid menyebabkan tirotoksikosis)
- transformasi menjadi ganas (polip adenoma menjadi adenokarsinoma) - ketakutan (kekhawatiran penderita karena memperkirakan penyakitnya
dapat menyebabkan kematian)
Kebanyakan tumor jinak tidak mengancam jiwa, kecuali bila disebabkan oleh massa tumor yang tidak dapat dijangkau pada reseksi bedah seperti pada tumor jinak batang otak yang dapat menimbulkan kematian karena lokasinya yang penting. Tumor ganas (malignant tumours/kanker) Sel kanker dapat bertumbuh langsung dari sel tumor tetapi dapat juga didahului oleh proses displasia, lesi pra kanker atau dari tumor jinak. Pertumbuhan tumor ganas tidak terbatas pada lokasi asal tumor contohnya tumor primer. Kontrol pertumbuhan sel kemudian menjadi abnormal sehingga sel dapat bertumbuh ke jaringan lokal didekatnya, dalam suatu proses yang disebut dengan invasi. Ketika sel tumor menginvasi, sel akan menimbulkan kerusakan dan destruksi. Tumor ganas pada permukaan epitel atau mukosa pada tahap awalnya membentuk suatu tonjolan kecil yang selanjutnya akan menginvasi jaringan di bawahnya. Invasi ini akan mengarahkan pertumbuhan tumor ke bawah, yang memberikan bentuk tumor yang endofitik. Ulserasi sering terjadi. Tumor ganas pada organ yang solid/padat cenderung mempunyai batas yang tidak jelas, kadang-kadang disertai tebaran kumpulan jaringan neoplastik ke dalam jaringan normal di sekitarnya. Karena kemiripan dari permukaan potongan kelainan ini dengan kepiting (Latin : cancer) maka kelainan ini mendapat nama yang terkenal. Pada tumor ganas sering telihat nekrosis sentral yang disebabkan berkurangnya perfusi vaskuler. Oleh karenanya, tumor ganas bersifat invasif. Tumor ganas akan tumbuh dengan cepat dan berbatas tidak tegas. Jaringan atau sel tumor ganas secara histologis mempunyai lebih sedikit kemiripan dengan sel atau jaringan induk dibandingkan dengan tumor jinak. Tumor ganas tumbuh menginfiltrasi dan merusak jaringan sekitarnya dan memungkinkan sel neoplastik dari tumor primer menembus dinding pembuluh darah dan pembuluh limfe dan dengan demikian menyebar ke tempat lain dan bertumbuh sebagai massa tumor yang terpisah. Proses penting ini disebut metastasis dan massa sel yang terpisah tersebut disebut tumor metastase atau tumor sekunder. Seperti halnya tumor primer, tumor metastase dapat bertumbuh pada jaringan tersebut dan biasanya menimbulkan kerusakan jaringan
9

Sehingga sifat-sifat tumor ganas yang ditemukan, antara lain : 1. Bentuknya tidak teratur 2. Konsistensi padat dan keras 3. Kapsul tidak jelas atau tidak ada 4. Batas tidak tegas 5. Hipervaskularisasi dan neovaskularisasi 6. Rapuh dan mudah berdarah 7. Ada bagian-bagian yang nekrosis atau menunjukkan ulserasi 8. Ada infiltrasi atau perlengketan ke organ sekitarnya
Morbiditas dan mortalitas yang berhubungan dengan tumor ganas dapat disebabkan oleh :
- penekanan dan pengrusakan jaringan sekitarnya - pembentukan tumor sekunder (metastase) - kehilangan darah dari permukaan yang ulserasi - obstruksi aliran (contohnya tumor ganas colon menyebabkan obstruksi
usus) - produksi hormon (ACTH dan ADH dari beberapa tumor paru-paru) - efek paraneoplastik lain yang menyebabkan berat badan berkurang dan
kelemahan. Kakhesia dan akibat nutrisi yang jelek timbul akibat dari efek metastase tumor yang menyebar. Kelemahan yang progresif dan kematian sering juga berasal dari infeksi sekunder seperti pneumonia. Kakhesia diduga karena dimediasi oleh aktivasi sitokin dari tumor dan sel inflamasi yang berespons terhadap tumor.
- kekhawatiran dan kesakitan Tidak semua tumor dikategorikan sebagai tumor ganas bila mempunyai kemampuan untuk bermetastasis. Contohnya karsinoma sel basal kulit (ulkus rodent) jarang bermetastasis, namun begitu dianggap sebagai tumor ganas karena sangat invasif dan destruktif. Sebagian bahkan memasukkan ke dalam kelompok tersendiri sebagai tumor borderline. B. Klasifikasi menurut histogenesis (sel asal)
Asal sel yang spesifik dari sebuah tumor ditentukan melalui pemeriksaan histopatologi. Hal ini spesifik untuk setiap jenis tumor. Sehingga dimasukkan sebagai komponen dari nama tumor. Klasifikasi histogenetik terdiri dari beberapa kelompok, antara lain :
1. Jaringan sel epitel : dari adneksa kulit, mukosa, kelenjar dan gonad 2. Jaringan sel mesenkimal/konektif/penunjang :
a. Jaringan lunak : jaringan ikat, jaringan lemak, jaringan otot, campuran. b. Jaringan sinovium dan mesotelium c. Pembuluh darah, pembuluh limfe d. Tulang dan tulang rawan
10

e. Jaringan limfoid hemopoetik f. Jaringan trofoblastik dan embrional g. Campuran
Differensiasi Differensiasi mempunyai arti, seberapa besar tingkat kemiripan sel tumor secara histologis terhadap sel atau jaringan asal; dimana differensiasi akan menentukan grade/derajat suatu tumor. Selama pembelahan sel dari sel asal (precursor /stem cell), sel yang normal akan menghasilkan fungsi yang spesifik yang meliputi pembentukan struktur-struktur khusus seperti vakuola mucin, mikrovili atau cilia, proses ini dikenal sebagai differensiasi. Tumor jinak tidak diklasifikasikan dalam bentuk ini karena tumor jinak hampir selalu sangat mirip dengan jaringan asal dan karena interprestasi dari tingkat diferensiasi tidak memberikan keuntungan klinis dalam arti tidak dapat memberikan arahan dalam menentukan pengobatan yang tepat. Sebaliknya, tingkat diferensiasi tumor ganas sangat berguna secara klinis, baik karena mempunyai korelasi yang kuat dengan kemungkinan hidup penderita (prognosis) maupun karena sering memberikan arah dalam menentukan pengobatan yang paling tepat. Karena itu, tumor ganas biasanya digolongkan sebagai tumor dengan diferensiasi baik, moderat atau buruk, atau secara numerik sering dengan kriteria yang jelas sebagai grade 1 (G1), grade 2 (G2) atau grade 3 (G3). Tumor ganas dikatakan berdifferensiasi baik bila sel-sel tumor menyerupai sel jaringan asal tumor yang normal. Tumor ganas berdifferensiasi buruk bila sel tumor hanya sedikit menyerupai sel jaringan asal tumor yang normal . Sedangkan tumor dengan differensiasi sedang, mempunyai arti diantara kedua diferensiasi di atas. Tumor yang berdiferensiasi buruk lebih agresif daripada tumor yang berdiferensiasi baik. Beberapa jenis tumor mempunyai differensiasi yang sangat buruk sehingga sangat sulit dikenal bentuk sel asalnya. Tumor jenis ini disebut sebagai anaplastik atau secara deskrptik disebut sebagai tumor sel spindel atau tumor sel kecil bulat. NOMENKLATUR (PENAMAAN) TUMOR 1. Penamaan tumor asal epitel A. Tumor epitelial jinak Tumor jinak asal epitel ada dua macam :
11

- papilloma - adenoma
Papilloma adalah tumor jinak asal epitel non glandular atau epitel non sekretorius. Beberapa tumor jinak asal epitel permukaan seperti pada kulit disebut dengan papilloma karena tumor ini membentuk pertumbuhan yang menonjol keluar seperti jari-jari tangan. Contohnya pada jaringan epitel transisional (peralihan) dan jaringan epitel squamosa. Adenoma adalah tumor jinak asal epitel glandular (kelenjar) atau epitel sekretorius. Nama papilloma atau adenoma belumlah lengkap oleh karena itu harus diikuti dengan nama jenis sel epitel asalnya atau nama kelenjar (organ) asalnya. Contohnya papilloma sel skuamosa kulit, papilloma sel transisional, adenoma folikulare tiroid, adenoma ginjal, adenoma colon. B. Tumor epitelial ganas Tumor ganas asal epitel disebut karsinoma. Karsinoma epitel non glandular selalu diikuti dengan nama jenis sel epitel asalnya. Untuk mengklarifikasikan lebih jelas dapat ditambahkan dengan nama organ asalnya. Contohnya karsinoma sel skuamosa serviks dan karsinoma sel transisional buli-buli. Tumor ganas asal epitel kelenjar disebut dengan adenokarsinoma. Nama dari tumor ganas ini diikuti dengan nama jaringan asalnya. Contohnya, adenokarsinoma prostat, adenokarsinoma mamma, dan adenokarsinoma lambung. Karsinoma dapat dikelompokkan lagi lebih laju menurut derajat differensiasinya yaitu menurut kemiripan sel tumor dengan sel asalnya yang normal. Karsinoma in-situ Meskipun tumor ganas asal epitelial memperlihatkan gambaran sitologik yang ganas seperti pleomorfisme seluler dan meningkatnya aktivitas mitosis tetapi pada neoplasma ini tidak terdapat tanda-tanda invasif (melewati membran basalis) pada pemeriksaan histologis. Fenomena ini disebut karsinoma in-situ, yang menggambarkan neoplasma tahap dini. Pada tingkat molekuler, kelainan genetik yang bertanggung jawab terhadap terjadinya proses metastasis belum terbentuk. Neoplasma jenis ini sering ditemukan pada jaringan epitel seperti epitel skuamousa serviks (Cervical intraepitelial neoplasia/CIN) dan mamma dimana sel ganas pada mamma secara sitologis bisa terbatas di dalam duktus (intraductal carcinoma) atau di dalam lobulus (intralobular carcinoma).
12

Bila telah terdapat tanda-tanda invasif seperti telah melewati membran basalis maka tumor ganas ini disebut karsinoma invasif (invasive carcinoma). Contohnya pada invasive ductal carcinoma of breast. 2. Penamaan tumor asal jaringan mesenkim/jaringan penunjang (connective tissue) Sama halnya dengan tumor asal epitel maka tumor asal jaringan penunjang atau jaringan mesenkim lain diberi nama menurut klasifikasi sel asalnya dan klasifikasi sifatnya. A. Tumor jinak asal mesenkim Untuk tumor asal jaringan mesenkim, penamaannya lebih konsisten dibanding untuk jenis epitelial. Sel atau jaringan asalnya diikuti akhiran –oma bila tumornya jinak.
- lipoma : tumor jinak liposit atau jaringan lemak - rhabdomyoma : tumor jinak otot lurik - leiomyoma : tumor jinak sel otot polos - chondroma : tumor jinak tulang rawan - osteoma : tumor jinak tulang - angioma : tumor jinak pembuluh darah
B. Tumor ganas asal mesenkim Tumor ganas asal mesenkim disebut dengan sarkoma dan diawali dengan sel atau jaringan asalnya. Contohnya :
- liposarkoma : tumor ganas liposit atau jaringan lemak - rhabdomyosarkoma : tumor ganas otot lurik - leiomyosarkoma : tumor ganas sel otot polos - chondrosarkoma : tumor ganas tulang rawan - osteosarkoma : tumor ganas tulang - angiosarkoma : tumor ganas pembuluh darah
3. Penamaan untuk tumor jenis lainnya. Untuk tumor yang tidak masuk kedua golongan di atas, penamaannya menurut asal jaringannya.
- Limfoma, Tumor dari sistem limfoid yang tersusun dari limfosit yang neoplastik dengan keganasan yang bervariasi dari yang bertumbuh lambat hingga yang sangat agresif.
- Melanoma malignant. Tumor yang sangat ganas ini berasal dari melanosit, yang biasanya diidentifikasi oleh kandungan melaninnya.
13

- Leukemia. Tumor ganas yang berasal dari komponen sistem hematopoetik dalam sumsum tulang yang bersirkulasi di dalam darah.
- Tumor embrional. Sekelompok tumor ganas yang terutama terdapat pada anak-anak, yang berasal dari jaringan embrional yang primitif, contohnya nefroblastoma ginjal dan neuroblastoma medulla adrenal.
- Glioma. Tumor yang berasal dari jaringan penunjang/ikat otak non neural. Tumor ini bisa jinak atau ganas dan dinamakan menurut sel asalnya seperti astrositoma, oligodendroglioma.
- Tumor germ sel. Tumor yang berasal dari germ sel/sel benih pada kelenjar gonad tetapi jarang muncul di tempat lain selain gonad.
- Teratoma. Sejenis tumor germ sel yang berdifferensiasi membentuk komponen tigal lapisan germ sel yang embriologikal : ektoderm, mesoderm dan endoderm. Teratoma bisa jinak atau ganas, bisa muncul di kelenjar gonad atau tempat lain pada pasien berusia muda, khusunya pada sakrum dan mediastinum.
- Tumor neuroendokrin. Tumor yang mengsekresikan hormon polipeptida atau amine aktif. Contohnya feokromositoma medulla adrenal, tumor carcinoid appendiks dan karsinoma medullary tiroid.
4. Tumor yang dinamai menurut orang yang menemukannya.
- Sarkomna Ewing. Tumor ganas tulang pada penderita berusia muda, yang kemungkinan berasal dari sel neuroendokrin primitif
- Hodgkin disease. Proliferasi ganas jaringan limfoid, yang diklasifikasikan sebagai sub kelompok dari limfoma.
- Sarkoma kaposi. Tumor ganas yang diduga berasal dari endotel yang sering terlihat pada penderita AIDS
- Limfoma Burkitt. Jenis limfoma yang berasal dari sel B dimana Epstein Barr Virus (EBV) sebagai penyebabnya
KARSINOGENESIS Dalam proses pembentukan sel tumor (karsinogenesis), ada beberapa hal penting yang perlu diperhatikan antara lain :
a. Sel bertumbuh, berkembang dan mati dalam pola yang sangat teratur/terprogram
b. Terdapat keseimbangan antara peranan onkogen dan tumor supressor gen pada sel yang normal
c. Bila terjadi ketidakseimbangan maka akan diproduksi protein yang abnormal yang membentuk sel yang abnormal juga.
Sel yang abnormal ini akan mengalami perubahan tingkah laku dimana proses proliferasi, multiplikasi dan differensiasi menjadi tidak terkontrol.
14

Faktor-faktor yang menyebabkan timbulnya kanker disebut dengan karsinogen, yang terdiri dari :
1. Karsinogen alami : a. Organik misalnya aflatoksin di dalam makanan dan minuman b. Anorganik misalnya cadmium, chromium, radium, asbes, plumbum
2. Karsinogen buatan/sintesis : a. Bahan industri : arang, cat, ter b. Obat-obatan : alkilating agent, obat KB c. Pestisida d. Sinar ionisasi : sinar matahari dan sinar ultra violet e. Virus : virus hepatitis, virus papilloma f. Hormon : hormonesteroid, estrogen, androgen g. Iritasi kronis : keloid luka bakar, sikatriks, iritasi tembakau
Karsinogen tersebut akan menimbulkan kerusakan pada gen yang mengatur pertumbuhan tubuh yaitu pada proses proliferasi dan differensiasi. Kerusakan tersebut dapat berupa mutasi dan transformasi gen yang pada akhirnya akan membentuk sel yang mengalami trnasformasi menjadi sel tumor. Ada beberapa macam komponen-komponen yang terlibat dalam proses karsinogenesis dan telah diidentifikasi dan menurul fungsinya dibagi atas : 1) Agen inisiasi : berperan dalam proses inisiasi
- Paparan sel oleh agen inisiasi tidak langsung menyebabkan neoplasia tetapi menyebabkan sel menjadi cenderung untuk mengalami neoplasia bila terpapar kembali dengan agen-agen lainnya
- Agen inisiasi menyebabkan menyebabkan kerusakan genetik dari sel yang terpapar. Kerusakan genetik ini akan menyebabkan kelainan dimana kelainan itu sendiri tidak cukup untuk menghasilkan pertumbuhan sel yang abnormal.
- Kebanyakan agen inisiasi merupakan contoh dari karsinogen yang bersifat mutagenik.
2) Agen promosi : berperan dalam proses promosi
- Paparan sel normal oleh agen promosi tidak menyebabkan kelainan. - Paparan oleh agen promosi terhadap sel yang telah terinisiasi dalam
jangka waktu lama menyebabkan pertumbuhan neoplasia - Paparan oleh agen promosi terhadap sel yang terinisiasi dalam waktu
singkat tidak menimbulkan pertumbuhan neoplasia - Agen promosi menyebabkan meningkatnya turnover sel (menginduksi
proliferasi sel). Dengan paparan oleh agen promosi secara terus menerus, sel yang telah memiliki kelainan genetik (yang disebabkan oleh agen inisiasi) akan mengalami kelainan genetik sekunder pada gen yang mengatur pertumbuhan sel (onkogen).
- Dengan meningkatnya proliferasi sel, akan terbentuk sel anak yang kehilangan kontrol pertumbuhan dan membentuk suatu neoplasma.
15

- Kebanyakan agen promosi merupakan contoh karsinogen mitogenik
BIOLOGI SEL TUMOR Gen normal yang tidak bermutasi dan memiliki fungsi mengatur pertumbuhan dan differensiasi sel normal disebut proto-onkogen. Pada proses differensiasi sel normal terdapat dua kelompok gen yang memegang peranan penting yakni gen yang memicu proses differensiasi yang disebut dengan proto-onkogen dan gen yang menghambat proses differensiasi disebut dengan anti-onkogen. Gen yang rusak karena telah mengalami mutasi disebut onkogen yang akan menyebabkan sel akan bertumbuh dengan liar tanpa dapat dikendalikan sehingga disebut sel kanker. Ada empat mekanisme genetik utama yang diduga berperan dalam pertumbuhan neoplasma pada manusia :
- Ekspresi gen yang menghasilkan produk yang berfungsi tidak semestinya dimana pada keadaan normal dapat mengstimulasi pertumbuhan. Gene ini disebut onkogen dan berfungsi dalam keadaan dominan.
- Hilangnya aktivitas gen yang pada keadaan normal menghasilkan produk yang menghambat pertumbuhan sel. Gen ini disebut tumor suppressor gen atau anti onkogen. Gen ini jarang berfungsi dalam keadaan dominan untuk menghasilkan tumor jinak tetapi umumnya bekerja dalam keadaan resesif untuk menghasilkan tumor ganas.
- Over ekspresi gen yang dalam keadaan normal menghasilkan produk yang mencegah kematian sel yang normal.
- Hilangnya aktivitas prduk gen yang dalam keadaan normal akan memperbaiki kerusakan DNA
PERTUMBUHAN DAN PENYEBARAN TUMOR Pertumbuhan kanker dibagi atas dua bagian yaitu :
1. Pertumbuhan lokal yang terdiri dari lokal in situ dan lokal invasif 2 Pertumbuhan / penyebaran ke organ lain / metastase : ke kelenjar limfe
dan ke organ lain. Cara penyebaran sel kanker :
1. Perkontinuitatum : penyebaran ke daerah sekitarnya 2. Secara limfogen : sel-sel kanker menginfiltrasi pembuluh limfe dan melalui
pembuluh limfe menuju ke kelenjar limfe regional. 3. Hematogen : Sel kanker menginfiltrasi pembuluh darah kapiler lalu
mengikuti aliran darah. 4. Transluminal : melalui dinding saluran nafas, saluran cerna dan saluran
kemih
16

5. Transerosa/transcoeleum : dalam cavum thoracis, cavum abdominal dan cavum pelvis.
6. Iatrogen : akibat tindakan medis seperti massage dan operasi. Oleh karena itu tumor ganas dapat ditemukan sebagai :
1. Kanker in situ : kanker masih terbatas pada lapisan epitel permukaan atau kelenjar dan belum mengadakan infiltrasi dan invasi keluar dari membrane basalis.
2. Kanker lokal : kanker letaknya terbatas pada organ tempat tumor primer tumbuh
3. Ekstensi lokal : ada invasi atau infiltrasi ke jaringan atau organ sekitarnya. 4. Metastase ke kelenjar limfe regional 5. Loco regional : tumor masih di tempat primer disertai metastase ke
kelenjar limfe regional 6. Metastase jauh : meteastase ke organ-organ yang letaknya jauh dari
tumor primer
17

KARSINOMA COLON Pendahuluan Karsinoma colon adalah penyebab kedua tersering dari kematian akibat neoplasma. Jenis tumor gans ini adalah adenokarsinoma yang berasal dari epitel kelenjar dari mukosa usus besar. Insidens Karsinoma colon adalah salah satu dari keganasan yang paling sering ditemukan di negara-negara maju. Di negara-negara industri barat, karsinoma colon menempati urutan kedua setelah karsinoma paru pada laki-laki dan karsinoma mamma pada wanita. Insidens karsinoma colon di Amerika serikat sekurang-kurangnya 4 kali lebih banyak dibandingkan di Jepang. Kurang lebih 150.000 kasus baru terdiagnosa setiap tahun dan sekitar 60.000nya meninggal. Di Amerika serikat penyakit ini merupakan 15 % penyebab kematian karena kanker. Di Inggris sendiri terhitung sekitar 10% dari seluruh keganasan, dimana angka kematian menduduki tempat kedua setelah kanker paru-paru, dengan kanker lambung di tempat ketiga. Insidensnya nampaknya akan meningkat. Resiko karsinoma colon pada usia di bawah 40 tahun rendah tetapi meningkat secara signifikan pada usia 50 tahun ke atas. Puncak insidens karsinoma colon antara umur 60 dan 70 tahun dan jarang di bawah usia 40 tahun. Bila penderitanya berusia muda, perlu dicurigai adanya faktor genetik atau penyakit inflamasi usus yang mendasarinya. Insidensnya sama pada laki-laki dan perempuan. Jepang dan Finlandia merupakan daerah dengan angka kanker jenis ini yang rendah. Etiologi Epidemiologi karsinoma colon memiliki variasi geografik yang besar yang berkaitan dengan faktor lingkungan dibanding faktor genetik pada populasi lokal. Peranan faktor genetik dapat dilihat pada kelainan Familial Adenomatous Polyposis (FAP) yang terkait dengan suatu gen autosom dominant dan mempunyai kecenderungan berkembang menjadi polip multipel dan karsinoma colon dengan onset pada umur yang lebih muda yaitu 30 tahun. Perubahan genetik pada perkembangan FAP adalah inaktivasi tumor suppressor gene APC (Adenomatous Polyposis Coli) pada kromosom 5q21. Banyak bukti yang telah memperlihatkan perubahan adenoma pada kasus FAP menjadi kanker. Perkembangan polip adenoma pada colon terjadi pada decade kedua dan ketiga serta mengalami perubahan kearah keganasan pada usia 40 tahun. Banyak dari karsinoma colon yang timbul, berasal dari suatu lesi premalignan dan hanya sedikit yang berasal dari mukosa normal. Lesi premalignant tersebut seperti pada sindroma poliposis adenomatous heredofamilial dengan resiko
18

100%, villous adenomatous dan penyakit inflamasi colon seperti colitis ulseratif kronis atau colitis amuba kronis yang juga beresiko menjadi karsinoma colon. Di samping sebagian dipengaruhi oleh faktor genetik yang diturunkan dan beberapa kasus terjadi pada mukosa usus yang mengalami colitis ulserative, faktor yang paling penting dalam etiologi kanker colorektal tampaknya adalah faktor lingkungan. Bukti epidemiologi membuktikan hal ini disebabkan oleh faktor makanan. Prevalensi kanker colon di negara barat ditemukan pada orang dengan diet lemak hewan tinggi dan rendah serat. Data epidemiologi dari imigran Jepang menunjukkan kasus kanker kolorektal 2,5 kali lebih besaar dibanding orang Jepang asli. Di Afrika yang konsumsi serat dan selulosa yang tinggi, kejadian kanker colon jarang dijumpai Konsumsi lemak hewani menyebabkan peningkatan sekresi empedu ke dalam usus. Beberapa asam empedu secara eksperimental meningkatkan tumorogenitas dari karsinogen usus. Berbagai jenis bakteri tertentu, nuclear dehydrogenating clostridia (NDC) dapat bekerja pada asam empedu untuk membentuk karsinogen. Begitu pula, perubahan asam amino oleh bakteri dapat menghasilkan karsinogen (atau ko-karsinogen). Meningkatnya jumlah bakteri anaerob pada feses orang yang beresiko tinggi menjelaskan bahwa bakteri anaerob terutama spesies bacteroides dapat mengkonversi garam empedu menjadi derivate yang bersifat carcinogen. Repopulasi colon dengan lactobacillus akan memberikan proteksi terhadap bahan karsinogen tersebut. Diet rendah serat berhubungan dengan rendahnya laju feses dalam colon. Hal ini menyebabkan semakin lamanya kontak antara zat-zat kimia yang terdapat dalam feses dengan mukosa colon. Selain itu serat dapat mengikat carcinogen, mengencerkan atau menurunkan kadar karsinogen dengan terbentuknya massa feses. Serat yang kurang dalam makanan akan menurunkan asam lemak volatile dan memperpanjang waktu transit feses dalam usus sehingga terdapat waktu yang banyak untuk bakteri bekerja pada feses dan kontak yang lama antara karsinogen yang terbentuk dengan mukosa. Di lain pihak, tingginya kandungan selulosa menghasilkan peningkatan kadar asam lemak volatile yang yang berperan sebagai bahan pertahanan dengan memberikan nutrisi dan membantu proses maturasi sel epitel. Oleh karena itu jenis makanan yang dikaitkan dengan kanker colorektal adalah makanan yang tinggi kadar lemak dan protein, serta rendah kandungan seratnya. Lemak yang banyak menyebabkan peningkatan produksi garam
19

empedu dan tingginya asam empedu feses yang bereaksi dengan NDC; protein yang tinggi memungkinkan perubahan asam amino oleh bakteri; Faktor-faktor ini dianggap bertanggung jawab dalam tingginya insidens kanker colorektal di negara-negara maju. Prevalensi yang rendah juga berhubungan dengan tingginya kadar selenium dalam tanah dan tumbuhan suatu daerah. Selenium merupakan komponen enzim glutation peroksidase yang bersifat antioksidan endogen. Antioksidan eksogen seperti vitamin E dan zat pereduksi seperti asam ascorbat dapat memberikan perlindungan terhadap karsinoma colon. Diet sayur-sayuran yang mengandung banyak vitamin A seperti kembang kol, kubis berkaitan dengan insidens carcinoma colon yang rendah. Gejala klinis Distribusi kejadian karsinoma colon menurut lokasinya antara lain colon ascendens 24 %, colon transversum 16 %, colon descendens 7 % colon sigmoid 38 % dan rectum 15 %. Gambaran klinik karsinoma kolorektal pada stadium awal tidak jelas. Dengan semakin berkembangnya tumor, tanda yang paling sering adalah adanya perubahan buang air besar, apakah berupa diare atau konstipasi. Gejala lain tergantung pada lokasi tumor. Pada colon ascendens (kanan) dimana diameter lumen luas dan feses masih banyak mengandung cairan, tumor dapat tumbuh besar sebelum menimbulkan gejala-gejala obstruksi. Perdarahan asimptomatis dapat timbul yang berupa perdarahan samar pada feses yang kronis dan menyebabkan anemia mikrositik yang berat. Karsinoma pada colon descendens dimana diameter lumen lebih kecil dan feses lebih padat, sering menyumbat lumen usus dan menyebabkan gejala-gejala obstruksi yang dimanifestasikan sebagai perubahan kebiasaan buang air besar, perut kembung dan nyeri abdomen, kaliber feses yang mengecil, hematochesia (biasanya darah segar bercampur dengan feses). Pada rectum, karsinoma timbul dengan perdarahan rektal (65-90%), nyeri (10-25%), perubahan kebiasaan buang air besar (45-80%) dan perubahan kaliber feses serta tenesmus. Kadang-kadang karcinoma colon mengalami perforasi lebih dini. Jika tumor mulai menyebar dapat timbul gejala fistula enterokutaneus dan fistula rektovaginalis, massa tumor pada dinding abdomen. Penyebaran intra abdominal akan menyebabkan obstruksi usus halus dan ascites dan metastase pada hati akan menimbulkan gejala hepatomegali
20

Morfologi tumor Terdapat beberapa jenis morfologi karsinoma kolon dan rektum yang dapat dikenali, masing-masing berhubungan dengan gambaran klinisnya. Karsinoma kolon pada umumnya muncul langsung dari mukosa usus sebagai nodul yang menyerupai tombol (button like nodule). Secara makroskopis ada 3 tipe ;
- Tipe polipoid atau vegetatif yang tumbuh menonjol ke dalam lumen usus dan berbentuk bunga kol dan dapat mencapai ukuran besar, ditemukan terutama di daerah caecum dan colon ascendens.
- Tipe skirus mengakibatkan penyempitan sehingga terjadi stenosis dan gejala obstruksi terutama di colon descendens , sigmoid dan rectum.
- Tipe ulseratif terjadi karena nekrosis di bagian sentral terdapat di rectum. Pada tahap lanjut sebagian besar karsinoma kolorektal mengalami ulserasi menjadi ulkus malignant.
Mikroskopis tumor Secara mikroskopis, sebagian besar kanker kolon merupakan adenocarcinoma (>90%). Berdasarkan gambaran sitologinya, kanker kolon dapat dibedakan menjadi differensiasi baik hingga differensiasi jelek. Lesi yang berdifferensiasi jelek sering muncul pada tahap akhir penyakit, dan berhubungan dengan prognosis yang jelek. Penyebaran Penyebaran karsinoma kolon melalui 3 jalur utama. Terdapat penyebaran lokal melalui dinding usus, bila terjadi invasi pada serosa usus yang dekat atau kandung kemih; penyebaran melalui saluran limfe ke arah kelenjar limfe dan penyebaran melalui alirah darah ke hati atau tempat lain seperti paru-paru. Prognosa Angka 5 tahun kemungkinan hidup kanker ini diperkirakan 50%. Bila terdeteksi awal, kemungkinan hidupnya sekitar 80%, sebaliknya pada kasus yang lanjut menjadi kurang dari 35 %.
21

KARSINOMA PROSTAT Pendahuluan Karsinoma prostat merupakan keganasan yang terbanyak diantara keganasan sistem urogenital pria, khususnya di dunia barat. Tumor ganas ini merupakan penyebab kematian kedua pada laki-laki akibat keganasan di Eropa dan AS. Karsinoma prostat biasanya berupa jenis adenokarsinoma yang berasal dari sel epitel kelenjar (aciner) prostat yang menjadi hipotropik pada usia dekade ke-5 sampai ke-7. Agaknya proses menjadi keganasan sudah dimulai pada jaringan prostat yang masih muda. Insidens Insidensnya meningkat pada usia lebih dari 50 tahun dengan puncaknya pada usia dekade ke-8. Sehingga Jarang ditemukan di bawah usia 50 tahun. Insidens karsinoma prostat akhir-akhir ini mengalami peningkatan karena :
- meningkatnya umur harapan hidup - penegakan diagnosis yang menjadi lebih baik - kewaspadaan tiap individu mengenai keganasan prostat makin meningkat
Insidens di Indonesia tidak diketahui, sedangkan di negara Barat menurut hasil autopsi ditemukan sekitar 30% pada pria berusia 70-80 tahun dan sekitar 75% pada usia di atas 80 tahun. Di Amerika Serikat, dari 350.000 pria yang terdiagnosa dengan karsinoma prostat tiap tahunnya, 40.000 diantaranya meninggal karena penyakit ini setiap tahunnya. Kemungkinan seorang laki-laki didiagnosa kanker prostat selama hidupnya adalah 1 berbanding 10. Etiologi Penyebab karsinoma prostat masih sedikit diketahui, akan tetapi diduga ada 4 faktor yang berpengaruh yaitu usia, ras, sistem endokrin dan lingkungan. Kemungkinan perubahan hormonal yang terjadi dengan meningkatnya usia juga terlibat. Dengan bertambahnya usia, terdapat penurunan kadar androgen yang bersirkulasi. Penurunan ini berhubungan dengan berkurangnya zone terluar dari prostat, daerah dimana kebanyakan tumor berasal. Terdapat riwayat keluarga yang jelas dimana ada dua hingga tiga kali lipat resiko tumor pada laki-laki yang mempunyai kerabat dekat dengan karsinoma prostat yang terdiagnosa pada umur kurang dari 50 tahun. Faktor kausal lingkungan juga tampak pada penduduk Amerika Serikat keturunan Jepang generasi ke-2 dan ke-3 yang tinggal di AS. Dibandingkan penduduk Jepang yang tetap tinggal di Jepang yang mempunyai insidens yang lebih rendah.
22

Gejala klinis Gejala awal dari tumor ini tidak spesifik, karena itu insidens kanker prostat mungkin lebih besar lagi tetapi tidak ditemukan karena tidak memberikan gejala atau tanda klinis yang jelas. Kanker prostat memberikan gejala yang sangat bervariasi dan gambaran klinis yang bermacam-macam. Karsinoma prostat paling sering (sekitar 75%) terjadi pada zone perifer, 15-20% pada zone sentral atau zone transisi. Biasanya karsinoma prostat berupa lesi yang multisentrik. Pada stadium permulaan karsinoma prostat biasanya tidak memberi gejala atau tanda klinik maka kebanyakan penderita baru datang pada stadium lanjut dengan keluhan obstruksi saluran kemih atau tanda metastase ke tulang atau organ lain seperti gejala lesi medulla spinalis, nyeri tulang, fraktur patologis atau hematuria. Keganasan prostat sering ditemukan secara kebetulan pada penderita yang disangka menderita hipertrofi prostat, dimana pada pemeriksaan patologik ditemukan karsinoma insidential. Karena berasal dari bagian perifer prostat, kanker prostat sering muncul sebelum pasien mengalami gejala gangguan buang air kecil karena obstruksi uretra dan beberapa tumor tetap tidak bergejala, meskipun terdapat metastase jauh. Kanker prostat dapat dibagi menjadi 3 kelompok menurut sifatnya :
• Karsinoma prostat invasif (simptomatik). Secara klinis penting karena menginvasi secara lokal dan bermetastasis. Karsinoma klinik adalah bentuk kelainan yang penting, karena menyebabkan metastasis dan obstruksi saluran kemih.
• Karsinoma prostat latent. Jenis ini adalah karsinoma differensiasi baik
yang berukuran kecil, sering ditemukan kebetulan pada kelenjar prostat laki-laki yang sudah berusia lanjut. Kanker ini tetap terbatas di dalam prostat dalam jangka waktu lama. Karsinoma laten adalah massa karsinoma mikroskopik yang ditemukan secara kebetulan pada pemeriksaan mikroskopik sediaan prostatektomi karena hiperplasia prostat jinak (BPH) atau pada saat autopsi. Kelainan ini pada awalnya dianggap tidak menimbulkan gejala klinik. Massa ini ditemukan pada 30 % dari jaringan prostat pada usia di atas 50 tahun tetapi meningkat hingga 80 % pada usia 75 tahun. Oleh karena itu jenis karsinoma ini lebih sering dibandingkan jenis karsinoma prostat yang simptomatik. Progresifitas karsinoma ini menjadi simptomatik mungkin hanya 30 % dari pasien yang berlangsung setelah 10 tahun. Namun kebanyakan tetap sebagai lesi yang latent atau dormant.
• Karsinoma yang tersembunyi (occult carcinoma), secara klinik tidak
terdapat pada lokasi primer tetapi muncul sebagai penyakit metastase
23

simptomatik yang luas. Sekitar dua per tiga pasien akan mengalami penyakit lokal yang sudah lanjut atau metastase pada saat ke dokter.
Gambaran klinis dari karsinoma prostat meliputi :
• Gejala gangguan berkemih berupa kesulitan atau meningkatnya frekwensi buang air kecil, retensi urin, obstruksi aliran urin yang disebabkan karsinoma prostat dan biasanya menjadi progresif dengan cepat dibandingkan pada hiperplasia jinak.
• Nodul tumor keras pada lobus posterior yang ditemukan pada
pemeriksaan rektum dengan jari tangan. Penonjolan ini diakibatkan reaksi stroma fibreus terhadap sel adenokarsinoma. Kelenjar prostat bisa membesar. Jika invasi kapsul telah terjadi, kapsul menjadi ireguler dan lekukan medial menjadi hilang.
• Metasatase tulang yang sering muncul dengan gejala nyeri tulang
terlokalisir, nyeri punggung akibat metastase tulang belakang dimana merupakan manisfestasi tumor pertama yang sering. Fraktur patologis adalah gambaran klinis lainnya. Anemia berasal dari infiltrasi neoplastik yang luas pada beberapa tulang dengan penggantian jaringan hemopoetik.
• Limfadenopati perifer karena metastase karsinoma biasanya merupakan
gambaran awal. Morfologi tumor Kebanyakan tumor yang aktif berasal dari lobus posterior kelenjar. Tumor akan tampak sebagai daerah yang berbatas kurang jelas, difus yang menyatu dengan stroma jaringan prostat fibromuscular, berwarna putih, abu-abu atau kuning, keras atau berpasir. Penonjolan melalui kapsul prostate sering terjadi menghasilkan massa yang keras, menonjol dapat dipalpasi dengan pemeriksaan rectum. Mikroskopis tumor Kebanyakan tumor adalah jenis adenokarsinoma (98 %) dengan derajat differensiasi yang bervariasi namun biasanya berdifferensiasi baik, membentuk gambaran acini, tubulus atau kribriformis. Permukaan kelenjar yang berkelok-kelok seperti bunga karang menghilang dan acini yang neoplastik terbentuk dari satu lapis sel, tidak seperti hiperplasia prostat jinak yang memiliki dua lapis epitel. Terdapat derajat pleomorfisme sel dan inti yang bervariasi tetapi sel epitelnya sering berdifferensiasi baik sehingga sulit mengidentifikasi lesi sebagai suatu neoplasma. Terdapat sejumlah stroma fibreus yang bervariasi. Secara histologis, kebanyakan tumor dengan gambaran kelenjar dengan differensiasi baik (prognosis baik), sebagian kecil tersusun dari kumpulan sel yang berdifferensiasi jelek tanpa adanya gambaran kelenjar (prognosis jelek).
24

Berbagai sistem grading histologik telah diajukan untuk menilai karsinoma prostat. Kebanyakan yang digunakan adalah sistem Gleason yang membagi tumor dalam 5 tingkatan. Tumor tingkat 1 tersusun dari daerah kelenjar berbentuk baik dan uniformis. Tumor tingkat 5 memperlihatkan pola pertumbuhan yang infiltratif dari kelompok sel dengan kelenjar yang bentuknya jelek. Prostatic intra-epitelial neoplasia (PIN) PIN merupakan lesi yang non invasif yang memperlihatkan gambaran sitologik yang atipik dari epitel kelenjar prostat tetapi dengan membran basalis yang utuh. Kelainan ini mudah dikenali pada biopsi dan reseksi dan dianggap sebagai lesi prekursor, tetapi sifat dan penanganannya belum bisa ditegakkan. Penyebaran Karsinoma prostat menyebar melalui tiga jalur antara lain :
- Penyebaran langsung Penyebaran langsung dari tumor prostat terjadi baik di dalam kelenjar
maupun pada struktur ekstrakapsular yang berdekatan. Invasi stroma prostat terhadap jaringan peri-urethral dan dasar kandung kemih juga sering terjadi. Perluasan melalui kapsul prostat sering melibatkan vesikula seminalis. Dinding rektum jarang terkena karena dilindungi oleh fascia recto-vaginal. Invasi ekstrakapsular ini menyebabkan prostat melekat pada daerah yang berdekatan.
- Penyebaran melalui saluran limfe Saluran limfe merupakan jalur penyebaran karsinoma prostat yang
penting yang menghasilkan metastase pada kelenjar limfe sakral, iliaca, dan para aortik. Metastase ini menimbulkan obstruksi saluran limfe dan udema tungkai. Kelenjar limfe inguinal jarang terkena.
- Penyebaran melalui aliran darah Invasi vaskuler oleh sel tumor menimbulkan metastase aliran darah yang
terutama pada tulang, paru-paru dan hati. Daerah metastase tulang yang sering adalah pelvis, vertebra lumbo-sacral dan proksimal femur, yang jarang adalah tulang iga dan tulang tengkorak. Metastase tulang biasanya bersifat osteosklerotik dengan proliferasi osteoblast dan daerah pembentukan tulang baru yang kejadiannya berhubungan dengan adanya sel neoplasti. Proliferasi osteoblast menimbulkan kadar alkali phospatase serum yang meningkat.
25

KARSINOMA SERVIKS Pendahuluan Karsinoma serviks invasif adalah karsinoma sel skuamousa yang paling sering terjadi. Karsinoma serviks sering terjadi pada masa reproduksi dan post menopause, tetapi rata-rata perkembangannya terjadi pada usia 50 tahun.Terhitung 3-5% dari seluruh kasus karsinoma pada wanita. Insidens Setiap tahun didapatkan sekitar 500.000 kasus baru kanker serviks di seluruh dunia, 80 % diantaranya di negara berkembang. Di Indonesia diperkirakan sekitar 90 – 100 kasus kanker baru diantara 100.000 penduduk per tahun. Etiologi Faktor resiko karsinoma serviks :
• Hubungan seksual dimana insidensnya rendah pada perawan tetapi lebih sering pada wanita yang sudah menikah daripada wanita lajang.
• Usia pada saat hubungan seksual pertama kali. Insidens lebih tinggi pada wanita yang berhubungan seksual sebelum usia 17 tahun dan yang menikah di usia muda.
• Penyakit menular seksual, insidens lebih tinggi pada wanita dengan riwayat penyakit menular seksual dan prostitusi.
• Status sosial ekonomi, insidens lebih tinggi pada kelompok sosial rendah, kemungkinan berkaitan dengan gaya hidup dan kebiasaan seksual daripada faktor lainnya.
• Merokok, penelitian epidemiologi memperlihatkan hubungan antara perokok berat dan karsinoma serviks. Diduga adanya penekanan pada pertahanan imun oleh sel langerhans yang berperan penting. Selain itu beberapa kandungan dari rokok dapat dideteksi di dalam mukus serviks yang berperan sebagai agen ko-karsinogenik. Hidrokarbon aromatik polisiklik dalam asap rokok jugadapat merusak DNA.
• Faktor laki-laki, untuk menjelaskan pentingnya hubungan seksual, agen karsinogenik terdapat pada smegma, spermatozoa dan komponen lain dari semen.
• Human Papilloma Virus (HPV), adanya HPV pada karsinoma invasif, sering terlihat pada sediaan biopsi dan kolposkopi. Identifikasi DNA dari HPV tipe 16,18 dan 33 pada lebih dari 60% karsinoma seviks sangat menyokong hubungan dan kemungkinan faktor penyebabnya. Protein yang diproduksi HPV menginaktifkan produk tumor supresor gen, sehingga mengfasilitasi pertumbuhan tumor.
• Infeksi HIV, karsinoma serviks dipengaruhi oleh immunosupresan dan insidensnya meningkat sebagai komplikasi AIDS.
Peranan human papilloma virus (HPV) pada kanker serviks HPV 16 dan HPV tipe 18 yang kurang sering, ditemukan pada neoplasia intraepitelial serviks (NIS) dan hampir 100 % pada karsinoma serviks. Tipe lain
26

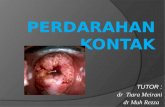
seperti HPV 31 dan 33 juga telah dilaporkan terdapat pada karsinoma ini. Virus dengan tipe ini merupakan HPV tipe onkogenik. DNA dari HPV dapat ditemukan pada daerah ekstrakromosom atau terintegrasi dengan DNA penderita. Integrasi genom virus terhadap DNA penderita biasa didapatkan pada neoplasia intraepitelial serviks derajat tinggi dan karsinoma sel skuamousa serviks invasif. Protein E6 dari HPV tipe 16 mempunyai kemampuan mengikat protein p53 sel untuk membentuk sebuah komples yang menetralisir respon normal dari sel epitel serviks terhadap kerusakan DNA (apoptosis dimediasi oleh p53) yang kemudian menyebabkan akumulasi kelainan genetik. Sebaliknya protein E6 dari HPV tipe beresiko rendah (6 dan 11) tampaknya tidak membentuk kompleks dengan p53. Hal ini menjelaskan mengapa tidak seperti tumor padat lainnya, mutasi p53 merupakan peristiwa yang jarang pada karsinogenesis serviks sehingga terdapat kemungkinan mekanisme lain untuk menginaktivasi p53. Selain itu protein E7 HPV 16 dan 18 juga memiliki kemampuan untuk mengikat produk gen retinoblastoma (Rb1), sehingga mempengaruhi fungsi supressor gen. Gejala kinis Keputihan adalah gejala yang sering ditemukan. Getah yang keluar dari vagina makin lama akan berbau busuk akibat infeksi dan nekrosis jaringan. Dalam hal demikian pertumbuhan tumor telah menjadi ulseratif. Perdarahan yang dialami segera sehabis senggama (disebut perdarahan kontak) merupakan 75 – 80% gejala karsinoma serviks. Perdarahan yang timbul akibat terbukanya pembuluh darah makin lama akan lebih sering terjadi pada tingkat klinik yang lebih lanjut, terutama pada tumor yang bersifat eksofitik. Perdarahan spontan pervaginam pada saat defekasi perlu dicurigai adanya karsinoma serviks tingkat lanjut. Perdarahan spontan saat defekasi terjadi akibat tergesernya tumor yang menonjol keluar ( eksofitik ) dari serviks oleh massa feses. Adanya bau busuk yang khas memperkuat dugaan adanya karsinoma. Gejala anemia akan menyertai sebagai akibat perdarahan pervaginam yang berulang. Rasa nyeri timbul akibat infiltrasi sel tumor ke serabut saraf. Sebelum tahap akhir, penderita meninggal dunia akibat perdarahan yang ekssesif, kegagalan ginjal akibat infiltrasi tumor ke ureter sebelum memasuki kandung kemih, yang menyebabkan obstruksi total. Morfologi tumor Secara makroskopis, karsinoma serviks ada beberapa tipe antara lain :
- Tipe ulserasi yang merupakan model pertumbuhan infiltrasi yang akhirnya mengalami nekrosis pada bagian tengah, menimbulkan rongga yang dikelilingi dengan kanker invasif.
27

- Tipe eksofitik kadang-kadang berbentuk papiler atau massa yang sangat
besar yang menonjol seperti jamur tetapi tetap berbatas tegas pada bagian superfisial serviks.
- Tipe nodular berasal dari sel endoserviks tipikal yang membentuk massa
multipel yang meluas ke serviks dan isthmus. Massa dapat besar dan bila penyebarannya secara sirkumferensial disebut sebagai barrel shaped cerviks (seperti tong)
Mikroskopis Karsinoma sel skuamosa merupakan penyebab sekitar 90 % dari keganasan serviks. Kebanyakan karsinoma serviks adalah karsinoma sel skuamous, yang berasal dari zona transformasi atau ektoserviks. Penyakit ini dibagi dalam 3 kategori menurut gambaran histologisnya : karsinoma skuamousa sel besar berkeratinisasi, karsinoma skuamousa sel besar non keratinisasi, karsinoma skuamousa sel kecil non keratinisasi. Karsinoma skuamosa sel besar berkeratin terdiri dari sel-sel besar yang pleomorfik, mitosis relatif sedikit, dan terdapat pembentukan mutiara tanduk. Karsinoma skuamosa sel besar tak berkeratin terdiri dari sel dengan pleomorfik sedang, banyak mitosis dan inti besar yang sering mengandung nukleoli yang besar pula. Karsinoma skuamousa sel kecil terdiri dari lapisan sel kecil yang tidak berdifferensiasi tanpa mutiara tanduk. Tanda dini dari keganasan adalah adanya invasi stroma awal bila massa kecil (kurang dari 1 mm) terlihat muncul dari epitel basal dan merusak keutuhan membran basalis. Karsinoma in situ dapat diartikan sebagai lesi yang seluruh lapisan epitel skuamosanya telah diganti dengan sel abnormal yang tidak berdifferensiasi tetapi tidak keluar dari membran basalis untuk menginvasi stroma atau limfatik Pada karsinoma serviks, keadaan ini dikenal sebagai Cervical intra-epitelial Neoplasia/ Neoplasia intraepitelial serviks (CIN/NIS) merupakan suatu kondisi dimana perubahan sel epitel terjadi pada epitel skuamousa yang mana keadaan ini merupakan prekursor terjadinya karsinoma skuamousa invasif. Beratnya lesi dinilai secara subyektif menjadi grade (CIN) 1 (grade rendah), 2 atau 3 (grade tinggi) menurut tingkat epitel dimana maturasi sitoplasmik berlangsung. Berbagai derajat neoplasia intraepitelial serviks berpotensi menjadi invasif, meskipun resiko invasi menjadi lebih besar ketika lesinya menjadi berat.Kecepatan lesi intraepitelial ini menjadi berat dan jumlah kasus yang memburuk jika dibiarkan tidak terobati tetap tidak jelas tetapi kemungkinan sekitar 11 % kasus CIN 1 akan menjadi CIN 3 dalam 3 tahun, Lebih dari 12 % kasus CIN 3 akan menjadi invasif bila tidak diobati; sekitar 30 % kasus akan membaik. Pada kasus juga
28

didapatkan bahwa pada beberapa wanita muda, lesi akan memburuk menjadi karsinoma invasif lebih cepat ( 3 tahun atau kurang). Penyebaran Karsinoma serviks yang invasif dapat menyebar ke tempat lain. Karena kemampuan yang dimiliki oleh karsinoma serviks ini, maka karsinoma serviks dapat dibagi menjadi lima stadium. Adapun stadium karsinoma serviks tersebut ditentukan menurut gambaran klinik dan patologiknya. Stadium tersebut antara lain :
• Stadium 0 merupakan stadium pre invasif • Stadium 1 kanker hanya terbatas di daerah serviks • Stadium 2 kanker telah meluas di daerah serviks tetapi belum mencapai
dinding pelvis dan melibatkan sepertiga bawah dari vagina • Stadium 3 kanker telah mencapai dinding pelvis dan mengenai sepertiga
bawah dari vagina • Stadium 4 kanker telah mengenai kandung kemih atau rektum atau sudah
meluas sampai ke pelvis.
29

LEIOMYOMA Pendahuluan Leiomyoma adalah tumor jinak yang paling sering dari traktus genital wanita. Tumor ini merupakan tumor jinak pada corpus uteri yang dibentuk terutama oleh otot polos. Nama lain yang sering digunakan adalah fibromyoma, fibroid, myoma. Tumor ini sering muncul di masa reproduksi lanjut dan sepanjang masa menopause. Oleh karena itu tumor ini tidak akan terdeteksi sebelum pasien mencapai masa pubertas dan baru akan tumbuh terus selama masa reproduksi. Insidens Leiomyoma sebagian besar mulai timbul pada wanita usia produktif tetapi tidak diketahui alasan yang jelas. Tumor ini mengenai lebih dari setengah wanita di atas usia 30 tahun, dan biasanya simptomatik sebelum menopause. Namun, secara umum usia terbanyak pada usia dekade ke-4 dan ke-5. Etiologi Penyebab timbulnya leiomyoma tidak diketahui dengan jelas. Tumor ini berhubungan dengan rendahnya paritas (persalinan), meskipun tidak jelas apakah ini adalah penyebab utama atau sebuah efek dari tumor. Leiomyoma bergantung pada pengaruh hormon estrogen dalam mempertahankan ukuran. Pada leiomyoma terdapat reseptor estrogen dalam konsentrasi lebih tinggi daripada miometrium normal yang mengelilinginya, tetapi konsentrasi masih lebih rendah daripada endometrium. Hormon estrogen dapat berperan dalam mempengaruhi pertumbuhan tumor melalui peningkatan produk matriks ekstraseluler. Leiomyoma dapat membesar lebih cepat bila pasien mendapat terapi estrogen dan selama kehamilan, tetapi tidak selalu demikian. Sebaliknya leiomyoma dapat mengalami kemunduran/penyusutan pada wanita yang sudah menopause sehingga ukurannya dapat mengecil. Gambaran klinis Secara klinis, leiomyoma umumnya tidak memberikan keluhan. Adanya tumor ini dapat menimbulkan perdarahan uterus yang abnormal berupa perdarahan menstrual yang abnormal, metrorhagia, menorhagia dismenorrhea bahkan infertilitas (kemandulan). Biasanya, tumor ini menyebabkan masalah karena efeknya sebagai massa abdomen yang besar contohnya menekan kandung kemih sehingga terjadi gangguan buang air kecil. Selama kehamilan, leiomyoma dapat menyebabkan komplikasi seperti aborsi spontan, persalinan premature dan hambatan persalinan.
30

Morfologi tumor Secara makroskopis, leiomyoma tampak sebagai nodul yang bulat, lunak, berbatas tegas dan berwarna pucat, yang memiliki gambaran pusaran pada permukaan potongan. Tumor ini muncul di beberapa lokasi pada uterus dan sering multipel. Ukuran Leiomyoma bervariasi, dengan diameter berkisar kurang dari 1 cm hingga lesi raksasa dengan ukuran 20-30 cm. Diameter tumor yang berperan untuk terjadinya gejala klinis yaitu 2-4 cm. Begitu pula beratnya dapat mencapai lebih dari 45 kg. Leiomyoma pada miometrium diklasifikasikan berdasarkan lokasi anatomi :
• Leiomyoma submukosa yaitu Leiomyoma yang terletak di bawah lapisan endometrium dan cenderung memberikan tekanan pada endometrium sehingga dapat timbul atau menonjol ke arah rongga uterus. Akibat desakan tumor pada endometrium sehingga terjadi kerusakan pada endometrium dan gangguan suplai darah yang mana hal ini sering menyebabkan timbulnya perdaraha uterus tidak teratur. Tumor juga dapat tumbuh bertangkai dan menonjol keluar endometrium sampai memenuhi rongga uterus disebut pedunculatec submucosal meiomyoma. Tumor seperti ini tangkainya dapat sangat panjang sehingga tumor dapat menonjol keluar melalui canalis servikalis disebut leiomyoma geburt.
• Leiomyoma intramural adalah Leiomyoma yang terletak di dalam
lapisan miometrium yang mempunyai gambaran umum seperti Leiomyoma lainnya.
• Leiomyoma subserosa yaitu Leiomyoma yang dapat terletak
hanya pada permukaan seosa uterus atau dapat menonjol keluar dari miometrium. Leiomyoma subserosa juga dapat tumbuh bertangkai sehingga disebut pedunculated subserosa Leiomyoma. Pada tumor yang bertangkai mempunyai suplai darah yang kurang bagus sehingga kadang memperoleh supai darah dari ekstrauterin yaitu dari omentum. Apabila suplai darah pada tumor bertangkai kurang dapat juga mengalami atrofi dan diserap.
• Leiomyoma subserosa yang timbul pada bagian lateral dapat
tumbuh dan mentebar diantara 2 lapisan peritoneum hingga meluas sampai ligamentum disebut intraligamenter leiomyoma.Ligamentum yang paling sering terjadi leiomyoma yaitu pada ligamentum latum. Bila tumor ini terjadi makan dapat menimbulkan penekanan pada ureter dan pembuluh darah pada rongga panggul.
31

Pada irisan tranversal pada tumor secara kasar dapat dilihat warna keabu-abuan bentuk bulat, konsistensi lunak dan mempunyai batas yang tegas. Secara umum Leiomyoma mempunyai warna yang lebih cerah dibanding miometrium. Saat sediaan segar dipotong, permukaan tumor akan menonjol dari otot sekitarnya. Mikroskopis Leiomyoma tidak mempunyai kapsul tetapi mempunyai batas yang jelas dengan miometrium yang mengelilinginya. Secara histologis, tumor terdiri dari kelompok serat otot polos yang saling bersilangan dan stroma kolagen. Tidak terdapat sel yang atipik dan hanya sedikit mitosis yang ditemukan. Sel otot polos yang seragam (uniform) dan tersusun berpilin dan beralur seperti pusaran air dimana inti sel memanjang dan mempunyai ujung yang tumpul, sitoplasma membesar, eosinofilik dan berserat.
32

FIBROADENOMA MAMMA Pendahuluan Fibroadenoma mamma adalah suatu kelainan yang sering menyebabkan tonjolan massa pada payudara. Fibroadenoma merupakan suatu proliferasi duktus dan stroma mamma yang jinak dan terlokalisir. Insidens Fibroadenoma mamma merupakan jenis tumor jinak mamma yang paling banyak ditemukan, dan merupakan tumor primer yang paling banyak ditemukan pada kelompok umur muda. Menurut suatu penelitian di New York, fibroadenoma terdapat pada ¼ kasus karsinoma, frekwensinya 6 kali lebih banyak dibandingkan dengan papiloma duktus. Karena tidak semua fibroadenoma dieksisi, kemungkinan frekwensi sebenarnya lebih tinggi lagi. Fibroadenoma sering muncul pada wanita berusia antara 25-35 tahun sebagai satu lesi yang berbatas tegas. Walaupun begitu dapat timbul kapanpun setelah pubertas. Etiologi Fibroadenoma berasal dari lobulus mamma, dimana terdiri dari unsur stroma jaringan ikat longgar dan kelenjar. Karena merupakan tumor campuran, fibroadenoma seperti jaringan mamma sekitarnya akan dipengaruhi hormon yang akan memberikan perubahan. Jadi pada masa kehamilan, mamma menunjukkan perubahan laktasional dan pada wanita yang berumur lebih tua stroma menjadi lebih padat dan fibrosa. Selama kehamilan, pertumbuhan fibroadenoma dapat semakin cepat membesar yang diakibatkan oleh efek hormonal dan bukan suatu pertanda keganasan. Morfologi Secara makroskopis, fibroadenoma berdiameter 1-4 cm, dan muncul sebagai lesi putih, berbatas tegas, kuat, elastis, berlobus-lobus. Tumor ini memiliki permukaan potongan yang berkilauan dan tekstur yang keras. Tumor umumnya soliter, walaupun sebagian wanita dapat menunjukkan fibroadenoma yang multipel. Tumor dengan diameter yang lebih besar terjadi pada fibroadenoma juvenil. Jaringan mamma disekitarnya dapat terdesak, tetapi tumor tidak terikat. Tidak adanya fiksasi ini menyebabkan tumor dapat digerakkan pada pemeriksaan klinik, sehingga kadang-kadang disebut breast mouse. Pada wanita muda, tumor teraba lunak dengan permukaan potongan agak gelatinosa akibat hilangnya komponen jaringan ikat; sedangkan pada wanita berumur lebih tua cenderung lebih keras karena jaringan ikat menjadi lebih fibrosa, yang kadang-kadang disertai kalsifikasi. Mikroskopis Fibroadenoma mamma memiliki dua komponen histologis yaitu komponen epithelial yang membentuk struktur seperti kelenjar/glandula yang dilapisi epitel
33

tipe duktus dan komponen stroma yang terdiri dari jaringan ikat yang seluler dan longgar yang mengelilingi daerah epithelial. Fibroadenoma menunjukkan struktur mirip duktus atau struktur duktus yang pipih berkelok-kelok akibat terdesak oleh pertumbuhan jaringan ikat di sekitarnya. Fibroadenoma tidak berlanjut menjadi ganas walaupun pada beberapa tumor ganas seperti karsinoma lobularis terdapat bagian fibroadenoma.
34

KARSINOMA MAMMA Pendahuluan Tumor ganas mamma wanita ini sangatlah sering, terhitung 20% dari seluruh keganasan pada wanita. Karsinoma mamma ini merupakan suatu keganasan yang sangat menakutkan. Karsinoma ini pada wanita menduduki tempat kedua setelah karsinoma serviks uteri dalam hal kejadiaannya. Insidens Kanker payudara dapat terjadi di setiap usia di luar masa anak-anak , tetapi memiliki insidens yang rendah pada decade ketiga pertama, dan akan meningkat secara bertahap setelah decade tersebut. Oleh karena itu keganasan ini lebih sering ditemukan pada umur 40-49 tahun dan sangat jarang pada usia di bawah 20 tahun. Di Amerika utara, Eropa barat laut dan Australia, kaker mamma merupakan jenis kanker yang paling banyak ditemukan pada wanita. Di Inggris sebanyak 20 % kasus kanker adalah kanker mamma, yang merupakan penyebab kematian terbanyak pada wanita kelompok umur 35 – 55 tahun. Terdapat 24000 kasus baru setiap tahun. Diperkirakan bahwa di daerah yang mempunyai resiko tinggi, kemungkinan seorang wanita mendapat kanker mamma ialah 1 diantara 10-12 orang. Etiologi Penelitian epidemiologi memperlihatkan bahwa kanker payudara berhubungan dengan beberapa faktor resiko tetapi penyebabnya tidak jelas. Faktor-faktor resiko tersebut antara lain : Jenis kelamin dan umur Kurang dari 1 % kanker mamma timbul pada pria, dengan demikian jenis kelamin wanita termasuk faktor resiko yang penting. Bertambahnya umur juga merupakan faktor resiko yang bermakna. Sampai dengan umur 40-45 tahun, rata-rata peningkatannya tajam yang kemudian menurun perlahan-lahan, walaupun insiden kanker mamma terus meningkat sampai umur tua. Umur saat menarke dan menopause Didapatkan resiko yang lebih tinggi untuk timbulnya kanker payudara pada wanita yang mengalami menarke pada umur yang lebih awal. Dimana onset menarke yang dini pada usia 10 tahun mempunyai resiko tiga kali lipat dibanding usia 15 tahun. Demikian pula resiko terjadinya kanker mamma pada wanita yang menopause sebelum umur 45 tahun hanya setengah dibanding dengan yang menopause setelah umur 55 tahun. Karena itu wanita yang mempunyai aktivitas menstruasi selama 40 tahun atau lebih mempunyai resiko dua kali lipat untuk timbulnya kanker mamma dibandingkan dengan yang aktivitas menstruasinya kurang dari 30 tahun.
35

Umur pada kehamilan aterm yang pertama Wanita nullipara mempunyai resiko tinggi untuk timbulnya kanker mamma dibanding yang multipara. Di antara wanita yang telah melahirkan, proteksi terhadap timbulnya kanker mamma terletak pada saat kapan wanita tersebut hamil aterm yang pertama kali. Apabila melahirkan pertama pada umur 35 tahun atau lebih, wanita tersebut mempunyai resiko yang lebih tinggi tiga kali lipat dibandingkan dibanding pada wanita yang melahirkan anak pertama di usia 20 tahun. Berat badan dan diet Wanita yang mempunyai berat badan di atas rata-rata tetapi berumur di bawah 50 tahun, resiko timbulnya kanker mamma tidak meningkat atau hanya sedikit meningkat. Sedangkan wanita berumur 60 tahun atau lebih dengan berat badan yang lebih dari berat rata-rata normal, mempunyai resiko yang lebih tinggi. Faktor diet sangat mempengaruhi berat badan. Pada binatang percobaan, ditemukan bahwa diet tinggi lemak meningkatkan insidens kanker mamma. Insiden kanker mamma secara internasional mempunyai korelasi dengan konsumsi lemak. Walaupun diet tinggi lemak sugestif merupakan faktor resiko, buktinya tidak sejelas faktor berat badan. Faktor makanan. Meningkatnya resiko timbulnya kanker payudara juga berhubungan dengan intake alkohol yang tinggi. Faktor genetik dan riwayat keluarga Di antara penderita kanker mamma ternyata 10 % kasus mempunyai hubungan dengan riwayat keluarga yang menderita kanker. Di samping itu terdapat kanker sporadis yang tidak ada hubungannya dengan riwayat keluarga (faktor genetik). Resiko terjadinya kanker mamma meningkat pada saudara turunan pertama (kakak,adik) penderita kanker terutama apabila turunan tersebut premenopause. Sebagai contoh resiko meningkat menjadi sembilan kali lebih tinggi pada wanita pre menopause yang merupakan saudara turunan pertama dari wanita yang mempunyai kanker mamma bilateral. Peningkatan resiko yang lima kali lebih tinggi ditemukan pada wanita yang merupakan turunan pertama yang lainnya. Gen yang bertanggunag jawab pada karsinoma mamma telah diidentifikasi pada kromosom 17q21 dan dinamakan BRCA-1. Gen kedua yang bertanggung jawab pada karsinoma mamma telah dilokasikan pada kromosom 13q12-13 dan dinamakan BRCA-2. Variasi geografik Terdapat perbedaan jumlah kanker mamma yang mencolok diantara berbagai negara. Insidens penyakit ini lima kali lebih besar di negara barat yang maju dibanding di daerah yang kurang maju. Jumlah rata-rata tertinggi terdapat di Amerika utara, Eropa barat laut, Australia dan Selandia baru sedangkan terendah di Asia Tenggara dan Afrika. Beberapa faktor yang diduga berperan dalam perbedaan frekwensi ini yaitu umur saat menarke, umur saat kehamilan aterm pertama, umur saat menopause dan berat badan saat pasca menopuase.
36

Di negara yang mempunyai insidens rendah, faktor panjangnya waktu antara umur saat menarke dengan kehamilan pertam mungkin sangat pendek. Penyakit mamma proliferatif Wanita dengan kelainan mamma yang jinak dimana hasil biopsi mamma menunjukkan hiperplasia epitel mamma yang tipik mempunyai resiko yang kurang, hanya sebanyak dua kali lipat. Hiperplasia epitel yang atipik memiliki resiko yang tinggi sebanyak lima kali lipat untuk mengalami kanker mamma tanpa riwayat keluarga ada yang menderita kanker payudara. Resiko ini akan meningkat sebelas kali lipat bila terdapat riwayat keluarga menderita kanker mamma. Hormon Hubungan antara resiko kanker mamma dengan menarke, menopause dan umur kehamilan yang aterm yang pertama kali menunjukkan bahwa hormon diduga mempunyai peranan terhadap timbulnya kanker mamma, tetapi lebih berperan sebagai promotor dibandingkan sebagai inisiator. Aktivitas estrogen tampaknya penting dalam hal ini, dimana terjadi paparan yang berlebihan dari estrogen dan paparan yang berkurang dari progesteron. Menarke yang dini dan menopause yang lambat akan menghasilkan siklus menstruasi yang banyak dengan produksi estrogen yang berulang yang akan memberikan efek stimulasi pada epitel mamma. Efek yang menguntungkan dari kehamilan cukup bulan dikarenakan konsentrasi progesteron yang tinggi dan atau hormon prolaktin yang melindungi sel mamma terhadap estrogen dalam jangka waktu lama. Resiko yang berhubungan dengan obesitas mungkin disebabkan kemampuan sel lemak mengsintesa estogen atau karena berubahnya kadar protein pengikat hormon seks (sex hormone binding protein). Hormon steroid seperti estrogen berinteraksi dengan reseptor di inti sel. Interaksi lanjut dengan DNA akan membentuk faktor differensiasi dan proliferasi. Reseptor estrogen dapat dideteksi dalam jumlah yang bervariasi dalam 75 % kanker mamma. Hal ini membuktikan bahwa hormon penting dalam proses pertumbuhan dan perkembangan karsinoma ini. Kontrapsepsi oral/terapi pengganti hormon Sediaan kontrasepsi dengan rasio estrogen : progesteron yang rendah baru-baru ini dianggap aman dan berkhasiat protektif. Pil dengan kadar estrogen tinggi yang diberikan sebagai terapi pengganti hormon berhubungan dengan meningkatnya resiko kanker endometrium dan kemungkinan juga kanker mamma. Gejala klinis Berdasarkan penelitian, karsinoma mamma lebih sering timbul pada kwadran lateral atas (38,5 %) kemudian sentral (29 %), dimana mamma kiri lebih sering terkena dibandingkan mamma kanan.
37

Karsinoma mamma muncul dalam empat cara :
1. Benjolan mamma yang dapat dipalpasi, sering dideteksi oleh pasien sendiri.
2. Kelainan yang dideteksi dengan mammografi. 3. Temuan histologis secara kebetulan pada jaringan mamma yang dibuang
karena alasan lain. 4. Manifestasi akibat penyakit metastase.
Keluhan utama penderita dapat berupa massa tumor, rasa sakit pada mamma, keluar cairan dari papilla mamma, adanya eczema sekitar areola mamma, keluhan pada kulit berupa dimpling, kemerahan, ulserasi, adanya peau d’orange pada mamma atau keluhan berupa pembesaran kelenjar limfe aksilla maupun tanda metastse jauh. Morfologi Karsinoma memiliki ukuran yang bervariasi dari diatemer kurang dari 10 mm hingga lebih dari 80 mm, tetapi sering berukuran 20 – 30 mm. Secara klinik, dengan palpasi tumor terlihat kaku dan memperlihatkan adanya perlekatan kulit di permukaan atau lapisan otot di bawahnya. Kulit juga tampak peau d’orange, suatu perubahan warna karena permeabilitas limfatik. Puting mamma dapat mengalami retraksi karena perlekatan dan kontraksi ligamen intramamaria. Gambaran makroskopis dari tumor bergantung pada jumlah dan tipe stroma dalam karsinoma. Stroma ini akan mementukan tipe dari tumor secara makroskopis yaitu scirrhous, medullary dan mucinous. Istilah scirrhous digunakan pada tumor yang memiliki reaksi jaringan fibreus yang menonjol, biasanya pada bagian sentral tumor. Ini membuat karsinoma memiliki gambaran massa yang sangat putih yang akan berbentuk seperti parutan bila dipotong. Lapisan yang berwarna kuning bisa terlihat, karena adanya jaringan elastis dalam tumor. Karsinoma dengan reaksi stroma yang menonjol memiliki tepi yang ireguler, meluas ke dalam jaringan lemak yang dekat atau struktur lainnya. Tumor medullari (seperti otak) sangat seluler dengan stroma yang sedikit. Tipe karsinoma sering lebih bulat dan berbatas tegas dibandingkan pada tumor scirrhous. Nekrosis sering. Bila dipalpasi, tumor akan terasa lebih lunak. Karsinoma mucinous memiliki musin yang banyak atau bahan seperti jeli di dalam tumor tersebut. Tumor ini memiliki tepi yang berbatas tegas. Invasif ductal carcinoma merupakan jenis karsinoma mamma yang paling banyak. Makroskopis berupa tumor yang batasnya tidak jelas, jarang melebihi diameter 3 sampai 4 cm, konsistensi keras seperti batu (karsinoma scirrhous).
38

Mikroskopis Kebanyakan tumor adalah jenis adenokarsinoma invasif yang berasal dari duktus terminalis dan lobulus, yang membentuk karsinoma lobular invasif dan karsinoma ductal invasif. Karsinoma mamma juga dapat ditemukan pada tahap pra invasif, yang disebut karsinoma duktus atau lobulus mamma in situ dan keadaan ini merupakan faktor resiko untuk timbulnya karsinoma mamma invasif. Tumor yang invasif adalah tumor yang memiliki sel tumor yang telah melewati membran basalis sepanjang struktur mamma dimana sel itu berasal dan menyebar ke jaringan sekitarnya. Karsinoma duktal invasif adalah jenis kanker payudara yang paling sering dari karsinoma mamma infiltrasi (hampir 75 %). Kanker ini dapat muncul sendiri atau bersama dengan karsinoma jenis lain, paling sering dengan karsinoma lobular. Sel tumor menginvasi jaringan mamma dan biasanya terdapat respon desmoplastik yang membentuk stroma yang sangat fibreus. Bila karsinoma duktal timbul bersama tumor jenis lain yang memiliki prognosis baik, maka prognosisnya akan lebih baik dibanding tumor duktus itu sendiri. Secara histologis, sel tumor tersusun dalam kelompok-kelompok, dan struktur seperti kelenjar. Jumlah stroma diantara sel tumor juga bisa bervariasi tetapi pada karsinoma ini dimana stromanya menonjol, stroma lebih jelas di daerah sentral sementara di perifer lebih seluler. Kumpulan jaringan elastis (elastosis) disekitar duktus atau dalam stroma lebih sering ditemukan pada tumor dengan reaksi scirrhous. Derajat differensiasi atau grading tumor ditentukan berdasarkan sejauh mana tumor itu menyerupai mamma normal; apakah sel dalam pola seperti kelenjar atau lembaran-lembaran yang padat; derajat pleomorfisme inti dan jumlah gambaran mitosis yang ada. Karsinoma duktal infiltrasi yang berdifferensiasi baik cenderung bersifat kurang agresif dibanding tumor yang berdifferensiasi jelek yang tersusun dari kumpulan sel pleomorfik dengan jumlah gambaran mitosis yang besar. Penyebaran Karsinoma mamma menyebar dengan gambaran yang khas yang akan mempengaruhi manifestasi klinis yang timbul. Kelainan akibat metastase dan rekurensi tumor mungkin timbul agak lambat, yang terjadi beberapa tahun setelah terapi lokal kelainan ini. Karsinoma mamma dapat menginfiltrasi secara lokal (penyebaran secara langsung) atau bermetastase ke tempat jauh melalui aliran limfe dan aliran darah dan ke pleura.
39

Penyebaran lokal ke jaringan mamma sekitarnya, ke jaringan kulit di atasnya dapat memberikan kelainan berupa perlekatan dan ulserasi kulit dan ke lapisan otot pectoralis yang berada di bawah menyebabkan fiksasi tumor yang dalam. Penyebaran limfatik ke saluran limfatik lokal pada mamma. Bila saluran limfe pada kulit terkena, akan menimbulkan gambaran peau d’orange. Kelenjar limfe aksilla adalah tempat metastase yang paling sering melalui saluran limfe dan sekitar 40 -50 % wanita dengan karsinoma mamma yang simptomatik memiliki metastase kelenjar limfe aksilla pada saat ke dokter. Metastase ke kelenjar limfe intramammaria, supraklavicular dan trankeobronkial juga dapat terjadi. Penyebaran ke kelenjar limfe aksila dan kelenjar limfe mammaria interna akan menimbulkan embolisasi tumor ke dalam ke kelenjar limfe. Penyebaran melalui pembuluh darah akan menimbulkan penyebaran tumor ke tempat lain yang jauh. Lokasi dari metastase tumor ini adalah tulang yang menyebabkan destruksi tulang dengan gejala berupa fraktur patologis, kompressi medulla spinalis dan hiperkalsemia dengan komplikasi ginjal, infiltrasi pada sumsum tulang akan menimbulkan anemia leukoeritroblastik, pada paru-paru akan menimbulkan gejala sesak napas, metastasis pada pleura sisi yang sama dengan lokasi karsinoma menimbulkan gejala efusi dan sesak nafas dan pada ovarium menimbulkan tumor krukenberg. Karsinoma mamma pada laki-laki Adenokarsinoma mamma pada laki-laki terhitung hanya 1 % dari seluruh kasus kanker payudara. Kelainannya mempunyai gambaran yang sama pada mamma wanita, kecuali pada karsinoma lobular in situ karena mamma laki-laki tidak mempunyai jaringan lobular. Prognosis karsinoma mamma laki-laki sama pada wanita. Invasi pada dinding dada lebih sering pada pria karena ukuran mamma yang kecil sehingga kelainan lebih sering pada tahap lanjut yang lokal pada saat terdiagnosis.
40

GLIOBLASTOMA MULTIFORME Pendahuluan Tumor yang berasal dari jaringan neuroepitelial termasuk tumor otak primer yang dikelompokkan dalam istilah glioma. Jenis glioma yang paling sering adalah glioblastoma yang merupakan tumor astrosit glial yang sangat malignant dengan kecepatan pertumbuhan yang cepat. Insidens Glioblastoma merupakan tumor otak primer yang tersering. Insidensnya secara internasional adalah terhitung sekitar 12-15% dari semua neoplasma intrakranial dan 50-60% dari semua tumor astrosit. Insidens terbesar pada usia 65 tahun tetapi kelainan ini kurang pada masa anak-anak dan remaja. Kebanyakan muncul pada substansi alba hemisfer serebri. Etiologi Etiologi tumor ini belum diketahui secara pasti namun secara umum terdapat hubungan tumor otak dengan faktor genetik, obat-obatan, zat kimia maupun radiasi. Tumor ini berasal dari low grade astrocytoma (WHO : grade II) atau anaplastik astrocytoma (WHO : grade III) tetapi lebih sering bermanifestasi dengan sendirinya tanpa adanya bukti lesi prekursor malignan dengan gejala klinis yang lebih singkat sekitar 3 bulan. Gejala klinis Glioblastoma dibagi menjadi primer dan sekunder. Glioblastoma primer terhitung paling banyak (60’%), terdapat pada orang dewasa berusia lebih dari 50 tahun. Glioblastoma sekunder (40%) biasanya berkembang pada pasien yang berusia muda (<45 tahun) melalui proses malignansi dari astrositoma derajat rendah atau astrositoma anaplastik. Waktu yang dibutuhkan untuk proses malignansi ini bervariasi antara 1 hingga 10 tahun dengan rata-rata 4-5 tahun. Gejala yang paling sering pada pasien dengan glioblastoma adalah defisit neurologik yang berlangsung lambat biasanya berupa kelemahan motorik. Pada pasien juga dapat menunjukkan gejala umum yaitu peningkatan tekanan intrakranial, termasuk sakit kepala, nausea, muntah dan kelainan kognitif. Sakit kepala dapat bervariasi dalam intensitas dan kualitas dan biasanya lebih parah pada pagi hari atau pada saat baru bangun tidur. Perubahan kepribadian, mood, mental dapat menjadi indikator awal atau mungkin hanya sebagai satu-satunya yang abnormal. Tanda fokal yang sering terjadi adalah hemiparese, hilangnya sensasi sensorik, hilangnya penglihatan, afasia dan lain-lain. Seizures tampak sekitar 20% pasien dengan tumor otak supratentorial.
41

Morfologi tumor Secara makroskopis, tumor berupa massa nekrotik yang hemoragik yang terutama timbul di hemisfer serebral, kurang sering terdapat di batang otak dan jarang di serebellum dan medulla spinalis. Glioblastoma terjadi paling banyak di substansia alba subkotrikal hemisfer serebri. Mikroskopis Berdasarkan namanya, neoplasma ini ditandai secara histologis oleh populasi sel yang pleomorfik. Banyak dari neoplasma ini berasal dari akibat dedifferensiasi astrosit glioma yang sudah ada sebelumnya. Proses dedifferensiasi diikuti oleh atau akibat dari rangkaian peristiwa genetik. Aktivitas mitosis dalam glioblastoma sangat banyak dan proliferasi endotel vaskular menonjol. Gambaran histologisnya bervariasi, kadang terdapat sel astrositik yang pleomorfik dengan inti yang atipik dan aktivitas mitosis yang banyak. Nekrosis adalah gambaran diagnostik yang esensial dan proliferasi mikrovaskuler yang prominent biasanya tampak. Penyebaran Meskipun pertumbuhan infiltratifnya sangat cepat, tumor ini cenderung tidak menginvasi ruang subarachnoid dan jarang bermetastase melalui cairan serebrospinalis. Penyebaran hematogen ke jaringan ekstraneural sangat jarang. Tumor ini biasanya menyebabkan kematian karena pertumbuhan lokal yang cepat tetapi juga menyebar melalui jalur neuroaksis. Kebanyakan pasien mati dalam satu tahun setelah terdiagnosa.
42

BASAL CELL CARCINOMA Pendahuluan Basal cell carcinoma adalah tumor kulit yang paling sering dan biasanya berhubungan dengan terpapar sinar matahari yang kronik. Oleh karena itu paling sering terjadi di muka orang berusia lanjut. Gejala klinis Secara klinis, tumor ini muncul dengan lesi irreguler dan ulserasi, oleh karena itu disebut ulkus rodent dengan tepi menonjol seperti mutiara dengan pembuluh darah kecil yang tampak di perbatasannya. Morfologi Secara morfologi, ada 3 jenis utama yaitu :
1. Karsinoma sel basal nodular adalah jenis yang paling sering, sering terjadi di atas usia 50 tahun. Muncul pada daerah yang sering terkena sinar matahari seperti wajah dan dahi, jarang di badan dan anggota gerak. Tumor ini muncul sebagai nodule yang meninjol dan tegas, sering dengan ulserasi di bagian sentral dengan tepi yang menonjol dengan warna seperti mutiara dan sejumlah pembuluh darah yang melebar (teleangiektasi). Tumor tersusun dari kelompok sel yang kecil, gelap menyerupai sel lapisan basal epidermis. Tepi setiap kelompok sering memperlihatkan pola palisade. Pada lesi yang lebih menonjol, perubahan kistik sering dijumpai.
2. Karsinoma sel basal morfeik tampak sebagai plak yang datar, menebal, putih atau kekuningan yang mungkin menjorok ke dalam dan kaku dengan daerah ulserasi fokal. Berbeda dengan jenis sebelumnya, tumor ini mempunyai batas yang tidak jelas dan tumor bisa meluas ke dermis melebihi tepi yang tampak atau yang dapat dipalpasi. Secara histologis, sekelompok kecil sel basal dipisahkan oleh stroma yang sangat fibreus.
3. Karsinoma sel basal superficial biasanya tampak sebagai plak yang datar, merah dengan tepi yang irregular. Paling sering ditemukan di wajah namun di badan lainnya juga bisa`ditemukan. Kadang-kadang ditemukan daerah yang menonjol dalam tumor yang merupakan pertumbuhan karsinoma sel basal nodular di dalam lesi superficial yang sudah sebelumnya. Secara histologis, biasanya banyak benjolan kecil atau nodul dari sel basal yang bertumbuh ke bawah dari lapisan epidermis. Jenis superficial bisa multifokal seperti yang terjadi pada daerah vertebra yang terkena radiasi pada pasien yang sebelumnya diberi radioterapi karena spondilitis ankilosing.
Mikroskopis Secara histologis, tumor terbentuk dari kelompok sel-sel kecil yang dikelilingi oleh lapisan sel yang memiliki inti berbaris seperti pagar (palisade). Mitosis kadang-kadang ada dan ulserasi sering ditemukan. Sel tumor ini hampir
43

menyerupai sel normal dari lapisan basal epidermis; sehingga tumor ini diyakini berasal dari lapisan ini dan dari folikel rambut. Penyebaran Sifat tumor ini menarik, karena meskipun sangat invasif dan merusak secara lokal, tumor ini jarang bermetastse. Rekurensi lokal adalah masalah pada tumor ini, terutama pada jenis morfeic dan superficial, yang mana kurang jelas kelihatan dengan mata telanjang. Karsinoma sel basal yang tidak diperhatikan akan menimbulkan kerusakan lokal pada jaringan lunak dan biasanya juga pada tulang wajah (oleh karena itu nama klasiknya disebut ulkus rodent). Meskipun kebanyakan tampaknya berasal dari sel basal epidermis, beberapa tampaknya berasal dari leher folikel rambut.
44

OSTEOCHONDROMA Pendahuluan Osteochondroma merupakan jenis tumor jinak tulang yang paling sering. Bersama dengan chondroma terhitung 50 % dari seluruh tumor tulang jinak. Osteochondroma mempunyai nama lain yaitu exostosis. Insidens Pasien dengan osteokondroma biasanya berusia di bawah 20 tahun dan kedua jenis kelamin dapat terkena. Morfologi Osteokondroma jinak juga disebut dengan eksostosis yang dilapisi kartilago, bisa soliter (seperti pada kelainan sporadic pada anak-anak dan remaja) atau multipel (seperti pada kelainan autosom dominant eksotosis multipel herediter). Tumor ini tersusun oleh nodul tulang yang menonjol yang dilapisi kartilago dan lapisan terluar dari perikondrium. Pada anak-anak lapisan kartilago ini tebal tetapi lapisan ini menipis pada pasien berusia lanjut. Lesi cenderung bertumbuh dekat epifise tulang ekstremitas meskipun tumor ini dapat tumbuh di beberapa tulang yang berasal dari kartilago. Lesi ini paling sering ditemukan di humerus, femur dan ujung atas dari tibia. Mikroskopis Secara histologis, lesi yang tunggal bersifat jinak, terdapat pembungkus kartilago yang tebal melapisis trabekula tulang yang ireguler. Terdapat daerah intermediate dimana tulang menonjol secara bertahap ke dalam kartilago yang melapisinya.
45

ADENOMA FOLIKULARE TIROID Pendahuluan Adenoma folikulare merupakan penyebab umum terjadinya nodul tiroid soliter. Gejala klinis Walaupun jarang ditemukan, adenoma folikuler dapat mengsintesis T3 dan T4 berlebihan, sehingga menunjukkan gambaran panas pada skaning radio-isotop dan kadang-kadang menyebabkan terjadinya tirotoksikosis. Morfologi Adenoma ini biasanya terdiri atas massa keras dengan kapsul fibrosa, menekan kelenjar di dekatnya dan pada bagian tengah sering menunjukkan perdarahan dan perubahan kistik. Mikroskopis Secara mikroskopis, terdapat gambaran yang bervariasi tetapi yang tersering menujukkan folikel yang tersusun sangat padat, dilapisi sel epitel dengan inti yang agak hiperkromatik, mengandung sedikit koloid. Terdapat kapsul fibrosa di sekitarnya yang tidak menunjukkan adanya infiltrasi sel tumor.
46

SITOLOGI GINEKOLOGIK APUSAN Sitologi ginekologik apusan adalah ilmu yang mempelajai sel-sel yang lepas atau deskuamasi dari sistem genitalia wanita meliputi sel-sel yang lepas dari vagina, serviks, endoserviks dan endometrium. Suatu pemeriksaan ginekologik harus dilengkapi dengan pemeriksaan sitologi apusan pap karena dari pemeriksaan ini dapat diketahui ada tidaknya proses infeksi, kelainan pra kanker dan kanker di dalam vagina dan serviks. Mengingat pada saat ini kanker serviks masig menduduki peringkat pertama sebagai kanker yang terbanyak pada wanita, maka dengan melakukan pemeriksaan apusan pap berati telah melakukan tindakan pencegahan dan deteksi dini kanker seviks. Selain itu, dengan pemeriksaan ini dapat dideteksi penyakit lain seperti infeksi Human Papilloma Virus (HPV) yang akhir-akhir ini dianggap penyebabkarsinoma serviks. Dengan mengetahui penyakit tersebut maka dapat dilakukan tindakan pengobatan dini sehingga timbulnya kanker serviks di kemudian hari dapat dihindarkan. Pemeriksaan apusan Pap sebaiknya dilakukan pada setiap wanita yang telah menikah sampai dengan umur kurang lebih 65 tahun, bila dua kali pemeriksaan apusan Pap terakhir negatif dan tidak mempunyai riwayat hasil pemeriksaan abnormal sebelumnya. Pemeriksaan ini harus dilaksanakan secara berkala minimal satu tahun sekali, walaupun wanita tersebut tidak mempunyai keluhan pada organ genital, karena kanker seviks pada stadium dini tidak memberikan gejala dan dengan mata biasa tidak mungkin terdeteksi. Faktor kesalahan pada lokasi pengambilan dapat diatasi bila memperhatikasn dengan cermat lokasi pengambilan sewaktu mengambil sekret yaitu untuk sekret serviks diambil dari seluruh permukaan portio serviks dan untuk sekret endoserviks diambil dari seluruh permukaan endoserviks,, sedangkan sekret vagina tidak bermanfaat sama sekali untuk pemeriksaan skrining. Untuk mendapatkan sediaan endoserviks yang representatif harus digunakan alat cyto-brush karena 96 % sekret endoserviks yang diambil dengan alat ini mengandung lebih dari 50 sel endoserviks. Kesalahan dalam proses pembuatan sediaan (fiksasi) terletak pada kelalaian pembuat sediaan (dokter/bidan) yang membiarkan sediaan kering di udaraterbuka karena lupa untuk segera mengfiksasi sediaan yang dibuat dengan alkohol 95 % atau hair spray Bahan pemeriksaan sitologi apusan Pap 1. sekret vaginal
47

Sekret vaginal diambil dengan melakukan apusan pada dinding lateral vaginasepertiga bagian atas Kegunaan : untuk melakukan penilaian hormona pada seorang wanita dapat ditentukan ;
- ada tidaknya ovulasi dengan pemeriksaan serial sitohormonal - maturitas suatu kehamilan dengan menilai kehamilan apakah
masih dalam masa evolusi, mendekati aterm, aterm atau sudah post matur
- apakah suatu kehamilan muda ternacam akan menjadi abortus
2.sekret serviks (ektoserviks) Sekret diambil dengan mebuat apusan dari seluruh permukaan portio serviks di sekitar orifisium uteri eksternum (OUE) Kegunaan :
- menentukan penyebab infeksi pada wanita yang mengalami keputihan/leukorrhoea
- mendiagnosis dan mendeteksi dini lesi pra kanker (displasia) dan kanker serviks.
3. Sekret endoseviks Sekret diambil dengan membuat apusan pada permukaan mukosa endoserviks dan pada daerah squamo-columnar junction dengan alat lidi kapas, ecouvillon rigide atau cyto-brush. Kegunaan ;
- untuk mendiagnosis dan mendeteksi dini lesi pre kanker dan kanker seviks dimana lokasi kanker serviks paling sering pada daerah squamo-columnar junction
- mendiagnosa penyakit infeksi pada endoserviks.
4. Sekret endometrial Sekret diambil dari apusan permukaan mukosa endometrium dengan alat khusus yang disebut sapu endometrium (balai endometre) Kegunaan :
- interprestasi status sitohormonal wanita, mendiagnosis penyakit ketidakseimbangan hormonal, penyakit infeksi, tumor jinak (polip) dan tumor ganas endometrium.
Cara ini belum populer di Indonesia. 5. Sekret forniks posterior Sekret diambil dengan aspirasi oleh pipet panjang yang terbuat dari plastik yang dihubungkan dengan pompa dari karet. Sekret ini dapat juga diambil dengan spatula ayre. Sekret ini dapat mengumpulkan sel dari seluruh bagian saluran genital mulai dari vagina bahkan sampai ovarium. Kelemahannya, karena terdapat banyak sel dari seluruh bagian maka sulit menentukan lokasi keganasan bila ditemukan sel ganas. Kegunaan :
48

Sekret ini masih sering digunakan untuk mendeteksi kanker endometrium bila dokter tidak memliki alat sapu endomterium untuk mengambil sekret endometrium. Cara ini sederhana, mudah, tidak nyeri , tidak memberikan trauma dan tidak memerlukan keterampilan khusus sehingga cocok digunakan pada daerah yang masyarakatnya masi sederhana, dimana pada umumnya masih malu untuk membuka vaginanya dengan spekulum untuk diambil sekretnya. Alat dan bahan yang diperlukan untuk membuat sediaan apusan Pap :
1. kaca objek (object glass) 2. bahan fiksasi basah berupa alkohol 95 % dalam tabung atau bahan fiksasi
kering berupa hair spray 3. pensil gelas atau pensil intan (diamond pencil) 4. spatula ayre dari kayu model standard atau model modifikasi 5. lidi kapas, ecouvillon rigide atau cyto-brush 6. sapu endometrium (balai endometrium) 7. spekulum vagina cocor bebek 8. lampu sorot yang dapat digerak-gerakkan 9. formulir permintaan pemeriksaan sitologi apusan Pap
Cara mengambil bahan sediaan apusan Pap : 1. sekret vaginal : Sekret diambil dengan spatula ayre. Cara pengambilan sekret vagina ;
- pasanglah spekulum steril tanpa memakai bahan pelicin - apuslah sekret dari dinding lateral vagina sepertiga bagian
atas dengan ujung spatula ayre yang berbentuk bulat lonjong seperti lidah.
- Ulaskan sekret yang didapat pada kaca objek secukupnya, tidak terlalu tebal atau tipis
- Fiksasi sediaan dengan cairan alkohol 95 % atau hair spray
- Setelah difiksasi 30 menit, sediaan siap dikirim ke laboratorium sitologi.
2. sekret serviks (ektoserviks) sekret diambil dengan menggunakan spatula ayre. Cara pengambilan sekret serviks :
- pasanglah spekulum steril tanpa memakai bahan pelicin - dengan ujung spatula ayre yang berbentuk bulat lonjong
seperti lidah, apuslah sekret dari seluruh permukaan portio serviks dengan sedikit tekanan tanpa melukai. Gerakkan searah jarum jam diputar melingkar 360 derajat.
- Ulaskan sekret yang didapat pada kaca objek secukupnya, tidak terlalu tebal atau tipis
49

- Fiksasi sediaan dengan cairan alkohol 95 % atau hair spray
- Setelah difiksasi 30 menit, sediaan siap dikirim ke laboratorium sitologi.
3. sekret endoserviks : Sekret diambil dengan menggunakan alat pengambil sekret : Lidi kapas : alat yang sudah lama digunakan dan paling banyak dipakai tetapi tidak dianjurkan lagi. Ecouvillon rigide : Alat berbentuk sondedari logam dengan ujung bergerigi, tempat melkatnya kapas yang berfungsi untuk menyerap sekret endoserviks. Cyto-brush : alat berbentuk sonde dari plastik yang ujungnya mempunyai sikat halus seperti sikat gigi yang berfungsi untuk menampung sekret endoserviks Cara pengambilan sekret :
- lekatkan sedikit kapas pada ujung alat ecouvillon rigide jika menggunakan alat ini. Jika menggunakan cyto-brush tidak diperlukan kapas.
- Masukkan alat ke dalam canalis servikaslis sedalam 1 atau 2 cm dari orifisium uteri eksternum
- Putarlah alat secara melingkar 360 derajat untuk mengapus seluruh permukaan mukosa endoserviks dan daerah squamo-columnar junction.
- Ulaskan sekret yang didapat pada kaca objek secukupnya, tidak terlalu tebal atau tipis
- Fiksasi sediaan dengan cairan alkohol 95 % atau hair spray
- Setelah difiksasi 30 menit, sediaan siap dikirim ke laboratorium sitologi.
4. sekret endometrium ; sekret diambil dengan alat sapu endometrium (balai endometrium) yang berbentuk seperti sonde inseminasi yang terbuat dari plastik pada ujungnya terdapat sapu yang berfungsi untuk mengapus permukaan endomterium guna menampuntu sekret. Cara pengambilan sekret ;
- beritahukan pada penderita bahwa pemeriksaan ini akan menimbulkan sedikit nyeri atau mulas karena kontraksi uterus.
- Masukkan alat ke dalam canalis endoserviks lalu didorong perlahan-lahan sampai ke kavum uteri. Kadang-kadang alat terhenti di isthmus uteri,bila demikian alat didorong perlahan-lahan sampai melewati isthmus
- Di dalam kavum uteri, bagian sapu alat tersebut didorong keluar dari tempatnya dan diputar melingkar 360 derajat beberapa kali, kemudian sapu ditarik semula, setelah itu alat ditarik keluar secara perlahan-lahan
50

- Ulaskan sekret yang didapat pada kaca objek secukupnya, tidak terlalu tebal atau tipis
- Fiksasi sediaan dengan cairan alkohol 95 % atau hair spray
- Setelah difiksasi 30 menit, sediaan siap dikirim ke laboratorium sitologi.
5. sekret forniks posterior Cara mengambil sekret forniks posterior ;
- Penderita dibaringkan dalam posis terlentang atau posisi miring ke sampaing dengan lutut dilipat ke atas, menempel pada perut.
- Dalam keadaan bola karet dipijat, ujung pipet dimasukkan ke dalam vagina secara perlahan-lahan, sampai pipet menyentuh ujung vagina yang dapat diketahui bila terasa ada tahanan.
- Pada posisi terlebut dilakukan penyedotan sekret dengan melepaskan pijatan pada bola karet perlahan-lahan sehingga bola karet mengembang dan sekret dari forniks posterior vagina akan terhisap ke dalam pipet.
- Kemudian ujung pipet ditarik keluar secara perlahan-lahan seperti halnya saat memasukkan pipet ke dalam vagina. Ketika menarik keluar dari vagina, jangan sampai menyentuh bagian dinding vagina lain.
- Sekret yang didapat diulaskan ke atas satu atau dua kaca objek, kemudian dibuat sediaan apus dengan bantuan sebuah batang kayu kecil atau tusuk gigi
- Fiksasi sediaan dengan cairan alkohol 95 % atau hair spray
- Setelah difiksasi 30 menit, sediaan siap dikirim ke laboratorium sitologi
Syarat-syarat Pengambilan Dalam penggunaan apusan Pap untuk deteksi dan diagnosis lesi pre kanker dan kanker serviks untuk dapat menghasilkan interprestasi sitologi yang akurat diperlukan syarat-syarat sebagai berikut :
1. Bahan pemeriksaan harus berasal dari porsio serviks (sediaan serviks) dan dari mukosa endoserviks (sediaan endoserviks).
2. Pengambilan apusan Pap dapat dilakukan setiap waktu di luar masa haid yaitu sesudah hari ke-7 siklus haid sampai masa premenstruasi.
3. Apabila penderita mengalami gejala perdarahan di luar masa haid dan dicurigai disebabkan oleh kanker serviks maka sediaan apusan Pap harus dibuat saat itu juga, walaupun ada perdarahan.
51

4. Alat-alat yang digunakan dalam pengambilan bahan apusan sedapat mungkin memenuhi syarat untuk menghindari hasil pemeriksaan yang negatif palsu.
Fiksasi Sediaan sitologi apusan Pap dapat difiksasi dengan berbagai macam bahan fiksasi, tetapi yang umum dilakukan saat ini adalah fiksasi basah dengan cairan alkohol 95 % atau fiksasi kering dengan hair spray. Prinsip fiksasi adalah mengfiksasi sediaan secepat mungkin dengan memasukkan segera sediaan ke dalam cairan fiksasi atau menyemprot dengan hair spray sewaktu sekret masih segar dan jangan ditunggu sampai kering baru difiksasi, karena akan tampak defek pengeringan pada sediaan, yang dapat menyulitkan interprestasi sitologi. Cara fiksasi basah : Setelah sediaan selesai dibuat, sewaktu sekret masih segar, masukkan segera sediaan ke dalam alkohol 95 %. Setelah difiksasi selama 30 menit, sediaan dapat diangkat dan dikeringkan serta dikirim dalam keadaan kering terfiksasi atau dapat pula sediaan dikirm dalam keadaan terendam cairan fiksasi di dalam botol. Cara fiksasi kering ; Setelah sediaan selesai dibuat, sewaktu sediaan masih segar, segera semprotkan hair spray pada kaca objek yang mengandung apusan sekret tersebut dengan jarak kurang lebih 10 – 15 cm dari kaca objek, sebanyak 2 sampai 4 kali semprotan. Kemudian sediaan dikeringkan di udara terbuka selama 5 -10 menit. Setelah kering, sediaan siap dikirm ke laboratorium sitologi. Cara pengiriman sediaan apusan Pap : 1. Dikirim ke laboratorium oleh pengantar atau penderita sendiri. Di sini sediaan dapat dikirim dalam keadaan kering atau basah.
a. Dalam keadaan kering : Dengan cara ini, sediaan harus sudah difiksasi dengan hair spray. Sediaan dikirim dalam amplop biasa.
b. Dalam keadaan basah : Sediaan difiksasi dengan cairan alkohol 95 % dan sediaan dikirim ke laboratorium dalam botol berisi cairan fiksasi. 2. dikirim ke laboratorium melalui pos : Sediaan harus difiksasi kering dengan hair spray, kemudian sediaan dikemas dalam kotak karton atau plastik agfar sediaan tidak pecah. Kemudian dimasukkan ke dalam amplop dari kertas yang tebal dan sediaan dapat dikirim ke laboratorium sitologi melalui pos.
52

Skema pulasan papanicolau 1. Alkohol 95%-air (50%:50%) 15 menit (dipakai bila difiksasi dengan hair spray) 2. Alkohol 95% 10 celup 3. Alkohol 80% 10 celup 4. alkohol 70% 10 celup 5. Alkohol 50% 10 celup 6. bilas dalam air mengalir 20 celup 7. masukkan dalm perwarnaan HE 3-5 menit 8. bilas dalam air mengalir 3-5 menit 9. masukkan dalam air HCl 0,25% 2 celup 10. bilas dalam air mengalir 5 menit 11. masukkan dalam alkohol amoniak 1% 2 celup 12. bilas dalam air mengalir 5 menit 13. alkohol 70% 10-20 celup 14. alkohol 80% 10-20 celup 15. alkohol 95% 10-20 celup 16. masukkan dalam orange-G 3-5 menit 17. Alkohol 95% I 10-20 celup 18. Alkohol 95% II 10-20 celup 19. alkohol 95% III 10-20 celup 20. masukkan dalam polychrome 3-5 menit 21. alkohol 95% I 10-20 celup 22. alkohol 95% II 10-20 celup 23. alkohol 95% III 10-20 celup 24. alkohol 100% (absolut) 10-20 celup 25. alkohol 100% (absolut) 10-20 celup 26. alkohol absolut-xylol 10-20 celup 27. xylol I 10-20 celup 28. xylol II 10-20 celup 29. xylol III 10-20 celup 30. angkat sediaan dan tutup dengan perekat entelan Dalam mengajukan permintaan pemeriksaan sitologik apusan Pap, perlu dicantumkan data-data klinik antara lain :
1. nama penderita 2. umur penderita 3. tanggal hari pertama haid terakhir (HPHT) 4. lamanya haid dan jumlah hari siklus 5. teratur tidaknya haid 6. paritas/jumlah anak (Gravid-Partus-Abortion) 7. status haid sat ini-tidak hamil, hamil, postpartum, menopause, pasca
histerektomi dan pasca ooforektomi 8. operasi yang pernah dialami 9. pemakaian obat-obat hormonal atau oral kontrasepsi dan kontrasepsi lain
yang digunakan
53

10. terapi radiasi yang pernah didapat 11. jenis pemeriksaan sitologi yang diminta
(hormonal : hormonal sewaktu/hormonal serial/postmaturitas; ginekologik : infeksi/keganasan/lain-lain)
12. lokasi pengambilan bahan (sekret vaginal, servikal, endoservikal dan endometrial)
13. indikasi pemeriksaan sitologik atau diagnosa klinik penderita : skrining deteksi kanker, gejala keputihan, perdarahan pasca senggama atau evaluasi pasca terapi kauterisasi, cryo-surgery atau conisasi.
14. tanda klinis atau penampakan portio serviks pada pemeriksaan inspekulo : normal, erosif, atau mencurigakan dan ada tidaknya fluor albus atau perdarahan pasca usapan.
Mukosa vagina dan ektoserviks ditutupi oleh epitel berlapis gepeng tidak bertanduk yang tersusun atas antara lain : 1. sel lapisan basal yang terdiri dari sel basal interna dan sel basal eksterna a. sel basal interna adalah sel yang berasal dari lapisan paling bawah epitel
berlapis gepeng dan berada di atas membran basalis. Disebut juga stratum basalis yang terdiri dari satu lapisan saja. Sel-selnya kecil berbentuk elips dengan sitoplasma sedikit, inti yang aktif dengan rasio inti sitoplasma tinggi, nukleoli nyata, kromatin granuler.
b. Sel basal eksterna (sel parabasal) adalah sel yang berasal dari lapisan di atas sel basal interna disebut juga stratum spinosum profunda. Sel nya kecil, bulat, dengan inti relatif besar, sitoplasma sedikit, padat, agak gelap dan berwarna basofil, rasio inti : sitoplasma relatif lebih besar (kurang lebih 1 : 2 atau 1 : 4)
2. sel lapisan intermediate (sel intermedier) adalah sel yang berasal dari stratum spinosum superfisial dimana berasal dari lapisan di atas lapisan sel parabasal. Selnya relatif lebih besar dari sel basal, inti lebih kecil, bulat, belum piknotik, sitoplasma lebih banyak, padat, basofil, dan warna lebih pucat.
3. sel lapisan superfisial (sel superfisial) adalah sel yang berasal dari stratum korneum. Ada dua macam yaitu :
a. sel epitel superfisial basofil inti besar; sel ini berukuran besar, bentuk poligonal mempunyai sitoplasma basofil dan inti relatif kecil tetapi belum piknotik.
b. Sel epitel superfisial asidofil inti piknotik; sel ini mempunyai sitoplasma asidofilik dan inti yang sudah piknotik (inti lebih kecil)
Sel jenis lain yang dapt ditemukan pada sediaan apusan Pap : 1. sel superfisial tanpa inti ;bila sel ini ditemukan bisa berasal dari
kontaminasi dari introitus vagina, hiperkeratosis yang abnormal atau leukoplakia dari permukaan epitel portio atau vagina. Sel ini letaknya di atas lapisan sel epitel superfisial. Sel ini menunjukkan sitoplasma sel epitel superfisial yang eosinofil tetapi intinya sudah menghilang.
54

2. sel endoserviks; sel ini paling baik dilihat pada sediaan hapus serviks. Sel ini mempunyai sitoplasma berbentuk torak dengan sedikit silia di ujungnya dengan inti-inti yang terletak eksentrik. Jika sel terlihat dari atas maka akan tampak seperti sarang tawon dengan inti yang bulat dan letaknya eksentrik.
3. sel endometrial ; berasal dari lapisan endometrium uteri kadang-kadang juga ditemukan pada sediaan vaginal atau servikal. Normal ditemukan pada masa premenstruasi, selama atau sesudah masa haid dan dalam keadaan patologis seperti pada hiperplasia endometrium. Bila sel tersebut dijumpai setelah hari ke-10 setelah siklus, mengisyaratkan kelainan patologik pada endometrium. Sel nya lebih kecil dari sel endoserviks, mempunyai sitoplasma yang sering hilang. Bila terfiksasi baik akan terlihat latar belakang yang cerah di sekitar inti sel, pulasan berwarna basofilik lemah.
Sitologi displasia/neoplasia intraepitelial serviks Displasia secara sitologi dibagi menjadi displasia ringan, sedang dan berat berdasarkan derajat perubahan sel-sel epitel serviks. Pada dispplasia ringan, sel menunjukkan inti diskariotik ringan, pada displasia sedang, sel-sel menunjukkan inti diskariotik sedang dan pada displasia berat sel menunjukkan inti diskariotik berat. Sel diskariotik ringan adalah sel-sel besar poligonal berukuran kurang lebih sebesar sel intermediate normal dan sitoplasma basofilik atau orangefilik. Inti sedikit membesar, dengan kromatin granuler halus, biasanya bereksfoliasi sebagai sel-sel tunggal atau tersendiri. Sel diskariotik sedang adalah sel-sel yang lebih kecil, ukuran kurang lebih sebesar sel intermedier kecil attau parabasal. Sel menunjukkan pembesaran inti yang nyata kadang-kadang sedikit hiperkromatik dan membran inti teratur. Sitoplasma sering basofilik, kadang-kadang menyerupai sel yang berasal dari endoserviks atau sel metaplastik Sel diskariotik berat terdiri atas sel-sel berukuran kecil dan seringkali bentuknya memanjang. Sel menunjukkan pembesaran inti yang nyata sehingga rasio inti sitoplasma meningkat, hiperkromatik dan kromatin menggumpa serta padat. Sitologi karsinoma squamous invasif serviks Karsinoma sel skuamosa terdiri atas beberapa tipe yaitu karsinoma berkeratin, karsinoma non keratin jenis besar dan jenis kecil. Karsinoma berkeratin menunjukkan sel dengan ukuran yang bervariasi dari bentuk bulat kecil dengan rasio nukleus sitoplasma tinggi sampai bentuk bizare yang sangat besar. Bentuk lain dapat berupa sel spindel, bulat, bentuk kecebong dan bentuk caudatus (vbentuk spindel dengan sitoplasma panjang). Derajat keratinisasi sitoplasma juga bervariasi, dapat pula ditemukan pembentukan mutiara keratim atau susunan konsentris dari sel-sel squamosa
55

dengan inti-inti hiperkromatik yang abnormal. Seringkali juga ditemukan latar belakang sel-sel darah merah dan jaringan nekrotik. Sel ganas dari karsinoma sel squamosa non keratin jenis sel besar kurang lebih sebesar sel intermediat atau sel berukuran besar. Seringkali terdapat dalam bentuk lempengan sel, sitoplasma basofilik, padat, tanpa tanda keratinisasi, mengandung sedikit atau tidak bervakuolisasi sama sekali. Sel mempunyai tendensi berdeskuamasi dalam lempengan sel besar dan merata. Sel ganas dari karsinoma sel skuamosa non keratin jenis sel kecil mempunyai ciri khas menunjukkan gambaran monoton, sel-sel kecil dengan rasio inti sitoplasma sangat tinggi hiperkromatik mencolok dengan gumpalan, nukleoli dapat terlihat tetapi tidak nyata.
56