Penyakit Telinga Dalam Dan Vertigo Posisi Paroksismal Jinak (Jurnal Reading)
-
Upload
fitrah-tulijalrezya -
Category
Documents
-
view
100 -
download
2
description
Transcript of Penyakit Telinga Dalam Dan Vertigo Posisi Paroksismal Jinak (Jurnal Reading)

JURNAL
Penyakit Telinga Dalam dan Vertigo Posisional Paroksismal Jinak: Insidensi, Karakteristik Klinik dan
Manajemennya
M.Riga, A.Bibas, J.Xenellis, dan S.Korres ENT Department, University of Alexandroupolis,Greece
(International Journal of Otolaryngology Vol.10.1155/2011/709469)
Disusun untuk melaksanakan tugas Kepaniteraan Klinik MadyaLab/SMF Ilmu Penyakit Telinga Hidung Tenggorokan FK UNEJ - RSD
dr.Soebandi Jember
Disadur Oleh :Aries Rahman Hakim, S.Ked
082011101017
SMF ILMU PENYAKIT TELINGA, HIDUNG,
TENGGOROKAN RSD dr. SOEBANDI
FAKULTAS KEDOKTERAN
UNIVERSITAS JEMBER
20131

Penyakit Telinga Dalam dan Vertigo Posisi Paroksismal Jinak:
Sebuah Tulisan Kritis tentang Insidensi, Karakter Klinik, dan
Manajemennya
1. Pendahuluan
Vertigo Posisi Paroksismal Jinak (VPPJ) adalah penyakit vestibular yang
paling umum terjadi pada dewasa dengan prevalensi 2,4%. Penelitian klinis dan
laboratorium mengumumkan bahwa VPPJ disebabkan oleh litiasis vestibular.
Partikel padat yang lebih dikenal dengan istilah otolit, menimbulkan
penyimpangan yang abnormal pada cupula (a) terutama ketika otolit tersebut
melayang dalam kanalis semisirkularis (canalitiasis), (b) ketika otolit tersebut
menggabungkan diri atau melewati cupula (cupulolitiasis), atau (c) keadaan yang
lebih jarang lagi apabila terjebak / terapit dalam kanal atau cupula (canalith jam).
Dalam beberapa keadaan tertentu, penyimpangan abnormal pada cupula
menginduksi terjadinya vertigo, yang dapat terjadi lebih parah/keras dan jelas
seperti nistagmus di dalam bagian bawah kanalis semisirkularis. Mekanisme
detasemen otoconia tidak sepenuhnya dipahamil. Terdapat beberapa penyakit
telinga dalam yang menimbulkan otoconia dan belum sepenuhnya kerusakan
kanalis semisirkularis dapat menginduksikan VPPJ sekunder. Keadaan yang
berhubungan dengan VPPJ sekunder yang paling sering dikenali adalah trauma
kepala, neuritis vestibular, penyakit Meniere, dan post operasi. Lesi/kerusakan
lain yang berpengaruh terhadap telinga dalam dan berimplikasi terhadap
patogenesis dari VPPJ sekunder adalah tuli sensorineural mendadak dan migrain.
1

Idealnya, untuk menguatkan hubungan kausatif (sebab-akibat), VPPJ seharusnya
ipsilateral (memiliki kesamaan) dengan keadaan yang berhubungan dan gejalanya
seharusnya berkembang pada waktu yang sama atau setelah perkembangan
keadaan primer. Dalam beberapa keadaan, hal tersebut tidak jelas apakah ada efek
kausatif atau adakah hubungan koinsedental. Kebanyakan pasien VPPJ memiliki
hubungan langsung dengan proses penyakit labirin ipsilateral yang tidak dapat
diidentifikasi dan VPPJ idiopatik adalah diagnosis yang paling umum digunakan.
Dewasa ini, beberapa penelitian telah memfokuskan penelitian pada VPPJ
sekunder, yang sering sulit dalam penegakan diagnosisnya. Tujuan dari penelitian
ini adalah untuk mengingat kembali insidensi, karakter klinik, tata laksana VPPJ
sekunder. Disamping persamaan yang nyata, perbedaan antara manifestasi klinik
dan hasil dari maneuver reposisi antara beberapa tipe VPPJ sekunder dan VPPJ
idiopatik memperlihatkan perbedaan diagnosis, konseling, tata laksana, dan
strategi follow up. Tujuan lain dari penelitian ini adalah untuk mengetahui
koesistensi VPPJ dengan beberapa patologis yang spesifik berhubungan dengan
pusing yang menyertai. Dalam kasus ini, VPPJ sulit didiagnosis karena pusing
yang ada menandakan patologi primer. Beberapa pasien VPPJ menjelaskan bahwa
vertigo yang dialami atipikal (tidak khas) sedangkan tes yang dilakukan mungkin
menunjukkan VPPJ yang khas. Walaupun frekuensinya sedikit, kebalikannya
mungkin dapat terjadi. Pada beberapa pasien VPPJ tes audiologi dan neurotologi
mungkin tidak berpengaruh dan menunjukkan ciri idiopatik, padahal penyakit
telinga dalam susah didiagnosis. Kecurigaan tanda pada koesistensi VPPJ dengan
patologi penyakit telinga dalam yang menyertai, bersamaan dengan tes yang
2

tersedia, mungkin menunjukkan diagnosis yang terintregasi dan menghasilkan
penatalaksanaan yang secara konsekuensi lebih efisien.
2. Metode
Penelitian komprehensif dari artikel yang memperhatikan tentang VPPJ ini
dipimpin oleh Perpustakaan PubMed dengan didukung 599 artikel (Cari
hubungan: Vertigo posisi paroksismal jinak atau vertigo posisi atau vertigo
paroksismal jinak) dengan pembatasan penggunaanya pada Title dan Inggris).
Penelitian yang tidak termasuk ke dalam informasi abstrak sebuah insidensi,
karakter klinik dan penatalaksanaan VPPJ sekunder disingkirkan dalam penelitian
ini. Sebuah referensi silang untuk mencari bibliografi termasuk makalah yang
diselenggarakan untuk mengidentifikasi penelitian tambahan yang berpotensi
relevan.
3. Hasil
Berdasarkan isi informasi insidensi yang diterangkan pada bagian abstrak,
karakteristik klinik, dan manajemen sekunder dari VPPJ, 33 makalah termasuk
dalam tulisan review ini. Manual referensi silang (uji silang) mencari bibliografi
termasuk tulisan ini menambah jumlah tulisan secara substansial menjadi 55
tulisan ilmiah. Untuk melaporkan isnsidensi, penelitian ini menggunakan lebih
dari 100 pasien. Variasi metodologi dalam penelitian ini memiliki perbandingan
yang kompleks dalam beberapa kasus. Sebagai contoh, beberapa penelitian tidak
menyatakan jika penyakit telinga dalam menimbulkan VPPJ atau hanya patologi
yang sama hanya terjadi kebetulan. Dalam beberapa penelitian, trauma kepala
3

diduga sebagai peristiwa yang menyebabkan terjadinya VPPJ idiopatik dan oleh
karena itu bukan merupakan penyebab VPPJ sekunder. Prognosis dari peran
diagnosis yang simultan dari VPPJ dan neuritis vestibular, tuli sensorineural
idiopatik, atau penyakit Meniere tidak secara adekuat tercantum dalam literatur
yang membahas antara rehabilitasi vestibuler dan perbaikan dari penyakit primer
dalam telinga tengah. Hal yang sama digunakan juga untuk mengetahui hasil
terapeutik dari maneuver reposisi pada pasien VPPJ post operasi.
4. Diskusi
4.1 Insiden dan Mekanisme Patogenesis yang Memungkinkan
Luasnya variasi insidensi VPPJ sekunder (3-66%) diobservasi pada
penelitian silang. Hal tersebut dicatat dalam dua penelitian besar oleh Karlberg
dkk (menggunakan 2847 subjek) dan Caldas dkk (menggunakan 1271 subjek),
insiden VPPJ sekunder bervariasi antara 3% dan 25,2%. Hal ini kemungkinan
merefleksikan pola yang berbeda, perbedaan criteria diagnosis yang digunakan
untuk menegakkan penyakit telinga dalam, dan perbedaan populasi pasien.
Patologi yang paling sering terjadi berdasarkan yang menginduksi terjadinya
VPPJ sekunder (berdasarkan presentasi semua kasus VPPJ) meliputi trauma
kepala (8,5%-27%), Penyakit Meniere (0,5%-30%), neuritis vestibular (0,8%-
20%), dan tuli sensorineural idiopatik (0,2-5%).
Mekanisme terjadinya otoconia yang dikarenakan trauma kepala
merupakan keadaan yang paling berhubungan, dengan insiden trauma kepala pada
pasien VPPJ yang dilaporkan yakni berkisar 8,5%-27%. Mekanisme dan
kekerasan trauma yang menyebabkan trauma-VPPJ berbeda, dibedakan dari
4

trauma kepala ringan hingga trauma kepala dan leher yang berat dengan
kehilangan kesadaran. Untuk memperkuat hubungan etiologi antara trauma kepala
dengan VPPJ, penulis mencantumkan catatan mengenai insidensi VPPJ dalam 150
penelitian yang diambil secara urut dari pasien trauma kepala berat telah
dilaporkan bahwa kejadian VPPJ secara signifikan memiliki angka kejadian lebih
tinggi dibandingkan dengan masyarakat (populasi) umum yang tidak mengalami
trauma kepala (6,6%). Berdasarkan angka kejadian yang dilaporkan, VPPJ
sekunder seharusnya kemungkinan dapat terjadi pada trauma kepala yang
bersamaan dengan vertigo posisi, dan uji perasat Dix-Hallpike seharusnya
termasuk dalam protocol pasien-pasien tersebut, dalam beberapa kasus, pasien
merasa tidak nyaman saat dilakukan uji tersebut.
Angka kejadian Penyakit Meniere diantara pasien VPPJ telah dilaporkan
memiliki rentang angka 0,5-30%. Vice versa, berdasarkan penelitian terhadap 500
pasien dengan penyakit Meniere, diperkirakan sekitar 65%-70% pasien akan
mengalami VPPJ diantara serangan penyakitnya. Observasi lain yang juga
menarik menyebutkan persentase pasien penyakit Meniere (9/162 atau berkisar
5,5%), yang kebanyakan wanita, rupanya berkembang menjadi VPPJ yang tidak
dapat diobati. Oleh karena itu, tes untuk pasien penyakit Meniere seharusnya juga
melibatkan aplikasi dari perasat Dix-Hallpike untuk menyingkirkan diagnosis
VPPJ sekunder. Pentingnya melakukan perasat tersebut untuk menyingkirkan
diagnosis yang salah, secara nyata, perbedaan terapi yang digunakan, kesegaraan
pasien menyadari dalam mengikuti maneuver reposisi, dan menopang
keberhasilan terapi medis jangka panjang untuk penyakit Meniere.
5

Berdasarkan mekanisme patofisiologi memperhatikan bahwa hidrop
endolimfatik memicu rusaknya macula dari utrikulus dan saculus melalui
mekanisme pembuluh darah atau melalui distorsi langsung dari permukaan
macula tersebut, mengakibatkan pelepasan otolit ke dalam endolimfe. Rasio
insidensi terjadinya hal tersebut meningkat seiring semakin lamanya penyakit
Meniere yang diderita. Hal ini dapat dijelaskan melalui hipotesis yang
menyatakan bahwa pelebaran hidrops secara periodik, seperti yang terjadi pada
penyakit Meniere mungkin terjadinya pelepasan otolit adalah akibat fibrosis
makular. Pemeriksaan tulang temporal untuk membuktikan keberadaan endapan
yang melayang di dalam kanalis semisirkularis pasien dengan VPPJ dan penyakit
Meniere, sebagaimana diketahui terdapat perbedaan signifikan pengaruh keadaan
cupular dan endapan yang melayang dalam kanalis semisirkularis posterior dan
lateral antara orang dengan penyakit Meniere dan orang yang sehat. Keadaan
tersebut lebih memiliki hubungan keterkaitan dengan lama (durasi) sakit daripada
dengan usia. Oleh karena itu, pengelompokan VPPJ sekunder seharusnya
disesuaikan dengan pemeriksaan fisik pada pasien dengan penyakit Meniere
tersebut, terutama yang memiliki riwayat penyakit seperti itu pada masa lalu.
Angka kejadian neuritis vestibular pada pasien VPPJ telah dilaporkan
berkisar antara 0,8%-24,1%. Vice versa, pada pasien dengan neuritis vestibular
angka kejadian VPPJ muncul lebih sering pada frekuensi (9,8%-20%)
dibandingkan pada orang sehat. Persentase tersebut membenarkan aplikasi tes
perasat Dix-Hallpike pada pasien neuritis vestibular, hal yang sama ditunjukkan
pada pemeriksaan klinik lengkap dan laboratorium neurotologi pada pasien
dengan VPPJ. Kenyataannya, aplikasi nistagmografi pada pasien VPPJ idiopatik
6

telah dilaporkan dapat menimbulkan paresis kanal ipsilateral pada 13-47% kasus.
Lebih lanjut lagi, persentase abnormalitas VEMPs (Vestibular-Evoked Myogenic
Potentials) pada pasien VPPJ dilaporkan secara stastistik lebih tinggi daripada
telinga pasien yang dijadikan kontrol (orang sehat). Walaupun penemuan ini telah
dijadikan dugaan sementara kepada koresponden dengan lesi pada telinga dalam,
diagnosis mereka dan/atau nilai prognosis masih belum jelas.
Mekanisme pathogenesis terjadinya VPPJ sekunder pada pasien dengan
neuritis vestibular disesuaikan dengan distribusi dari nervus vestibularis pada
telinga dalam. Nervus vestibularis superior menginervasi crista kanalis
semisirkularis anterior dan lateral dan makula dari utrikulus. Lesi pada kanalis
semisirkularis lateral dan nervus vestibularis superior berhubungan dengan
abnormalitas yang ditemukan pada nystagmografi. Lesi pada nervus vestibularis
superior terutama bagian inferior dari nervus tersebut merupakan mekanisme
pathogenesis utama yang menimbulkan VPPJ pada pasien dengan neuritis
vestibuler. Kerusakan pada utrikulus mungkin mengakibatkan terlepasnya
otoconia. Walaupun demikian, prognosis VPPJ pada pasien dengan neuritis
vestibular masih belum dapat diinvestigasi. Setelah otoconia terlepas dari
utrikulus, dia dapat memasuki ductus kanalis semisirkularis posterior. Tanda dan
gejala klinis pada VPPJ kanalis semisirkularis posterior akan muncul, karena
kanalis semisirkularis ini mendapat inervasi dari nervus vestibularis inferior.
Kerusakan pada nervus vestibular superior yang menginervasi kanalis
semisirkularis anterior dan lateral mungkin menghapuskan jaras reflex
vestibuloocular dari kanalis semisirkularis tersebut. Oleh karena itu, akan terjadi
nistagmus VPPJ pada kanalis semisirkularis posterior pada pasien dengan neuritis
7

vestibuler. Hal ini mengimplikasikan bahwa paling tidak beberapa fungsi nervus
vestibuler inferior masih tersisa, hal tersebut juga didukung oleh Vestibuler
Evoked Myogenic Potentials yang terpelihara pada pasien postneurolabyrinthitis.
Potensial tersebut barangkali berasal dari saculus dan antara macula pada sacula
dan crista pada kanal posterior yang diinervasi oleh nervus vestibularis inferior.
Keadaan setelah operasi kelihatan seperti keadaan lain yang sulit
didiagnosis. Operasi yang melibatkan penanaman dan terutama pada daerah
maksilofacial dan operasi gigi termasuk penempatan implan pada gigi (tambal
gigi) dan implant koklea, memiliki hubungan dengan VPPJ sekunder. Angka
kejadian yang telah dilaporkan berkisar antara 3% dan 0-28%. Angka kejadian
VPPJ sekunder pada pasien otosklerosis adalah berkisar 6,3% dan 8,5%, angka
ini terus berkembang selama 5 tahun terakhir dan 21 hari setelah operasi dan
menyebabkan trauma utrikulus. Ahli bedah seharusnya tidak menghilangkan
pengelompokan VPPJ pada pasien dengan keluhan pusing setelah operasi
oleh/saat dilakukan pemeriksaan klinis yang sederhana, sebelum menyarankan
mereka untuk melakukan foto dan sebelum diagnosis akhir yang melibatkan
komplikasi dari pascaoperasi ditegakkan.
Berdasarkan mekanisme hipotesis, “drilling” (penanaman) mungkin
melepaskan otoconia yang ada dalam utriculus secara mekanik, dengan cara yang
sama seperti mekanisme trauma kepala. Mekanisme penyusunan hipotesis yang
menjadi penyebab utama VPPJ sekunder setelah implantasi koklea menimbulkan
beberapa aspek tambahan yang menarik. Mengenai tipe VPPJ yang timbul pasca
operasi, perbedaan (heterogen) yang benar dan interval dalam jangka waktu yang
lama telah dilaporkan diantara operasi dan pemunculan gejala VPPJ (28-165 hari
8

pada penelitian dari Viccaro dkk dan 1-880 hari pada penelitian oleh Limb dkk).
Untuk pasien dengan perkembangan VPPJ yang tertunda, secara langsung
jatuhnya partikel tulang ke dalam koklea selama kokleostomi, seperti melalui
penyingkiran otolit melalui stimulasi listrik telah diduga bertanggung jawab atas
terjadinya VPPJ. Setelah terjatuh ke dalam koklea, partikel tulang kemungkinan
melalui mikroruptur pada membrane basal akan berpindah ke dalam kompartemen
endolimfe pada skala media dan masuk ke dalam lumen kanalis semisirkularis
posterior karena itu dapat menghasilkan kanalolitiasis dan berikutnya dapat
menimbulkan VPPJ. Hipotesis penyingkiran otoconia karena stimulasi listrik
rupanya memiliki kemungkinan, berdasarkan pertimbangan kira-kira 1/3 dari
pasien yang ada telah dilaporkan pernah mengalami gejala tersebut sebelum
aktivasi implan.
Walaupun pada beberapa penelitian, tidak terdapat perbedaan antara tuli
mendadak dan tuli sensorineural mendadak (SSNHL), atau meskipun
pendengaran yang berkurang merupakan satu-satunya gejala atau bagian dari
patologi yang sama, dan terdapat hubungan antara tuli sensorineural idiopatik dan
VPPJ. Patologi ini dijumpai pada 0,2%-5% pasien dengan VPPJ. Vice versa,
diagnosis VPPJ telah dilaporkan terjadi pada 12,7% pasien dengan SSNHL. Oleh
karena itu, pasien dengan tuli mendadak idiopatik dan pusing yang telah
dilakukan pemeriksaan klinis diagnosis VPPJ dapat ditegakkan, walaupun gejala
khas VPPJ mungkin tidak dijelaskan oleh pasien. Mengenai dasar mekanisme
pathogenesis, logis bila dihipotesiskan bahwa otoconia dalam kasus ini lepas
karena peran pembuluh darah atau diakibatkan oleh lesi karena virus; namun
9

bagaimanapun, dasar mekanisme terjadinya gangguan pendengaran tersebut masih
belum diketahui.
Angka kejadian VPPJ juga diketahui lebih tinggi pada pasien yang
mempunyai migraine. Lempert dkk menemukan prevalensi migraine pada pasien
VPPJ dua kali lebih tinggi berdasarkan usia dan jenis kelamin daripada kelompok
kontrol. Hubungan antara migraine dan VPPJ masih sangat minim dipahami. Hal
tersebut diyakini bahwa migraine menyebabkan vasospasme arteri yang
memvaskularisasi labirin, sehingga menginduksi munculnya iskemia local yang
memfasilitasi pelepasan otoconia dari macula utriculus.
Kemungkinan melalui mekanisme yang sama pada deplesi (pengurangan)
vaskularisasi pada telinga dalam, terjadinya VPPJ dilaporkan berhubungan
dengan giant-cell arteritis, diabetes, osteopenia/osteoporosis dan hiperurisemia.
Sejauh osteoporosis dialami, mengganggu struktur dalam dari otoconia atau
interkoneksi mereka dan pengikatan pada matriks gelatin dan mengurangi
kapasitas pemisahan/pelepasan otoconia yang disebabkan oleh peningkatan
konsentrasi kalsium bebas pada endolimfe yang juga dapat diusulkan sebagai
dasar mekanisme terjadinya VPPJ.
4.2 Karakteristik Klinis
VPPJ sekunder yang timbul setelah trauma kepala telah dilaporkan
cenderung terjadi pada remaja dengan distribusi umur dan jenis kelamin yang
dibandingkan dengan bentuk idiopatik. Perbedaan penting ditulis oleh beberapa
penulis adalah angka kejadian lebih tinggi bila terjadi secara bilateral. Kasus
bilateral yang paling sering terjadi diantara idiopatik dan VPPJ sekunder adalah
10

pada kanalis semisirkularis posterior. Beberapa penulis melaporkan tidak ada
perbedaan dalam kanalis semisirkularis mana, namun penulis yang lain
menuliskan angka kejadian pada kanalis semisirkularis posterior lebih tinggi
secara konsisten daripada kanalis semisirkularis horizontal pada kedua kelompok.
Perasaan pusing yang kronis telah dilaporkan memiliki kesamaan diantara dua
kelompok tersebut.
Kerusakan bilateral juga merupakan karakteristik yang jelas pada VPPJ
sekunder pada penyakit Meniere. Dari 41 pasien dengan penyakit Meniere yang
dilaporkan oleh Gross dkk, 18 memiliki kelainan bilateral VPPJ, 16 orang
menderita VPPJ pada telinga yang sama, dan 7 orang menderita hanya pada
telinga yang kontralateral. Kanalis semisirkularis horizontal telah dilaporkan lebih
berpengaruh. Mulai terjadinya serangan pada kebanyakan pasien terjadi dalam
satu minggu serangan (60%), padahal onset yang simultan lebih jarang terjadi
(10%). Karakteristik klinis ini mungkin dicantumkan untuk kebutuhan apabila
dibutuhkan lebih sari satu diagnosis, sebelum VPPJ muncul pada pasien dengan
penyakit Meniere. Wanita lebih dominan terkena VPPJ sekunder yang mengikuti
epidemiologi penyakit meniere. Ada banyak literature berbeda mengenai kanal
mana yang lebih banyak berpengaruh. Kanalis semisirkularis posterior dan lateral
dilaporkan lebih sering berpengaruh menurut beberapa penulis lainnya.
VPPJ sekunder pada neuritis vestibuler terjadi rata-rata sekitar hari ke 18
setelah onset pada penyakit primer timbul. Kejadian VPPJ setelah neuritis
vestibuler mungkin sangat dianjurkan untuk melakukan tes perasat Dix-Hallpike
pada waktu follow-up, terutama bila pasien menunjukkan perbaikan yang lambat.
VPPJ pada kasus tersebut, merupakan faktor prognosis yang buruk karena hal
11

tersebut pasien didiagnosis pasien tidak sepenuhnya pulih dari penyakit tersebut.
Karena itu hal tersebut dianalisis sebagai mekanisme pathogenesis yang mungkin
VPPJ disebabkan karena pengaruh dari kanalis semisirkularis posterior pada
telinga ipsilateral.
Disisi lain,lebih dari separuh pasien dengan VPPJ sekunder yang
dikarenakan tuli sensorineural mendadak idiopatik berkembang lebih singkat
secara relative, antara 24 jam setelah munculnya ketulian. Informasi mengenai
kanalis semisirkularis mana yang paling berpengaruh terhadap terjadinya VPPJ
masih tidak jelas dalam beberapa laporan yang relevan.
Yang terakhir, VPPJ pasca operasi telinga tengah, implantasi koklea,
operasi pada gigi dan maksilofacial juga secara dominan kemungkinan
berpengaruh terhadap kanalis semisirkularis posterior karena kanalis
semisirkularis posterior terletak lebih rendah daripada vestibulum pada posisi
supinasi. Waktu kejadian VPPJ yang utama setelah operasi gigi dan maksilofasial
dilaporkan terjadi pada hari ke empat setelah pasien keluar dan VPPJ berkembang
selama 7 hari atau beberapa hari setelah operasi.
Mengenai implantasi koklea dan karena hal-hal yang spesifik, dan sebab
yang lain, mekanisme patogenesis ysng mengimplikasikan perkembangan tipe
VPPJ sekunder ini, penulis mengadopsi interval kriteria yang sempit, dengan
melaporkan hasil dari pasien yang menderita VPPJ lebih dari 165 hingga 880 hari
setelah operasi. Keterlibatan bilateral pada operasi ini masih jarang, sebaliknya
apa yang mungkin diharapkan melalui mekanisme pathogenesis dari transmisi
energy mekanik yang melalui tulang dan cairan perilimfatik menuju ke maculi.
Usia pasien, sisi yang diimplant, tipe alat, dan etiologi pendengaran yang
12

berkurang secara acak terdistribusi seperti VPPJ post operasi. Menariknya, tidak
ada kasus VPPJ yang dilaporkan terjadi setelah implantasi postkoklear walaupun
pada anak-anak.
Penatalaksanaan
Pasien dengan VPPJ idiopatik akan menunjukkan tingkatan perbaikan gejala
yang lebih tinggi secara signifikan dengan CPR (Canalith Repositioning
Procedures) daripada VPPJ yang terjadi sekunder karena trauma kepala, neuritis
vestibuler, atau penyakit Meniere. Waktu penanganan yang utama sampai tercapai
resolusi/perbaikan yang komplit dari tanda dan gejala sudah dilaporkan terjadi
pada 2280 untuk VPPJ idiopatik dan 4870 hari untuk VPPJ sekunder. Perbedaan
tersebut terjadi juga diantara beberapa variasi tipe VPPJ sekunder. Dalam
penelitian retrospektif pada 69 pasien dengan VPPJ sekunder durasi utama terapi
sudah dilaporkan terjadi pada 6280 hari untuk tuli mendadak sensorineural
idiopatik dengan VPPJ, 5070 hari untuk VPPJ dengan neuritis vestibuler dan 2280
hari untuk VPPJ dengan penyakit Meniere. Perbedaan yang signifikan dilaporkan
diantara pasien dengan VPPJ post traumatic dan pasien dengan VPPJ idiopatik
keduanya memiliki rasio resolusi komplit setelah satu kali CRP dan kembalinya
serangan selama 6-42 bulan follow up. Dalam kasus ini, bagaimanapun baik CRP
tunggal tidak cukup untuk memperoleh resolusi yang komplit, penambahan
beberapa kali CRP tidak menunjukkan pencapaian data statistic yang signifikan
diantara kelompok VPPJ sekunder maupun kelompok VPPJ idiopatik.
Seperti disebutkan di awal, bahwa perbedaan tata laksana dan prognosis dari
VPPJ idiopatik dan VPPJ sekunder mengarahkan pada hipotesis bahwa hal
tersebut mungin merupakan hasil dari lesi yang secara kuantitatif maupun
13

kualitatif. Secara lanjut, pembagian latihan bermacam-macam subtype VPPJ
sekunder mungkin dijelaskan melalui perbedaan hubungan antara patofisiologi
dengan penyakit telinga dalam yang lain. Prognosis yang lebih buruk terjadi pada
VPPJ yang diiringi dengan vestibulopati unilateral diakui oleh penulis lain yang
melaporkan, pada kelompok kecil yang berjumlah 35 pasien, dilaporkan bahwa
pasien dengan neuritis vestibular akut sepertinya memiliki tendensi pada keadaan
sembuh yang lebih baik daripada pasien VPPJ dengan etiologi yang lain. Penulis
yang sama melaporkan bahwa angka perbaikan nistagmus paroksismal posisional
setelah CRP hampir sama pada pasien VPPJ idiopatik dan sekunder. Walaupun
demikian, dengan adanya perbandingan yang kontradiksi tersebut penulis
mencantumkan bahwa VPPJ sekunder masih lebih sulit diterapi sebab dalam
jumlah 42% pasien dengan VPPJ sekunder, masih terjadi vertigo yang persisten
setelah CRP yakni setelah hilangnya nistagmus pada maneuver Dix-Hallpike.
5. Kesimpulan
VPPJ sekunder sepertinya sulit didiagnosis terutama diantara pasien dengan
penyebab vertigo yang diketahui seperti pada penyakit Meniere, neuritis
vestibuler, tuli saraf mendadak idiopatik, dan pasien pasca operasi. Index
kecurigaan yang lebih tinggi dan ditemukan melalui tes Dix-Hallpike pada semua
pasien vertigo, dapat diketahui dari penyakit telinga dalam primer (yang muncul
lebih dahulu), mungkin akan mengarahkan diagnosis VPPJ sekunder dan
menawarkan pasien terapi yang optimal dan efisien.
Sebaliknya, VPPJ kemungkinan berhubungan dengan kelainan pada telinga
dalam pada beberapa kasus yang dipercayai. Pada banyak pasien, penemuan yang
14

khas pada VPPJ dianggap menjadi diagnosis akhir dan pemeriksaan neurotologi
dilalaikan (tidak dilakukan). Namun demikian, tetap direkomendasikan untuk
melengkapi pemeriksaan walaupun diagnosis VPPJ sudah ditegakkan dengan
pemeriksaan provokatif. Terutama pasien VPPJ dengan gejala persisten, tes
audiologi yang rutin, dan evaluasi neurologi seharusnya mungkin ditunjukkan
supaya mampu mengenali adanya hubungan dengan patologi pada telinga dalam.
Sayangnya, perbedaan klinik antara VPPJ idiopatik dan VPPJ sekunder
didemonstrasikan dalam jumlah kasus yang banyak yang dinilai adalah indefinti
dan nilai klinis yang terbatas. Pada banyak kasus menyetujui bahwa VPPJ
sekunder pada banyak penelitian adalah indefinite dan nilai klinik yang terbatas.
Kabanyakan penelitian menyetujui bahwa VPPJ sekunder lebih susah
diterapi daripada VPPJ idiopatik dan pasien membutuhkan interval waktu yang
lama sebelum dinyatakan sembuh dari gejala klinis. Manifestasi klinis dari lesi
pada telinga dalam mungkin bisa dijelaskan. Oleh karena itu, riwayat pengobatan
dahulu dan hasil pemeriksaan laboratorium dan pemeriksaan follow up tampak
sangat penting untuk menegakkan diagnosis dan keberhasilan terapi dari VPPJ
sekunder. Penelitian medis lebih jauh dibutuhkan untuk mencari tahu prognosis
yang mungkin dari vppj sekunder pada penyakit / kelainan telinga tengah seperti
sama halnya dengan perbedaan antara waktu pemeriksaan dan efisiensi terhadap
rehabilitasi pasien.
15

Vertigo Posisi Paroksismal Jinak
(VPPJ)
I.PENDAHULUAN
Vertigo merupakan keluhan yang sering dijumpai dalam praktek, yang
sering digambarkan sebagai rasa berputar, rasa oleng, tak stabil (giddiness,
unsteadiness) atau rasa pusing (dizziness). Deskripsi keluhan tersebut penting
diketahui agar tidak dikacaukan dengan nyeri kepala atau sefalgi, terutama karena
di kalangan awam kedua istilah tersebut (pusing dan nyeri kepala) sering
digunakan secara bergantian.
Vertigo berasal dari bahasa latin vertere yang artinya memutar, merujuk
pada sensasi berputar sehingga mengganggu rasa keseimbangan seseorang,
umumnya disebabkan oleh gangguan pada sistim keseimbangan. Berbagai macam
defenisi vertigo dikemukakan oleh banyak penulis, tetapi yang paling tua dan
sampai sekarang nampaknya banyak dipakai adalah yang dikemukakan oleh
Gowers pada tahun 1893 yaitu setiap gerakan atau rasa (berputar) tubuh penderita
atau obyek-obyek di sekitar penderita yang bersangkutan dengan kelainan
keseimbangan.
Asal terjadinya vertigo dikarenakan adanya gangguan pada sistem
keseimbangan tubuh. Bisa berupa trauma, infelsi, keganasan, metabolik, toksik,
veskuler atau autoimun.sistem keseimbangan tubuh kita dibagi menjadi 2 yaitu
sistem vestibuler (pusat dan perifer) dan non vestibuler (visual [retina, otot bola
mata] dan somatokinetik [kulit, sendi, otot]). Sistem vestibuler sentral terletak
16

pada batang otak, serebelum dan serebrum. Sebaliknya sistem vestibuler perifer
meliputi labirin dan saraf vestibular.
Vertigo posisi paroksismal jinak (VPPJ) atau disebut juga Benign
Paroxysmal Positional Vertigo (BPPV) adalah gangguan keseimbangan perifer
yang sering dijumpai. Gejala yang dikeluhkan adalah vertigo yang datang tiba-tiba
pada perubahan posisi kepala. Beberapa pasien dapat mengatakan dengan tepat
posisi tertentu yang menimbulkan keluhan vertigo. Biasanya vertigo dirasakan
sangat berat, berlangsung singkat hanya beberapa detik saja walaupun penderita
merasakannya lebih lama. Keluhan dapat disertai mual bahkan sampai muntah,
sehingga penderita merasa khawatir akan timbul serangan lagi. Hal ini yang
menyebabkan penderita sangat berhati-hati dalam posisi tidurnya. Vertigo jenis ini
sering berulang kadang-kadang dapat sembuh dengan sendirinya. Vertigo pada
BPPV termasuk vertigo perifer karena kelainannya terdapat pada telinga dalam,
yaitu pada sistem vestibularis. BPPV pertama kali dikemukakan oleh Barany pada
tahun 1921. Karakteristik nistagmus dan vertigo berhubungan dengan posisi dan
menduga bahwa kondisi ini terjadi akibat gangguan otolit.
II. EPIDEMIOLOGI
Benign Paroxysmal Potitional Vertigo (BPPV) adalah gangguan
keseimbangan perifer yang sering dijumpai, kira-kira 107 kasus per 100.000
penduduk, dan lebih banyak pada perempuan serta usia tua (51-57 tahun). Jarang
ditemukan pada orang berusia dibawah 35 tahun yang tidak memiliki riwayat
cedera kepala.
17

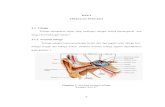
III. ANATOMI DAN FISIOLOGI ALAT KESEIMBANGAN
Alat vestibuler (alat keseimbangan) terletak di telinga dalam (Iabirin),
terlindung oleh tulang yang paling keras yang dimiliki oleh tubuh. Labirin secara
umum adalah telinga dalam, tetapi secara khusus dapat diartikan sebagai alat
keseimbangan. Labirin terdiri atas labirin tulang dan labirin membran. Labirin
membran terletak dalam labirin tulang dan bentuknya hampir menurut bentuk
labirin tulang. Antara labirin membran dan labirin tulang terdapat perilimfa,
sedang endolimfa terdapat di dalam labirin membran. Berat jenis cairan endolimfa
lebih tinggi dari pada cairan perilimfa. Ujung saraf vestibuler berada dalam labirin
membran yang terapung dalam perilimfa, yang berada dalam labirin tulang. Setiap
labirin terdiri dari 3 kanalis semi-sirkularis (kss), yaitu kss horizontal (lateral), kss
anterior (superior) dan kss posterior (inferior). Selain 3 kanalis ini terdapat pula
utrikulus dan sakulus.
18

Keseimbangan dan orientasi tubuh se¬seorang terhadap lingkungan di
sekitarnya ter¬gantung pada input sensorik dari reseptor vesti¬buler di labirin,
organ visual dan proprioseptif. Gabungan informasi ketiga reseptor sensorik
tersebut akan diolah di SSP, sehingga menggam¬barkan keadaan posisi tubuh
pada saat itu.
Labirin terdiri dari labirin statis yaitu utrikulus dan sakulus yang
merupakan pelebaran labirin membran yang terdapat dalam vestibulum labirin
tulang. Pada tiap pelebarannya terdapat makula utrikulus yang di dalamnya
terdapat sel-sel reseptor keseimbangan. Labirin kinetik terdiri dari tiga kanalis
semisirkularis dimana pada tiap kanalis terdapat pelebaran yang ber¬hubungan
dengan utrikulus, disebut ampula. Di dalamnya terdapat krista ampularis yang
terdiri dari sel-sel reseptor keseimbangan dan se¬luruhnya tertutup oleh suatu
substansi gelatin yang disebut kupula.
Gerakan atau perubahan kepala dan tubuh akan menimbulkan perpindahan
cairan endolimfa di labirin dan selanjutnya silia sel rambut akan menekuk.
Tekukan silia menyebabkan permeabilitas membran sel berubah, sehingga ion
kalsium akan masuk ke dalam sel yang menyebabkan terjadinya proses depolari-
sasi dan akan merangsang pelepasan neuro-transmiter eksitator yang selanjutnya
akan meneruskan impuls sensoris melalui saraf aferen ke pusat keseimbangan di
otak. Sewaktu berkas silia terdorong ke arah berlawanan, maka terjadi
hiperpolarisasi.
Organ vestibuler berfungsi sebagai transduser yang mengubah energi
mekanik akibat rangsangan otolit dan gerakan endolimfa di dalam kanalis
semisirkularis menjadi energi biolistrik, sehingga dapat memberi informasi
19

mengenai perubahan posisi tubuh akibat per-cepatan linier atau percepatan sudut.
Dengan demikian dapat memberi informasi mengenai semua gerak tubuh yang
sedang berlangsung.
Sistem vestibuler berhubungan dengan sistem tubuh yang lain, sehingga
kelainannya dapat menimbulkan gejala pada sistem tubuh bersangkutan. Gejala
yang timbul dapat berupa vertigo, rasa mual dan muntah. Pada jantung berupa
bradikardi atau takikardi dan pada kulit reaksinya berkeringat dingin.
IV. ETIOLOGI
Penyebab utama BPPV pada orang di bawah umur 50 tahun adalah cedera
kepala. Pada orang yang lebih tua, penyebab utamanya adalah degenerasi sistem
vestibuler pada telinga tengah. BPPV meningkat dengan semakin meningkatnya
usia.
V. PATOFISIOLOGI
Patomekanisme BPPV dapat dibagi menjadi dua, antara lain :
• Teori Cupulolithiasis
Pada tahun 1962 Horald Schuknecht mengemukakan teori ini untuk
menerangkan BPPV. Dia menemukan partikel-partikel basofilik yang berisi
kalsiurn karbonat dari fragmen otokonia (otolith) yang terlepas dari macula
utriculus yang sudah berdegenerasi, menempel pada permukaan kupula. Dia
menerangkan bahwa kanalis semisirkularis posterior menjadi sensitif akan
gravitasi akibat partikel yang melekat pada kupula. Hal ini analog dengan keadaan
benda berat diletakkan di puncak tiang, bobot ekstra ini menyebabkan tiang sulit
20

untuk tetap stabil, malah cenderung miring. Pada saat miring partikel tadi
mencegah tiang ke posisi netral. Ini digambarkan oleh nistagmus dan rasa pusing
ketika kepala penderita dijatuhkan ke belakang posisi tergantung (seperti pada tes
Dix-Hallpike). KSS posterior berubah posisi dari inferior ke superior, kupula
bergerak secara utrikulofugal, dengan demikian timbul nistagmus dan keluhan
pusing (vertigo). Perpindahan partikel otolith tersebut membutuhkan waktu, hal
ini yang menyebabkan adanya masa laten sebelum timbulnya pusing dan
nistagmus.
• Teori Canalithiasis
Tahun1980 Epley mengemukakan teori canalithiasis, partikel otolith
bergerak bebas di dalam KSS. Ketika kepala dalam posisi tegak, endapan partikel
ini berada pada posisi yang sesuai dengan gaya gravitasi yang paling bawah.
Ketika kepala direbahkan ke belakang partikel ini berotasi ke atas sarnpai ± 900 di
sepanjang lengkung KSS. Hal ini menyebabkan cairan endolimfe mengalir
menjauhi ampula dan menyebabkan kupula membelok (deflected), hal ini
menimbulkan nistagmus dan pusing. Pembalikan rotasi waktu kepala ditegakkan
kernbali, terjadi pembalikan pembelokan kupula, muncul pusing dan nistagmus
yang bergerak
ke arah berlawanan. Model gerakan partikel begini seolah-olah seperti
kerikil yang berada dalam ban, ketika ban bergulir, kerikil terangkat sebentar lalu
jatuh kembali karena gaya gravitasi. Jatuhnya kerikil tersebut memicu organ saraf
dan menimbulkan pusing. Dibanding dengan teori cupulolithiasis teori ini lebih
dapat menerangkan keterlambatan “delay” (latency) nistagmus transient, karena
partikel butuh waktu untuk mulai bergerak. Ketika mengulangi manuver kepala,
21

otolith menjadi tersebar dan semakin kurang efektif dalam menimbulkan vertigo
serta nistagmus. Hal inilah yag dapat menerangkan konsep kelelahan
“fatigability” dari gejala pusing.
VI. DIAGNOSIS
A. Anamnesis
Pasien biasanya mengeluh vertigo dengan onset akut kurang dari 10-20
detik akibat perubahan posisi kepala. Posisi yang memicu adalah berbalik di
tempat tidur pada posisi lateral, bangun dari tempat tidur, melihat ke atas dan
belakang, dan membungkuk. Vertigo bisa diikuti dengan mual.
B. Pemeriksaan fisis
Pasien memiliki pendengaran yang normal, tidak ada nistagmus spontan,
dan pada evaluasi neurologis normal.6 Pemeriksaan fisis standar untuk BPPV
adalah ix-Hallpike. Dan Tes kalori.
Dix-Hallpike. Cara melakukannya sebagai berikut:
- Pertama-tama jelaskan pada penderita mengenai prosedur pemeriksaan,
dan vertigo mungkin akan timbul namun menghilang setelah beberapa detik.
- Penderita didudukkan dekat bagian ujung tempat periksa, sehingga ketika
posisi terlentang kepala ekstensi ke belakang 30o – 40o, penderita diminta tetap
membuka mata untuk melihat nistagmus yang muncul.
- Kepala diputar menengok ke kanan 45o (kalau KSS posterior yang
terlibat). Ini akan menghasilkan kemungkinan bagi otolith untuk bergerak, kalau
ia memang sedang berada di KSS posterior.
22

- Dengan tangan pemeriksa pada kedua sisi kepala penderita, penderita
direbahkan sampai kepala tergantung pada ujung tempat periksa.
- Perhatikan munculnya nistagmus dan keluhan vertigo, posisi tersebut
dipertahankan selama 10-15 detik.
- Komponen cepat nistagmus harusnya “up-bet” (ke arah dahi) dan
ipsilateral.
- Kembalikan ke posisi duduk, nistagmus bisa terlihat dalam arah yang
yang berlawanan dan penderita mengeluhkan kamar berputar ke arah berlawanan.
- Berikutnya maneuver tersebut diulang dengan kepala menoleh ke sisi kiri
45o dan seterusnya
Pada orang normal nistagmus dapat timbul pada saat gerakan provokasi ke
belakang, namun saat gerakan selesai dilakukan tidak tampak lagi nistagmus.
Pada pasien BPPV setelah provokasi ditemukan nistagmus yang timbulnya
lambat, ± 40 detik, kemudian nistagmus menghilang kurang dari satu menit bila
sebabnya kanalitiasis, pada kupulolitiasis nistagmus dapat terjadi lebih dari satu
menit, biasanya serangan vertigo berat dan timbul bersamaan dengan nistagmus.
Tes kalori.
Tes kalori ini dianjurkan oleh Dick dan Hallpike. Pada cara ini dipakai 2
macam air, dingin dan panas. Suhu air dingin adalah 30 derajat C, sedangkan suhu
air panas adalah 44 derajat C. volume air yang dialirkan kedalam liang telinga
masing-masing 250 ml, dalam waktu 40 detik. Setelah air dialirkan, dicatat lama
nistagmus yang timbul. Setelah telinga kiri diperiksa dengan air dingin, diperiksa
telinga kanan dengan air dingin juga. Kemudian telinga kiri dialirkan air panas,
lalu telinga dalam. Pada tiap-tiap selesai pemeriksaan (telinga kiri atau kanan atau
23

air dingin atau air panas) pasien diistirahatkan selama 5 menit ( untuk
menghilangkan pusingnya).
PEMERIKSAAN FISIK
Diagnosis BPPV dapat dilakukan dengan melakukan tindakan provokasi
dan menilai timbulnya nistagmus pada posisi tersebut. Kebanyakan kasus BPPV
saat ini disebabkan oleh kanalitiasis bukan kupolitiasis. Perbedaan antara berbagai
tipe BPPV dapat dinilai dengan mengobservasi timbulnya nistagmus secara teliti,
dengan melakukan berbagai perasat provokasi menggunakan infrared video
camera.
Dikenal tiga jenis perasat untuk memprovokasi timbulnya nistagmus yaitu :
perasat Dix Hallpike, perasat side lying, dan perasat roll. Perasat Dix Hallpike
merupakan perasat yang paling sering digunakan. Side lying test digunakan untuk
menilai BPPV pada kanal posterior dan anterior. Perasat Roll untuk menilai
vertigo yang melibatkan kanal horisontal.
Diagnosis BPPV pada kanalis posterior dan anterior dapat ditegakkan
dengan cara memprovokasi dan mengamati respon nistagmus yang abnormal dan
respon vertigo dari kanalis semi sirkularis yang terlibat. Pemeriksaan dapat
memilih perasat Dix-Hallpike atau side lying. Perasat Dix-Hallpike lebih sering
digunakan karena pada perasat tersebut posisi kepala sangat sempurna untuk
Canalith Repositioning Treatment (CRT) .
Pada saat perasat provokasi dilakukan, pemeriksa harus mengobservasi
timbulnya respon nistagmus pada kacamata Frenzel yang dipakai oleh pasien
dalam ruangan gelap, lebih baik lagi bila direkam dengan system video infra
24

merah (VIM). Penggunaan VIM memungkinkan penampakan secara simultan dari
beberapa pemeriksaan dan rekaman dapat disimpan untuk penayangan ulang.
Gambar 6. Kacamata Video Frenzel
Perasat Dix-Hallpike pada garis besarnya terdiri dari dua gerakan. Perasat
Dix-Hallpike kanan pada bidang kanalis semisirkularis (kss) anterior kiri dan
kanal posterior kanan dan perasat DixHallpike kiri pada bidang posterior kiri dan
anterior kanan. Untuk melakukan perasat Dix-Hallpike kanan, pasien duduk tegak
pada meja pemeriksaan dengan kepala menoleh 450 ke kanan. Dengan cepat
pasien dibaringkan dengan kepala tetap miring 450 ke kanan sampai kepala pasien
menggantung 20-30° pada ujung meja pemeriksaan, tunggu 40 detik sampai
respon abnormal timbul. Penilaian respon pada monitor dilakukan selama + 1
menit atau sampai respon menghilang. Setelah tindakan pemeriksaan ini maka
dapat langsung dilanjutkan dengan Canalith Repositioning Treatment (CRT) bila
terdapat abnormalitas. Bila tidak ditemukan respon abnormal atau bila perasat
tersebut tidak diikuti dengan CRT maka pasien secara perlahan-lahan didudukkan
kembali. Lanjutkan pemeriksaan dengan perasat Dix-Hallpike kiri dengan kepala
25

pasien dihadapkan 450 ke kiri, tunggu maksimal 40 detik sampai respon abnormal
hilang. Bila ditemukan adanya respon abnormal, dapat di lanjutkan dengan CRT,
bila tidak ditemukan respon abnormal atau bila tidak dilanjutkan dengan tindakan
CRT, pasien secara perlahan-lahan didudukkan kembali.
Perasat side lying juga terdiri dari 2 gerakan yaitu perasat side lying kanan
yang menempatkan kepala pada posisi di mana kanalis anterior kiri atau kanalis
posterior kanan pada bidang tegak lurus garis horisontal dengan kanal posterior
pada posisi paling bawah dan perasat side lying kiri yang menempatkan kepala
pada posisi di mana kanalis anterior kanan dan kanalis posterior kiri pada bidang
tegak lurus garis horisontal dengan kanal posterior pada posisi paling bawah.
Pasien duduk pada meja pemeriksaan dengan kaki menggantung di tepi
meja, kemudian dijatuhkan ke sisi kanan dengan kepala ditolehkan 45° ke kiri
(menempatkan kepala pada posisi kanalis anterior kiri atau kanalis posterior
kanan), tunggu 40 detik sampai timbul respon abnormal. Pasien kembali ke posisi
duduk untuk diakukan perasat Sidelying kiri, pasien secara cepat dijatuhkan ke
sisi kiri dengan kepala ditolehkan 45° ke kanan (menempatkan kepala pada posisi
kanalis anterior kanan/kanalis posterior kiri). Tunggu 40 detik sampai timbul
respon abnormal.
26

Gambar 7. Perasat side lying kanan
Pada pasien BPPV setelah provokasi ditemukan nistagmus yang timbulnya
lambat, + 40 detik, kemudian nistagmus menghilang kurang dari satu menit bila
sebabnya kanalitiasis, pada kupulolitiasis nistagmus dapat terjadi lebih dari satu
menit, biasanya serangan vertigo berat dan timbul bersamaan dengan nistagmus.
Pemeriksa dapat mengidentifikasi jenis kanal yang terlibat dengan mencatat
arah fase cepat nistagmus yang abnormal dengan mata pasien menatap lurus ke
depan.
Fase cepat ke atas, berputar ke kanan menunjukkan BPPV pada kanalis
posterior kanan.
Fase cepat ke atas, berputar ke kiri menunjukkan BPPV pada kanalis
posterior kiri.
Fase cepat ke bawah, berputar ke kanan menunjukkan BPPV pada kanalis
anterior kanan.
27

Fase cepat ke bawah, berputar ke kiri menunjukkan BPPV pada kanalis
anterior kiri.
Respon abnormal diprovokasi oleh perasat Dix-Hallpike atau side lying
pada bidang yang sesuai dengan kanal yang terlibat.
Perlu diperhatikan, bila respon nistagmus sangat kuat, dapat diikuti oleh
nistagmus sekunder dengan arah fase cepat berlawanan dengan nistagmus
pertama. Nistagmus sekunder terjadi oleh karena proses adaptasi sistem vertibuler
sentral.
Perlu dicermati bila pasien kembali ke posisi duduk setelah mengikuti
pemeriksaan dengan hasil respon positif, pada umumnya pasien mendapat
serangan nistagmus dan vertigo kembali. Respon tersebut menyerupai respon
yang pertama namun lebih lemah dan nistagmus fase cepat timbul dengan arah
yang berlawanan. Hal tersebut disebabkan oleh gerakan kanalith ke kupula.
Pada umumnya BPPV timbul pada kanalis posterior dari hasil penelitian
terhadap 77 pasien BPPV. Terdapat 49 pasien (64%) dengan kelainan pada
kanalis posterior, 9 pasien (12%) pada kanalis anterior, 18 pasien (23%) tidak
dapat ditentukan jenis kanal mana yang terlibat, serta didapatkan satu pasien
dengan keterlibatan pada kanalis horizontal. Kadang-kadang perasat Dix-
Hallpike / side lying menimbulkan nistagmus horizontal.
Nistagmus ini bisa terjadi karena nistagmus spontan, nistagmus posisi atau
BPPV pada kanalis horizontal. Bila timbul nistagmus horizontal, pemeriksaan
harus dilanjutkan dengan pemeriksaan roll test.
28

VII. DIAGNOSIS BANDING
• Vestibular Neuritis
Vestibular neuronitis penyebabnya tidak diketahui, pada hakikatnya
merupakan suatu kelainan klinis di mana pasien mengeluhkan pusing berat
dengan mual, muntah yang hebat, serta tidak mampu berdiri atau berjalan. Gejala-
gejala ini menghilang dalam tiga hingga empat hari. Sebagian pasien perlu
dirawat di Rumah Sakit untuk mengatasi gejala dan dehidrasi. Serangan
menyebabkan pasien mengalami ketidakstabilan dan ketidakseimbangan selama
beberapa bulan, serangan episodik dapat berulang. Pada fenomena ini biasanya
tidak ada perubahan pendengaran.
• Labirintitis
Labirintitis adalah suatu proses peradangan yang melibatkan mekanisme
telinga dalam. Terdapat beberapa klasifikasi klinis dan patologik yang berbeda.
Proses dapat akut atau kronik, serta toksik atau supuratif. Labirintitis toksik akut
disebabkan suatu infeksi pada struktur didekatnya, dapat pada telinga tengah atau
meningen tidak banyak bedanya. Labirintitis toksik biasanya sembuh dengan
gangguan pendengaran dan fungsi vestibular. Hal ini diduga disebabkan oleh
produk-produk toksik dari suatu infeksi dan bukan disebabkan oleh organisme
hidup. Labirintitis supuratif akut terjadi pada infeksi bakteri akut yang meluas ke
dalam struktur-¬struktur telinga dalam. Kemungkinan gangguan pendengaran dan
fungsi vestibular cukup tinggi. Yang terakhir, labirintitis kronik dapat timbul dari
berbagai sumber dan dapat menimbulkan suatu hidrops endolimfatik atau
perubahan-perubahan patologik yang akhirnya menyebabkan sklerosi labirin.
• Penyakit Meniere
29

Penyakit Meniere adalah suatu kelainan labirin yang etiologinya belum
diketahui, dan mempunyai trias gejala yang khas, yaitu gangguan pendengaran,
tinitus, dan serangan vertigo. Terutama terjadi pada wanita dewasa.
Patofisiologi : pembengkakan endolimfe akibat penyerapan endolimfe
dalam skala media oleh stria vaskularis terhambat.
Manifestasi klinis : vertigo disertai muntah yang berlangsung antara 15
menit sampai beberapa jam dan berangsur membaik. Disertai pengurnngan
pendengaran, tinitus yang kadang menetap, dan rasa penuh di dalam telinga.
Serangan pertama hebat sekali, dapat disertai gejala vegetatif Serangan lanjutan
lebih ringan meskipun frekuensinya bertambah.
VIII. PENATALAKSANAAN
Penatalaksanaan utama pada BPPV adalah manuver untuk mereposisi
debris yang terdapat pada utrikulus. Yang paling banyak digunakan adalah
manuver seperti yang diperlihatkan pada gambar di bawah. Manuver mungkin
diulangi jika pasien masih menunjukkan gejala-gejala. Bone vibrator bisa
ditempatkan pada tulang mastoid selama manuver dilakukan untuk
menghilangkan debris.
Terlebih dulu , dengan orang duduk, kepala dibalik sekitar 45 ke sebelah
kanan atau kiri, tergantung pada sisi pemicu vertigo. Orang kemudian berbaring
dengan kepala bergantung di balik pinggir meja periksa (tempat tidur). Akhirnya,
kepala dan badan dibalik sampai hidung menunjuk ke lantai. Orang kemudian
duduk tegak tetapi menjaga kepala agar tetap dibelokkan sejauh mungkin. Satu
kali orang lurus, kepala bisa menghadap ke depan.
30

Kepala kemudian diubah ke arah yang lain dengan sudut yang sama. Kepala
dibelokkan lebih jauh ke sebelah kiri, agar telinga sejajar dengan lantai.
Penanganan BPPV di rumah
1. Latihan Brandt Daroff
Latihan Brand Daroff merupakan suatu metode untuk mengobati BPPV,
biasanya digunakan jika penanganan di praktek dokter gagal. Latihan ini 95%
lebih berhasil dari pada penatalaksanaan di tempat praktek. Latihan ini dilakukan
dalam 3 set perhari selama 2 minggu. Pada tiap-tiap set, sekali melakukan
manuver dibuat dalam 5 kali. Satu pengulangan yaitu manuver dilakukan pada
masing-masing sisi berbeda (membutuhkan waktu 2 menit). Jadwal latihan Brandt
Daroff yang disarankan :
Waktu Latihan Durasi
Pagi 5 kali pengulangan 10 menit
Sore 5 kali pengulangan 10 menit
Malam 5 kali pengulangan 10 menit
Mulai dengan posisi duduk kemudian berubah menjadi posisi baring
miring pada satu sisi, dengan sudut kepala maju sekitar setengah. Tetap pada
posisi baring miring selama 30 detik, atau sampai pusing di sisi kepala, kemudian
kembali ke posisi duduk. Tetap pada keadaan ini selama 30 detik, dan kemudian
dilanjutkan ke posisi berlawanan dan ikuti rute yang sama. Latihan ini harus
dilakukan selama 2 minggu, tiga kali sehari atau selama tiga minggu, dua kali
sehari. Sekitar 30% pasien, BPPV dapat muncul kembali dalam 1 tahun.
2. Manuver Epley di rumah
31

Prosedur ini lebih efektif dari prosedur di ruangan, karena diulang setiap
malam selama seminggu. Metode ini (untuk sisi kiri), seseorang menetap pada
posisi supine selama 30 detik dan pada posisi duduk tegak selama 1 menit.
Dengan demikian siklus ini membutuhkan waktu 2 ½ menit. Pada dasarnya 3
siklus hanya mengutamakan untuk beranjak tidur, sangat baik dilakukan pada
malam hari daripada pagi atau siang hari, karena jika seseorang merasa pusing
setelah latihan ini, dapat teratasi sendiri dengan tidur. Ada beberapa masalah yang
timbul dengan metode lakukan sendiri. Jika diagnosis BPPV belum dikonfirmasi,
seseorang dapat melakukan latihan ini untuk mengobati keadaan lain (seperti
tumor otak atau stroke) dengan latihan posisi. Ini tidak berhasil dapat menunda
penanganan yang tepat. Masalah kedua adalah Epley memerlukan pengetahuan
dari sisi jelek. Komplikasi seperti perubahan ke kanal lain dapat terjadi selama
maneuver Epley, yang lebih baik ditangani oleh dokter daripada dirumah.
Akhirnya sering terjadi selama maneuver Epley, gejala neurologis dipicu ole
kompresi pada arteri vertebralis. Berdasarkan pendapat kami, lebih aman
melakukan Epley di dokter daripada melakukan sendiri.
Operasi dilakukan pada sedikit kasus pada pasien dengan BPPV berat.
Pasien ini gagal berespon dengan manuver yang diberikan dan tidak terdapat
kelainan patologi intrakranial pada pemeriksaan radiologi. Gangguan BPPV
disebabkan oleh respon stimulasi kanalis semisirkuler posterior, nervus
ampullaris, nervus vestibuler superior, atau cabang utama nervus vestibuler. Oleh
karena itu, terapi bedah tradisional dilakukan dengan transeksi langsung nervus
vestibuler dari fossa posterior atau fossa medialis dengan menjaga fungsi
pendengaran.
32

Tatalaksana
Tiga macam perasat dilakukan untuk menanggulangi BPPV yaitu Canalith
Repositioning Treatment (CRT), perasat liberatory, dan latihan Brandt-Daroff.
CRT sebaiknya segera dilakukan setelah hasil perasat Dix-Hallpike menimbulkan
respon abnormal. Pemeriksa dapat mengidentifikasi adanya kanalitiasis pada
kanal anterior atau kanal posterior dari telinga yang terbawah. Pasien tidak
kembali ke posisi duduk, namun kepala pasien dirotasikan dengan tujuan untuk
mendorong kanalith keluar dari kanalis semisirkularis menuju ke utrikulus, tempat
di mana kanalith tidak lagi menimbulkan gejala. Bila kanalis posterior kanan yang
terlibat maka harus dilakukan tindakan CRT kanan. Perasat ini dimulai pada
posisi Dix-Hallpike yang menimbulkan respon abnormal dengan cara kepala
ditahan pada posisi tersebut selama 1-2 menit, kemudian kepala direndahkan dan
diputar secara perlahan ke kiri dan dipertahankan selama beberapa saat. Setelah
itu badan pasien dimiringkan dengan kepala tetap dipertahankan pada posisi
menghadap ke kiri dengan sudut 450 sehingga kepala menghadap kebawah
melihat ke lantai. Akhirnya pasien kembali ke posisi duduk, dengan kepala
menghadap ke depan. Setelah terapi ini pasien di lengkapi dengan menahan leher
dan disarankan untuk tidak menunduk, berbaring, dan membungkukkan badan
selama satu hari. Pasien harus tidur pada posisi duduk dan harus tidur pada posisi
yang sehat untuk 5 hari.
Perasat yang sama juga dapat digunakan pada pasien dengan kanalitiasis
pada kanal anterior kanan. Pada pasien dengan kanalith pada kanal anterior kiri
dan kanal posterior, CRT kiri merupakan metode yang dapat di gunakan, yaitu
33

dimulai dengan kepala menggantung kiri dan membalikan tubuh ke kanan
sebelum duduk.
Gambar 8. Canalith Repositioning Treatment (CRT) atau Epley maneuver
Gejala-gejala remisi yang terjadi setelah CRT kemungkinan disebabkan
oleh perasat itu sendiri, bukan oleh perasat pada saat pasien duduk tegak. Kadang-
kadang CRT dapat menimbulkan komplikasi. Terkadang kanalith dapat pindah ke
kanal yang lain. Komplikasi yang lain adalah kekakuan pada leher, spasme otot
akibat kepala di letakkan dalam posisi tegak selama beberapa waktu setelah terapi.
Pasien dianjurkan untuk melepas penopang leher dan melakukan gerakan
horisontal kepalanya secara periodik. Bila dirasakan adanya gangguan leher,
ekstensi kepala diperlukan pada saat terapi dilakukan. Digunakan meja
pemeriksaan yang bertujuan untuk menghindari keharusan posisi ekstensi dari
34

leher. Pada akhirnya beberapa pasien mengalami vertigo berat dan merasa mual
sampai muntah pada saat tes provokasi dan penatalaksanaan. Pasien harus diminta
untuk duduk tenang selama beberapa saat sebelum meninggalkan klinis.
Perasat liberatory juga dibuat untuk memindahkan otolit (debris/kotoran)
dari kanal semisirkularis. Tipe perasat yang dilakukan tergantung dari jenis kanal
mana yang terlibat, apakah kanal anterior atau posterior.
Bila terdapat keterlibatan kanal posterior kanan, perasat liberatory kanan
perlu dilakukan. Perasat dimulai dengan penderita diminta untuk duduk pada
meja pemeriksaan dengan kepala diputar menghadap ke kiri 45°. Pasien yang
duduk dengan kepala menghadap ke kiri secara cepat dibaringkan ke sisi kanan
dengan kepala menggantung ke bahu kanan. Setelah 1 menit, pasien digerakan
secara cepat ke posisi duduk awal dan untuk ke posisi side lying kiri dengan
kepala menoleh 45° ke kiri. Pertahankan penderita dalam posisi ini selama 1
menit dan perlahan-lahan kembali ke posisi duduk. Penopang leher kemudian
dikenakan dan diberi instruksi yang sama dengan pasien yang diterapi dengan
CRT. Bila kanal anterior kanan yang terlibat, perasat yang dilakukan sama, namun
kepala diputar menghadap ke kanan. Bila kanal posterior kiri yang terlibat,
perasat liberatory kiri harus dilakukan, (pertama pasien bergerak ke posisi
sidelying kiri kemudian posisi side lying kanan dengan kepala menghadap ke
kanan). Bila kanal anterior kiri yang terlibat, perasat liberatory kiri dilakukan
dengan kepala diputar menghadap ke kiri. Angka kesembuhan 70-84% setelah
terapi tunggal perasat liberatory.
35

Gambar 9. Perasat liberatory
Latihan Brandt dan Daroff dapat di lakukan oleh pasien di rumah tanpa
bantuan terapis. Pasien melakukan gerakan-gerakan dari duduk ke samping yang
dapat mencetuskan vertigo (dengan kepala menoleh ke arah yang berlawanan) dan
tahan selama 30 detik, lalu kembali ke posisi duduk dan tahan selama 30 detik,
lalu dengan cepat berbaring ke sisi yang berlawanan (dengan kepala menoleh ke
arah yang berlawanan) dan tahan selama 30 detik, lalu secara cepat duduk
kembali. Pasien melakukan latihan secara rutin 10-20 kali, 3 kali sehari sampai
vertigo hilang paling sedikit 2 hari.
36

Gambar 10. Perasat Brand Daroff
Angka remisi 98% remisi timbul akibat latihan-latihan akan melepaskan
otokonia dari kupula dan keluar dari kanalis semirkularis, di mana mereka tidak
akan menimbulkan gejala. Remisi juga timbul akibat adaptasi sistem vestibuler
sentral. Lebih baik, kanalitiasis pada anterior dan posterior kanal diterapi dengan
CRT. Bila terdapat kupulolitiasis, kita dapat menggunakan perasat liberatory.
Latihan Brandt Daroff dilakukan bila masih terdapat gejala sisa ringan. Obat-
obatan dilakukan untuk menghilangkan gejala-gejala seperti mual, muntah. Terapi
pembedahan, seperti pemotongan n. vestibularis, n. Singularis, dan penutupan
kanal yang terlibat jarang dilakukan.
Modifikasi CRT digunakan untuk pasien dengan kanalitiasis pada BPPV
kanalis horizontal, permulaan pasien dibaringkan dengan posisi supinasi, telinga
yang terlibat berada di sebelah bawah. Bila kanalith pada kanalis horizontal kanan
secara perlahan kepala pasien digulirkan ke kiri sampai ke posisi hidung di atas
dan posisi ini dipertahankan selama 15 detik sampai vertigo berhenti. Kemudian
37

kepala digulirkan kembali ke kiri sampai telinga yang sakit berada di sebelah atas.
Pertahankan posisi ini selama 15 detik sampai vertigo berhenti. Lalu kepala dan
badan diputar bersamaan ke kiri, hidung pasien menghadap ke bawah, tahan
selama 15 detik. Akhirnya, kepala dan badan diputar ke kiri ke posisi awal dimana
telinga yang sakit berada di sebelah bawah. Setelah 15 detik, pasien perlahan-
lahan duduk, dengan kepala agak menunduk 30°. Penyangga leher dipasang dan
diberi instruksi serupa dengan pasca CRT untuk kanalis posterior dan kanalis
anterior. Latihan Brandt-Daroff dapat dimodifikasi untuk menangani pasien
dengan BPPV pada kanalis horizontal karena kupulolitiasis. Pasien-pasien
tersebut diminta melakukan gerakan ke depan-belakang secara cepat pada bidang
kanalis horizontal pada posisi supinasi. Perasat ini bertujuan untuk melepaskan
otokonia dari kupula. Namun bukti menunjukan efektifitas perasat-perasat terapi
untuk kanalis horizontal masih dipertanyakan.
Perasat CRT, liberatory, dan Brandt Daroff merupakan latihan yang baik
untuk pasien BPPV.
CRT merupakan terapi standar di berbagai negara. CRT digunakan untuk
terapi kanal posterior and anterior akibat kanalithiasis. Perasat Liberatory
digunakan untuk kupolitiasis agar menggerakkan otokonia. Latihan Brandt Daroff
digunakan untuk pasien dengan gejala yang menetap.
Terapi Famakologi
Obat-obatan simptomatis yang biasa digunakan adalah supresor saraf
misalnya Betahistine dan Merislon.
38

IX. PROGNOSIS
Prognosis setelah dilakukan CRP (canalith repositioning procedure)
biasanya bagus. Remisi dapat terjadi spontan dalam 6 minggu, meskipun beberapa
kasus tidak terjadi. Dengan sekali pengobatan tingkat rekurensi sekitar 10-25%.
39