LA TUBERCULOSE PULMONAIRE. PLAN I)EPIDEMIOLOGIE II)PRIMO-INFECTION TUBERCULEUSE III)TUBERCULOSE...
-
Upload
elisabeth-vallet -
Category
Documents
-
view
117 -
download
5
Transcript of LA TUBERCULOSE PULMONAIRE. PLAN I)EPIDEMIOLOGIE II)PRIMO-INFECTION TUBERCULEUSE III)TUBERCULOSE...

LA TUBERCULOSEPULMONAIRE

PLAN
I) EPIDEMIOLOGIE
II) PRIMO-INFECTION TUBERCULEUSE
III) TUBERCULOSE PULMONAIRE COMMUNE
IV) AUTRES FORMES CLINIQUES
V) PREVENTION

I) EPIDEMIOLOGIE

Un peu d’histoire…
• Tuberculose existe depuis la naissance de l’humanité
• XIXème siècle: découverte du bacille tuberculeux (1882) par Robert Koch
• XXème siècle: régression de l’incidence de la maladie avec le développement de l’hygiène
• 1950: apparition des antibiotiques (streptomycine++)

EPIDEMIOLOGIE (1)
• Bactérie = bacille de Koch (BK) = Mycobacterium tuberculosis, M. africanum ou M. bovis
• Tropisme respiratoire• Maladie contagieuse à transmission interhumaine
(respiratoire / toux, parole, éternuement) gouttelettes de 1 à 5µ en suspension (patient bacillifère)

EPIDEMIOLOGIE (2)
• Homme = réservoir naturel
intensité toux• Risque contamination fonction de expectoration
30 à 65 % (famille) durée de l’expo
0,2% (contact peu étroit)
• Risque de maladie en cas d’infection : 5 à 10% (adulte)
+ élevé chez l’enf (43% avt 1 an, 24% entre 1 et 5 an)

EPIDEMIOLOGIE (3)
• Incidence:
10/100000 (Amérique du Nord)
50/100000 (Pays de l’ex-URSS)
300/100000 (Afrique sub-saharienne)• Incidence en France: 9 cas pour 100000 habitants
(2008) stable depuis 1997 ( / 1970)• Incidence accrue avec le niveau de pauvreté et
l’incidence de l’infection par le VIH


NOMBRES DE NOUVEAUX CAS ET INCIDENCE DS LES 10 PAYS
LES PLUS TOUCHES EN 2007PAYS NOMBRE DE CAS INCIDENCE /100 000
INDE 1 962 000 168
CHINE 1 306 000 98
INDONESIE 528 000 228
AFRIQUE SUD 461 000 948
NIGERIA 460 000 311
BANGLADESH 353 000 223
ETHIOPIE 314 000 378
PAKISTAN 297 000 181
PHILIPPINES 255 000 290
RD CONGO 245 000 392

EPIDEMIOLOGIE (4)
• Homme > Femme• Age médian 44 ans• Sujets âgés (réactivation endogène)• Sujets jeunes (Risque x 8 sujets en provenance
d ’un pays d’endémie tuberculeuse)• 5ème cause de décès par maladie, soit 1,8 millions
de morts par an dans le monde



II) PRIMOINFECTION TUBERCULEUSE

PRIMOINFECTION TUBERCULEUSE (1)
• 1er contact avec le bacille• Déposition alvéolaire de quelques bacilles =
chancre d’inoculation (foyer primaire)• Multiplication dans les macrophages alvéolaires
après phagocytose puis drainage vers le ganglion hilaire satellite puis dissémination (foyers IIaires)
• Mise en place d’une réponse à médiation cellulaire • Accumulation de cellules monocytaires d’allure
épithélioïde avec couronne de lymphocytes et nécrose caséeuse

Évolution du bacille tuberculeux après pénétration dans l’organisme
• Succès des défenses innées, pas d’infection• Evolution d’un seul tenant vers la maladie: PIT patente• Infection latente plus ou moins prolongée, puis
progression vers la tuberculose maladie• Phase d’infection latente indéfinie (bacilles
quiescents) sans progression vers la maladie• Phase d’infection latente suivie de
l’élimination des bacilles

PRIMOINFECTION TUBERCULEUSE (2)
• Primoinfection latente = Virage tuberculinique isolé, le plus svt (2 à 10 semaines après le contact)
Première IDR Deuxième IDR (3 mois plus tard)
Négative (<5 mm) 10 mm 5 mm augmentation de diamètre > 10 mm

PRIMOINFECTION TUBERCULEUSE (3)
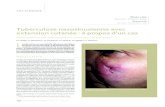
• Primoinfection patente = primoinfection symptomatique + virage tuberculinique :
- respiratoire : atteinte gangliopulmonaire radiologique, toux, (fièvre, AEG)
- digestif: diarrhée fébrile
- cutanée : erythème noueux
- occulaire : kératoconjonctivite

PRIMOINFECTION TUBERCULEUSE (4)
• Radiographie de thorax: nodule pulmonaire (chancre d’inoculation) + ADP satellite
A posteriori:
calcification du chancre ou de l ’ADP
dilatation de bronches / compression par ADP
• Vérifier absence de BK dans l ’expectoration +
absence de signes de tuberculose-maladie

PRIMOINFECTION TUBERCULEUSE (5)
• Traitement de la primoinfection latente
- indications : enfant de moins de 15 ans adulte immunodéprimé ou devant recevoir un ttt IS chez l’adulte traitement uniquement si cas découvert dans le cadre du dépistage autour d’un cas Séquelles tuberculeuses sans signes locaux ou généraux (Si
pas de notion de ttt par association d’antituberculeux ou baisse de l’immunité)

PRIMOINFECTION TUBERCULEUSE (6)
- traitement :
isoniazide 5 mg/kg/j pdt 9 mois
isoniazide 5 mg/kg/j + rifampicine 10 mg/kg/j pdt 3 mois
• Traitement de la primoinfection patente
idem tuberculose-maladie

• Localisation pulmonaire: la plus fréquente, 80% des cas
• Circonstances de découverte:
- Signes généraux
- Signes pulmonaires
- Signes extra-pulmonaires
- Fortuite
III TUBERCULOSE MALADIE

PHYSIOPATHOLOGIE
• A partir du foyer primaire:
1/ le BK est détruit par le système immunitaire
2/ le BK se multiplie et la tuberculose se développe
3/ le BK devient dormant et le sujet est asymptomatique
4/ le BK prolifère après une période de latence (réactivation)

CLINIQUE
• Signes généraux: asthénie, anorexie, amaigrissement, sueurs nocturnes, fébricule
• Toux ± expectoration• Hemoptysie • Dyspnée• Douleur thoracique• Manifestations extra-respiratoires• Examen physique pauvre (sauf pleurésie ou
pneumonie)

TESTS CUTANES TUBERCULINIQUES (1)
• IDR : TUBERTEST0,5 ml de tuberculine intradermique face antérieure de l’avt-bras, lecture à 72 h
= réaction d’hypersensibilité retardée (afflux de lymphocytes + macrophages) papule indurée, érythémateuse phlyctène

TESTS CUTANES TUBERCULINIQUES (2)
• Interprétation de l’IDR fonction
- ATCD (tuberculose, PIT)
- statut vaccinal
- état immunitaire • Négative < 5 mm• Positive 5 mm• IDR faussement négative : erreur technique, trop
précoce, personnes âgées, anergie (VIH…)

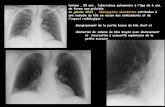
IMAGERIE
• Radio de thorax et scanner thoracique :- nodules- infiltrats- cavernes
- pleurésie
• Localisation dans les lobes supérieurs et segment supérieurs des lobes inférieurs

Radiographie de thorax

Scanner thoracique

IMAGERIE
• Lésions séquellaires :
- lésions cavitaires parenchymateuses
- fibroses rétractiles
- emphysème paracicatriciel

BACTERIOLOGIE
• Mycobacterium tuberculosis dans une expectoration = diagnostic
expectoration• Prélèvements tubage gastrique
fibroscopie bronchique• Examen direct: coloration de Ziehl-Neelson
BAAR + 1 fois/2

BACTERIOLOGIE
• Culture (identification des mycobactéries) + antibiogramme
- Milieu de Löwenstein (3 à 5 semaines) (solide)
- Technique de Bactec® (1 à 2 semaines) (liquide)
- Antibiogramme / repiquage des cultures (2 mois)
• PCR (amplification genomique) identification si examen direct +

AUTRES EXAMENS
• Histologie : granulome épithélioïde et gigantocellulaire avec
nécrose caséeuse = pathognomonique biopsies bronchiques, transbronchiques,
pulmonaires foie, ganglions, séreuses,
• Biologie : sd inflammatoire, absence de polynucléose

DIAGNOSTIC
• Preuve bactériologique ou histologique (1/2)
• Faisceau d’arguments (1/2)
- épidémiologique
- clinique
- radiologique

TRAITEMENT (1)
• Isoler le patient bacillifère (présence de BAAR à l’examen direct) pendant les 15 1ers jours de traitement ou plus si toujours BK +
• Utilisation du masque « canard » FFP2

TRAITEMENT (2)
• Quadrithérapie (2 mois)
- Isoniazide (INH) 5 mg/kg
- Rifampicine (RMP) 10 mg/kg
- Pyrzinamide (PZA) 25 mg/kg
- Ethambutol (EMB) 20mg/kg• Bithérapie (4 mois)
- Isoniazide (INH) 5 mg/kg
- Rifampicine (RMP) 10 mg/kg
Rifater®
Rifinah ®

TRAITEMENT (3)
• Une prise unique / 24 h• Femme enceinte ou insuffisance hépatique ou
hyperuricémie sévère non contrôlée:
- trithérapie 3 mois (INH+RMP+EMB)
- bithérapie 6 mois (INH+RMP)• Adaptation
- fonction de la résistance
- fonction du terrain sous-jacent (VIH…)

TRAITEMENT (4)
• Surveillance- observance: interrogatoire, sécrétions rouges (RMP), élévation de l’urée (PZA)- tolérance:
interrogatoire, bilan hépatique hebdomadaire, examen ophtalmologique (EMB), examen neurologique (INH)
- efficacité : fièvre, toux, poids, BK- interactions médicamenteuses avec la RMP (puissant inducteur enzymatique)!

TRAITEMENT (5)
• Complications :- allergiques type urticaire : accoutumance médicamenteuse- transaminases
3 à 6 N : arrêt du PZA > 6 N : arrêt du traitement 48 h puis reprendre
INH à ½ dose (bilan hépatique normalisé)- uricémie habituelle (pas de traitement sauf symptômes)

IV) AUTRES FORMES CLINIQUES DE TUBERCULOSE

MILIAIRE TUBERCULEUSE (1)
• Généralités :- Forme rare, sévère- Dissémination hématogène rapide du bacille
(bacillémie initiale ou érosion vasculaire)• Clinique :
- signes généraux+++- toux, dyspnée
• Radiographie de thorax : Micronodules disséminés (0,5 à 2 mm) : aspect en grain de
« mil »

MILIAIRE TUBERCULEUSE (2)
• Biologie : le + svt: absence de BAAR à l ’examen direct et en culture
• Anapath++
- biopsies bronchiques (granulomes)
- biopsies hépatique ou médullaire +++• Extension: localisations extra-pulmonaires
(hépatique, ostéoarticulaire, urogénitale, oculaire, méningée, laryngée…)

MILIAIRE TUBERCULEUSE (3)
• Traitement :
idem tuberculose, à mettre en route rapidement
corticothérapie en cas de dyspnée + hypoxémie• Evolution :
le plus souvent favorable
risque de SDRA
pb des localisations méningée et médullaire osseuse

AUTRES ATTEINTES PULMONAIRES
• Pneumonie tuberculeuse :
- ensemencement massif du parenchyme à partir d’un foyer excavé
- forme grave, bacillifère et trompeuse
- diagnostic évoqué en l ’absence d’amélioration sous traitement antibiotique banal
• SDRA
exceptionnel

LOCALISATIONS EXTRA-PULMONAIRES (1)
• Séreuses :
- atteinte pleurale (10 à 15% des cas)
effraction plèvre / foyer parenchymateux sous-pleural
liquide sérofibrineux, exsudatif, lymphocytaire, avec
rares BK, follicules au niveau de la plèvre)
- pyothorax tuberculeux
ouverture dans la plèvre d ’une cavité tuberculeuse
- péricardite tuberculeuse

LOCALISATIONS EXTRA-PULMONAIRES (2)
• Tuberculose ganglionnaire :
- ADP périphériques chroniques AEG
biopsies avec culture
- ADP profondes

LOCALISATIONS EXTRA-PULMONAIRES (3)
• Hépatique• Rénale• Urogénitale (uretère, épididyme, trompes, utérus)• Méningée ou méningocérébrale• Iléale ou iléocaecale• Stomatologique et ORL• Os et articulations : Mal de pott (spondylodiscite
tuberculeuse)• Médullaire

V) PREVENTION
PROGRAMME DE LUTTE CONTRE LA TUBERCULOSE
2007- 2009

Pourquoi ce nouveau programme?
Éléments nouveaux:- dans le monde: * apparition de formes ultra résistantes * stagnation de l’incidence de la maladie- en France:
* cessation de commercialisation du Monovax* diminution de l’incidence, permettant l’arrêt de la vaccination généralisée

Rapport mondial sur la LATOMS mars 2007
• Après un maximum en 2004, rythme de développement des nouveaux cas < à croissance démographique mondiale
• Mais il y a quand même:
- 2 milliards d’infections latentes
- 8 787 000 nouveaux cas par an
- dont 3 900 000 sont contagieux
- 1 700 000 décès par an

Rapport mondial sur la LATOMS mars 2007 (suite)
• 95 % des nouveaux cas surviennent dans les pays en développement
• 80 % vivent en Afrique sub-saharienne ou en Asie

En France (InVS)
• Décroissance régulière de l’incidence depuis les années 70
- 60/100 000 en 1972
- 8,9/100 000 en 2005
• Sous-déclaration : 5512 cas déclarés en 2005 pour un nombre estimé à +/- 8 500 cas
• Même constat que dans les autres pays occidentaux

Disparités géographiques
• Ile de France: 50 % des cas
Incidence: 20,8/100 000• Bretagne, Bourgogne, Alsace, Centre, PACA:
10/100 000 > incidence > moyenne nationale• Guyane: 32,5/100 000• Reste du territoire national: 6,5/100 000

Autres disparités
• Selon la nationalité:- française: 4,8/100 000- étrangère: 69,6/100 000
• Selon l’âge:- sujets nés en France: incidence max. chez les plus de 60 ans (12,1/100 000)- sujets nés à l’étranger: incidence max. de 15 à 39 ans

Autres disparités (suite)
• Selon le pays de naissance :
- 48 % des cas déclarés (2 453) nés à l’étranger, donc incidence de 41,8/100 000
- Afrique sub-saharienne: 166,7/100 000
- Asie: 54,9/100 000
- Afrique du nord: 30,3/100 000

Autres disparités (suite)
• Selon le groupe de population:
- SDF: 192 cas, soit 220/100 000
- établissements pénitentiaires: 52 cas, soit 90/100 000

Les dates : cadre réglementaire• 1964 : DO pour la tuberculose
• 1983 : loi de décentralisation
LAT confiée aux conseils généraux
• 2003 : ITL chez l’enfant de moins de 15 ans intégrée dans la DO
• 2004 : loi de santé publique, la LAT devient une priorité de santé publique, organisée au niveau des régions

Les dates (suite)
• 2006 : recentralisation des compétences en matière de LAT, responsabilité de l’Etat , des Préfets de départements
• 2007 : discours de Madame le Ministre de la Santé le 11/07/07
Programme de LAT 2007 – 2009
suspension de la vaccination BCG

Le programme national comporte 6 axes
• 1 ) Assurer le diagnostic précoce et le traitement adapté de tous les cas de tuberculose maladie
• 2) Améliorer le dépistage de la tuberculose, maladie et ITL• 3) Optimisation de la stratégie vaccinale• 4) Maintenir la résistance aux antibiotiques à un
faible niveau• 5) Améliorer la surveillance épidémiologique et les
connaissances sur les déterminants de la tuberculose• 6) Améliorer le pilotage de la LAT

MESURES PREVENTIVES
• Isolement des sujets bacillifères
les 15 1ers jours de traitement ou plus si bactériologie toujours positive
• Ttt de tous les cas de tuberculose confirmés• Chimioprophylaxie• Vaccination / BCG : suppression de l’obligation
vaccinale, sauf enfants à risque

VACCINATION
• Injection de Bacille de Calmette et Guérin• Diminution de l’incidence de la tuberculose de
50% et du risque de méningite ou miliaire tuberculeuse de 80%
• Durée de protection : 15 ans• Voie intradermique• Réaction locale • Pas de revaccination (même si IDR -)• Suppression de l’obligation vaccinale en 2007

AUTRES MESURES
• Maladie à déclaration obligatoire (DDASS) depuis 1964
• Prise en charge à 100%• Dépistage dans l’entourage (cercles concentriques)
examen clinique, Tubertest et radiographie de thorax
Quantiféron