ISI CAMPAK
-
Upload
tulus-amudi-situmorang -
Category
Documents
-
view
371 -
download
6
Transcript of ISI CAMPAK

BAB I
PENDAHULUAN
Telah diketahui bahwa akhir-akhir ini penyakit morbili merupakan masalah kesehatan
masyarakat di negara kita, yakni dengan dilaporkannya kejadian wabah penyakit morbili di
beberapa daerah dengan angka kesakitan dan kematian yang cukup tinggi. Di Indonesia
menurut Survei Kesehatan Rumah Tangga (SKRT), morbili menduduki urutan ke-5 dari 10
macam penyakit utama pada bayi (0,7%) dan urutan ke-5 dari 10 macam penyakit utama
pada anak umur 1-4 tahun (0,77%). Di dunia secara global 10% dari semua penyebab
kematian balita disebabkan oleh campak (kira-kira 800.000 kematian setiap tahun)
(Rampengan, T.H,2008).
Morbili adalah penyakit sangat menular dengan gejala prodromal seperti demam,
batuk, coryza/pilek, dan konjungtivitis, kemudian diikuti dengan munculnya ruam
makulopapuler yang menyeluruh diseluruh tubuh. Morbili dapat menimbulkan imunitas
dalam periode waktu panjang, tetapi dapat menyebabkan terjadinya penekanan sistem imun
disertai peningkatan kerentanan terhadap infeksi lain, dan kadang-kadang terjadi infeksi
persisten pada sistem saraf (Setiawan, M. 2008)
Di dalam literatur Eropa penyakit ini disebut morbilli, istilah ini berasal dari bahasa
itali yang berarti penyakit kecil untuk membedakannya dengan wabah il morbo, tetapi pada
morbili ditemukan adanya eksantema. Pada tahun 1763 Sanvages menyebut morbili sebagi
penyakit measles, tetapi kemudian penyakit ini disebut rubeola (berasal dari bahasa spanyol).
Karena banyak istilah yang diberikan kepada penyakit ini, mengakibatkan sampai sekarang
terjadi kebingungan dalam terminologi.
Masuknya morbili ke dalam penduduk yang sebelumnya tidak pernah terserang,
mengakibatkan terjadi wabah yang disertai dengan angka kesakitan dan kematian yang sangat
tinggi. Epidemi penyakit dengan ruam pada kulit ini sering disertai dengan berkurangnya
jumlah penduduk sebagai akibat angka kematian yang tinggi.
1

BAB II
TINJAUAN PUSTAKA
MORBILI dan GIZI KURANG
MORBILI
1. SINONIM
Campak, Measles, Rubeola.
2. DEFINISI
Campak adalah penyakit infeksi virus akut, sangat menular yang ditandai
dengan 3 stadium, yaitu stadium prodromal, stadium erupsi dan stadium konvalesen.
3. EPIDEMIOLOGI
Pengalaman menunjukkan bahwa epidemi campak di Indonesia timbul secara
tidak teratur. Di daerah perkotaan, epidemi campak terjadi setiap 4 tahun. Wabah
terjadi pada kelompok anak yang rentan, yaitu gizi buruk dan daya tahan yang
menurun.
Pada tahun 1989 WHA (World Health Assembly) telah mendeklarasikan
komitmen WHO dalam penanggulangan campak secara global untuk menurunkan
campak sebanyak 90% dan dilanjutkan dengan deklarasi oleh The World Summit
tahun 1990 yang mengharapkan penurunan kematian campak sekitar 95%.
Biasanya penyakit ini timbul pada masa kanak-kanak dan kemudian
menyebabkan kekebalan seumur hidup. Penyakit ini terutama menyerang golongan
umur 5-9 tahun, tetapi di negara yang belum berkembang insiden tertinggi pada umur
di bawah 2 tahun.
Bayi yang dilahirkan oleh ibu yang telah menderita campak akan mendapat
kekebalan secara pasif (melalui plasenta) sampai umur 4-6 bulan dan setelah umur
tersebut kekebalan akan mengurang sehingga si bayi dapat menderita campak.
Bila si ibu belum pernah menderita campak, bayi yang dilahirkannya tidak
mempunyai kekebalan terhadap campak dan dapat menderita penyakit ini setelah ia
dilahirkan. Bila ibunya menderita campak pada usia kehamilan 1-2 bulan, 50%
kemungkinan akan mengalami abortus, bila si ibu menderita campak pada trimester
pertama, kedua dan ketiga, dia mungkin akan melahirkan seorang anak dengan
2

kelainan bawaan, berat badan lahir rendah, lahir mati atau anak yang kemudian
meninggal sebelum usia 1 tahun.
Tidak ada perbedaan jenis kelamin, tetapi beberapa peneliti mengemukakan
bahwa komplikasi lebih banyak pada anak laki-laki dibandingkan anak perempuan.
4. ETIOLOGI
Virus campak termasuk famili Paramyxovirus, genus morbilivirus, merupakan
virus RNA serat negatif yang berselubung (berenvelope), berbentuk bulat dengan tepi
yang kasar, dibungkus oleh selubung luar yang terdiri dari lemak dan protein. Di
dalamnya terdapat nukleokapsid yang berbentuk bulat lonjong, terdiri dari bagian
protein yang mengelilingi assam nukleat (RNA) – yang merupakan struktur heliks
nukleoprotein dari myxovirus. Pada selubung luar seringkali terdapat tonjolan pendek.
Salah satu protein yang berada di selubung luar berfungsi sebagai hemaglutinin.
Gambar 1. Struktur virus campak
Sumber : http://www.stanford.edu/group/virus/retro/2000/measlespic.jpg
3

5. PATOGENESIS
Penularannya sangat efektif, dengan sedikit virus yang infeksius sudah dapat
menimbulkan infeksi pada seseorang. Penularan campak terjadi secara droplet melalui
udara, sejak 1-2 hari sebelum timbul gejala klinis sampai 4 hari setelah timbul ruam.
Di tempat awal infeksi, penggandaan virus sangat minimal dan jarang dapat
ditemukan virusnya. Virus masuk ke dalam limfatik lokal, bebas maupun
berhubungan dengan sel mononuklear, kemudian mencapai kelanjar getah bening
regional. Di sini virus memperbanyak diri dengan sangat perlahan (viremia primer)
dan dimulailah penyebaran ke jaringan limforetikular dan organ-organ limpoid
(thymus, lien, dan nodus limfatikus). Pada organ-organ ini virus bereplikasi pada sel
endothelial, epithelial, dan monosit/makrofag. Karena sel yang diinfeksi virus campak
mempunyai kemampuan untuk mengadakan fusi maka terbentuk sel raksasa berinti
banyak (multinucleated giant cell atau sel Warthin-Finkeldey), sedangkan limfosit-T
(termasuk T-supressor dan T-helper) yang rentan terhadap infeksi, turut aktif
membelah.
Gambar 2. Sel Warthin Finkeldey
Sumber : http://www.google.co.id/imglanding?q=warthin%20finkeldey&imgurl
Gambaran kejadian awal di jaringan limfoid masih belum diketahui secara
lengkap, tetapi 5-6 hari setelah infeksi awal, terbentuklah fokus infeksi yaitu ketika
virus masuk ke dalam pembuluh darah dan menyebar ke permukaan epitel orofaring,
konjungtiva, saluran nafas, kulit, kandung kemih dan usus.
Pada hari ke 9-10, fokus infeksi yang berada di epitel saluran nafas dan
konjungtiva, akan menyebabkan timbulnya nekrosis pada satu sampai dua lapis sel.
Pada saat itu virus dalam jumlah banyak masuk kembali ke pembuluh darah dan
4

menimbulkan manifestasi klinis dari sistem saluran nafas diawali dengan keluhan
batuk pilek disertai selaput konjungtiva yang tampak merah. Respon imun yang
terjadi ialah proses peradangan epitel pada sistem saluran penafasan diikuti dengan
manifestasi klinis berupa demam tinggi, anak tampak sakit berat dan tampak suatu
ulsera kecil pada mukosa pipi yang disebut bercak Koplik, yang dapat tanda pasti
untuk menegakkan diagnosis.
Selanjutnya daya tahan tubuh menurun. Sebagai akibat respon delayed
hypersensitivity terhadap antigen virus muncul ruam makulopapular pada hari ke-14
sesudah awal infeksi dan pada saat itu antibodi humoral dapat dideteksi pada kulit.
Kejadian ini tidak tampak pada kasus yang mengalami defisit sel T.
Daerah epitel yang nekrotik di nasofaring dan saluran pernafasan memberikan
kesempatan infeksi bakteri sekunder berupa bronkopneumonia, otitis media dan lain-
lain. Dalam keadaan tertentu pneumonia juga dapat terjadi, selain itu campak dapat
menyebabkan gizi kurang.
5

6. PATOFISIOLOGI
Virus campak
↓
Droplet Infection
↓
Proliferasi sel mononukleus, polimorfonukleus
↓
Reaksi inflamasi : Demam, metabolisme naik, IWL naik
↓
Penyebaran ke berbagai organ melalui hematogen
Saluran cerna Saluran nafas Konjungtiva radang Kulit menonjol
6
Terdapat bercak koplik berwarna kelabu dikelilingi eritema pada mukosa bukalis, berhadapan pada molar, palatum mole dan palatum durum
Inflamasi saluran nafas atas; bercak Koplik pada mukosa bukalis meluas ke jaringan trakeobronkial
Konjungtivitis Sekitar kelenjar sebasea dan folikel rambut
Mulut pahit, timbul anorexia
Batuk, pilek
Sekitar kelenjar sebasea dan folikel rambut
Gangguan kebutuhan nutrisi
Hygiene tidak dijaga dan imunitas kurang; akan meluas pada saluran cerna bagian bawah (usus)
Bronkopneumonia
Gangguan pola nafas
Eritema membentuk makulo papular di kulit normal
Rash / ruam pada daerah balik telinga, leher, pipi, muka, seluruh tubuh, ada deskuamasi dan rasa gatal
Gangguan istirahat
Gangguan integritas
kulitAbsorpsi turunDiare
Kurang volume cairan dan elektrolit
(BAB terus-menerus)Iritasi

7. MANIFESTASI KLINIS
Penyakit campak mempunyai masa inkubasi 10-14 hari, merupakan jangka
waktu dari mulai mendapat paparan sampai munculnya gejala klinik penyakit. Jika
ada, hanya sedikit gejala yang muncul pada periode ini.
Penyakit ini dibagi dalam 3 stadium :
1. Stadium Kataral (Prodromal)
Gejala prodromal pertama penyakit adalah demam ringan sampai sedang,
lemas, disertai batuk, coryza, dan konjungtivitis. Gejala prodromal berakhir 3-
5 hari. Selama periode ini, pada mukosa pipi muncul lesi punctat kecil
berwarna putih, yang merupakan tanda diagnostik dini penyakit campak yang
disebut Koplik’s spots. Bercak Koplik merupakan bintik putih keabu-abuan,
biasanya sebesar butir pasir dengan tepi merah mengkilat. Bercak Koplik
pertama muncul pada mukosa pipi yang berhadapan dengan molar bawah
tetapi dapat menyebar secara tidak teratur pada mukosa bukal yang lain.
Bercak ini muncul dan menghilang dengan cepat, biasanya dalam 12-18 jam.
Ketika menghilang, bintik-bintik perubahan warna merah mukosa mungkin
tetap.
Gambar 3. Koplik’s Spot
Sumber :
http://medicastore.com/images/campak_koplik_spot.jpg&imgrefurl=http://
medicastore.com/penyakit/269/Kelainan_Pada_Bibir_Mulut_%26_Lidah.html
7

Konjungtivitis dan fotofobia dapat mengesankan campak sebelum muncul
bercak koplik. Kadang-kadang fase prodromal dapat berat, ditunjukkan oleh
demam tinggi mendadak, kadang-kadang dengan kejang-kejang dan bahkan
pneumonia. Biasanya coryza, demam dan batuk semakin bertambah berat
sampai waktu ruam telah merata diseluruh tubuh.
2. Stadium Erupsi
Gejala prodromal berakhir pada saat munculnya ruam pada kulit. Suhu naik
mendadak ketika ruam muncul dan sering mencapai 40-40,5oC. Ruam
biasanya mulai sebagai makula tidak jelas pada bagian atas lateral leher,
dibelakang telinga, sepanjang garis pertumbuhan rambut dan pada bagian
posterior pipi. Lesi sendiri-sendiri menjadi semakin makulopapular, sebagai
ruam yang menyebar dengan cepat pada seluruh muka, leher, lengan atas dan
bagian atas dada pada sekitar 24 jam pertama. Dapat terjadi pendarahan
ringan, rasa gatal dan muka bengkak.
Gambar 4. Ruam makulopapuler
Sumber : http://www.klikdokter.com/userfiles/campak.JPG&imgrefurl
Selama 24 jam berikutnya ruam menyebar keseluruh punggung, abdomen,
seluruh lengan, dan paha. Ketika ruam akhirnya mencapai kaki pada hari ke 5-
6, ruam mulai menghilang sesuai urutan terjadinya. Dapat terjadi pembesaran
kelenjar getah bening mandibula dan pada daerah leher bagian belakang, dan
splenomegali ringan dapat dicatat. Otitis media, bronkopneumonia, dan gejala-
gejala saluran cerna, seperti diare dan muntah lebih sering pada bayi dan anak
kecil (terutama anak malnutrisi) daripada anak yang lebih tua. Pada penyakit
8

yang tanpa komplikasi, penyembuhan secara klinis segera mulai setelah
munculnya ruam pada kulit.
3. Stadium Konvalesens
Erupsi berkurang dan meninggalkan bekas yang berwarna lebih tua
(hiperpigmentasi) yang lama-kelamaan akan hilang dalam 1-2 minggu.
Selain hiperpigmentasi pada anak Indonesia sering ditemukan kulit yang
bersisik. Hiperpigmentasi ini merupakan gejala patognomonik untuk campak.
Pada penyakit-penyakit lain dengan eritema atau eksantema ruam kulit
menghilang tanpa hiperpigmentasi. Pada stadium ini suhu menurun sampai
menjadi normal kecuali bila ada komplikasi.
8. DIAGNOSIS
Untuk menegakkan diagnosis penyakit campak terutama pada penderita dengan
gejala klinis yang klasik adalah sangat mudah. Dengan menemukan gejala klinis yang
khas kita sudah dapat menegakkan diagnosis. Tetapi sebagian besar penderita campak
menunjukkan gejala subklinis tanpa gejala yang khas, sehingga menegakkan
diagnosis penderita hanya berdasarkan gejala klinis sangat sulit.
Gejala klinik yang sangat khas dari penyakit campak klasik adalah demam,
ruam makulopapuler pada kulit, coryza/pilek, batuk, konjungtivitis, dan adanya
enantem di mukosa pipi yang merupakan tanda patognomonik campak (Bercak
Koplik). Umumnya dengan menemukan gejala-gejala ini sudah cukup untuk
menegakkan diagnosis, terutama pada saat terjadinya wabah di masyarakat. Meskipun
demikian menentukan diagnosis perlu ditunjang data epidemiologi. Tidak semua
kasus manifestasinya sama dan jelas. Jadi, dapat disimpulkan bahwa diagnosis
campak dapat ditegakkan secara klinis, sedangkan pemeriksaan penunjang sekedar
membantu.
9

9. PEMERIKSAAN LABORATORIUM
Pemeriksaan labaroratorium yang dilakukan pada penderita campak adalah :
a. Darah tepi
Pada pemeriksaan darah tepi dapat ditemukan leukopenia selama fase
prodromal dan stadium awal dari ruam. Biasanya terdapat peningkatan yang
mencolok dari jumlah leukosit apabila terjadi komplikasi. Apabila tidak terjadi
komplikasi, jumlah leukosit perlahan-lahan meningkat sampai normal saat
ruam menghilang.
b. Isolasi dan identifikasi virus
Usap nasofaring dan contoh darah yang diambil dari seorang pasien 2-3 hari
sebelum mula timbul gejala hingga 1 hari setelah timbulnya ruam merupakan
sumber yang cocok untuk isolasi virus.
c. Serologi
Sampel serologis sebaiknya diambil pada fase akut (1-7 hari setelah muncul
ruam pada kulit) dan fase konvalensens. Bila terjadi peningkatan titer antibodi
empat kali antara sampel pertama dan sampel kedua, maka penderita
dinyatakan positif menderita campak. Antibodi IgM muncul bersamaan
dengan munculnya ruam pada kulit, dan pada sebagian besar penderita dapat
dideteksi 3 hari sesudah munculnya ruam pada kulit. Kadar IgG spesifik virus
campak tertinggi ditemukan hampir dua minggu berikutnya.
d. Pemeriksaan untuk komplikasi
Pada penderita campak yang disertai dengan komplikasi dapat dilakukan
pemeriksaan laboratorium sebagai berikut :
1) Ensefalitis, dilakukan pemeriksaan cairan serebrospinalis dengan kadar
protein 48–240 mg/dL dan jumlah limfosit antara 5-99 sel, kadar
elektolit darah dan analisa gas darah.
2) Enteritis, dilakukan pemeriksaan feses lengkap.
3) Bronkopneumonia, dilakukan pemeriksaan foto thorax.
10

10. DIAGNOSIS BANDING
Diagnosis banding penyakit campak yang perlu dipertimbangkan adalah campak
jerman, infeksi enterovirus, eksantema subitum, meningokoksemia, demam
skarlantina, penyakit riketsia dan ruam kulit akibat obat, dapat dibedakan dengan
ruam kulit pada penyakit campak.
1) Campak Jerman atau Rubella atau Campak Tiga Hari. Gejala lebih ringan dari
campak, terdiri dari gejala infeksi saluran napas bagian atas, demem ringan,
tanda yang paling khas adalah adenopati retroaurikuler, servical posterior, dan
di belakang oksipital. Ruam lebih halus, yang mula-mula pada wajah lalu
menyebar ke batang tubuh dan menghilang dalam waktu 3 hari.
2) Eksantema Subitum. Penyakit ini juga disebabkan oleh virus, biasanya timbul
pada bayi berumur 6-36 bulan. Perlangsungan penyakit ini mirip campak,
bedanya ruam timbul pada saat panas turun.
3) Ruam kulit akibat obat. Lebih bersifat urtikaria, sehingga ruam lebih besar,
luas, menonjol dan umumnya tidak disertai panas dan batuk. Umumnya ruam
kulit timbul setelah ada riwayat penyuntikan atau menelan obat.
4) Penyakit Ricketsia. Disertai batuk tetapi ruam kulit yang timbul biasanya tidak
mengenai wajah yang secara khas terlihat pada penyakit campak.
5) Infeksi enterovirus, Ruam kulit cenderung kurang jelas dibandingkan dengan
campak dan tidak adanya adenopati retroaurikuler.
6) Demam Skarlet. Kelainan kulit biasa timbul dalam 12 jam pertama sesudah
demam. Ruam kulit difus dan makulopapuler halus, eritema yang menyatu
dengan susunan seperti “daging angsa” diatas dasar eritematosa secara jelas
terdapat didaerah abdomen yang relatif mudah dibedakan dengan campak.
7) Penyakit Kawasaki. Demam tidak spesifik disertai nyeri tenggorok
mendahului penyakit ini selama 2-5 hari. Biasanya ditemukan adanya
eksantem yang bersifat generalisata dan makulopapuler. Telapak tangan dan
kaki membengkak merah dan menghilang dalam beberapa hari sampai
beberapa minggu. Gejala klinik lain yang dapat ditemukan : adanya bibir,
mulut dan lidah mengering dan merah (strawberry tounge) serta adanya
konjungtivitis non purulen.
11

11. KOMPLIKASI
Pada penyakit campak terdapat resistensi imun yang menurun sehingga dapat
terjadi anergi. Keadaan ini menyebabkan mudahnya terjadi komplikasi sekunder
seperti:
Laringitis akut
Laringitis timbul karena adanya edema hebat pada mukosa saluran napas,
yang bertambah parah pada saat demam mencapai puncaknya. Ditandai
dengan distres pernafasan, sesak, sianosis, dan stridor. Ketika demam turun
keadaan akan membaik dan gejala akan menghilang.
Pneumonia
Dapat disebabkan oleh virus campak maupun akibat invasi bakteri. Ditandai
dengan batuk, menigkatnya frekuensi nafas, dan adanya ronki basah halus.
Pada saat suhu turun apabila disebabkan oleh virus, gejala pneumonia akan
menghilang, kecuali batuk masih dapat berlanjut beberapa hari lagi. Apabila
suhu tidak juga turun pada saat yang diharapkan dan gejala saluran nafas
masih terus berlangsung, dapat diduga adanya penumonia karena bakteri yang
telah mengadakan invasi pada sel epitel yang telah dirusak oleh virus.
Gambaran infiltrat pada foto thoraks dan adanya lekositosis dapat
mempertegas diagnosis. Di negara yang sedang berkembang dimana
malnutrisi masih menjadi masalah, penyulit pneumonia bakteria biasa terjadi
dan dapat menjadi fatal bila tidak diberikan antibiotik.
Ensefalitis
Merupakan komplikasi neurologis yang berat dan lebih sering pada campak
daripada eksantem yang lain. Insiden komplikasi ini berkisar antara 0,1-2%
dan biasanya timbul pada hari ke2-6 setelah timbulnya ruam. Patogenesis
komplikasi ini belum diketahui secara pasti, beberapa dugaan seperti melalui
mekanisme imunologik maupun melalui invasi langsung virus campak ke
dalam otak. Gejala ensefalitis dapat berupa panas, sakit kepala, muntah,
lemah, kejang, koma atau kelemahan umum. Perjalanan penyakit ini bervariasi
dari yang ringan sampai berat dan berakhir dengan kematian dalam waktu 24
jam. Pemeriksaan cairan cerebrospinal menunjukkan pleositosis ringan,
dengan predominan sel mononuklear, peningkatan protein ringan, sedangkan
kadar glukosa dalam batas normal.
12

Otitis Media
Invasi virus ke dalam telinga tengah umumnya terjadi pada campak. Gendang
telinga biasanya hiperemis pada fase prodromal dan stadium erupsi. Jika
terjadi invasi bakteri pada lapisan sel mukosa yang rusak karena invasi virus
akan terjadi otitis media purulenta. Dapat pula terjadi mastoiditis.
Konjungtivitis
Pada hampir semua kasus campak terjadi konjungtivitis yang ditandai dengan
mata merah, pembengkakan kelopak mata, lakrimasi dan fotofobia. Kadang-
kadang terjadi infeksi sekunder oleh bakteri. Virus campak atau antigennya
dapat terdeteksi pada lesi konjungtiva pada hari pertama sakit. Konjungtivitis
dapat memburuk dengan terjadinya hipopion dan pan-oftalmitis sehingga
menyebabkan kebutaan. Dapat pula timbul ulkus kornea
Enteritis
Beberapa anak yang menderita campak mengalami muntah dan mencret pada
fase prodromal. Keadaan ini akibat invasi virus ke dalam sel mukosa usus.
Subacute Sclerosing Panencephalitis (SSPE)
Subacute sclerosing panencephalitis merupakan kelainan degeneratif susunan
saraf pusat yang jarang disebabkan oleh infeksi virus campak yang persisten.
Kemungkinan untuk menderita SSPE pada anak sebelumnya pernah
menderita campak adalah 0,6-2,2 per 100.000 infeksi campak. Resiko terjadi
SSPE lebih besar pada usia yang lebih muda, dengan masa inkubasi rata-rata 7
tahun. Gejala SSPE didahuui dengan gangguan tingkah laku dan intelektual
yang progresif, diikuti oleh inkoordinasi motorik, kejang. Umumnya bersifat
mioklonik. Laboratorium menunjukkan peningkatan globulin dalam cairan
cerebrospinal, antibodi terhadap campak dalam serum (CF dan HAI) menigkat
1 : 1280). Tidak ada terapi untuk SSPE. Rata-rata jangka panjang waktu
timbulnya gejala sampai meninggal antara 6 – 9 bulan.
13

12. PENATALAKSANAAN
Campak merupakan suatu penyakit self limiting sehingga pengobatannya hanya
bersifat simptomatis, yaitu :
o Memperbaiki keadaan umum; beri anak cukup cairan dan kalori
o Antipiretik bila suhu tinggi
o Obat batuk
o Vitamin A : < 6 bulan : 50.000 IU diberikan satu kali
6-11 bulan : 100.000 IU diberikan satu kali
> 11 bulan : 200.000 IU diberikan satu kali
o Antibiotik bila terdapat infeksi sekunder
o Kortikosteroid dosis tinggi
Pada campak yang mengalami ensefalitis, diberikan :
- Hidrokortison 100-200 mg/hari selama 3-4 hari
- Prednisone 2 mg/kgBB/hari untuk jangka waktu 1 minggu
o Indikasi Masuk Rumah Sakit yang dianjurkan :
- Campak disertai komplikasi berat
- Campak dengan kemongkinan terjadinya komplikasi, yaitu bila
ditemukan:
Bercak/eksantem merah kehitaman yang menimbulkan deskuamasi
dengan skuama yang lebar dan tebal.
Suara parau, terutama disertai tanda penyumbatan seperti
laryngitis dan pneumonia.
Dehidrasi berat.
Kejang dengan kesadaran menurun
MEP yang berat
14

13. PENCEGAHAN
Imunisasi Aktif
Pencegahan campak dilakukan dengan pemberian imunisasi aktif pada bayi
berumur 9 bulan atau lebih. Program imunisasi campak secara luas baru
dikembangkan pelaksanaannya pada tahun 1982.
Pada tahun 1963 telah dibuat dua macam vaksin campak, yaitu :
1) Vaksin yang berasal dari virus campak yang hidup dan dilemahkan-“Live
Attenuated Measles Vaccine” (tipe Edmonstone B).
2) Vaksin yang berasal dari virus campak yang dimatikan (virus campak yang
berada dalam larutan formalin yang dicampur dengan garam aluminium).
Sejak tahun 1967 vaksin yang berasal dari virus campak yang telah dimatikan
tidak digunakan lagi oleh karena efek proteksinya hanya bersifat sementara dan dapat
menimbulkan gejala atypical measles yang hebat. Sebaliknya, vaksin campak yang
berasal dari virus hidup yang dilemahkan, dikembangkan dari Edmonstone strain
menjadi strain Schwarz (1965) dan kemudian menjadi strain Moraten (1968).
Dosis baku minimal untuk pemberian vaksin campak yang dilemahkan dalah
1000 TCID50 atau sebanyak 0,5 ml. Untuk vaksin hidup, pemberian dengan 20 TCID50
saja mungkin sudah memberikan hasil yang baik. Pemberian secara subkutan,
walaupun demikian dapat diberikan secara intramuskular.
Pada saat ini di negara yang berkembang, angka kejadian campak masih tinggi
dan seringkali dijumpai penyulit, maka WHO menganjurkan pemberian imunisasi
campak pada bayi berumur 9 bulan. Untuk negara maju imunisasi campak (MMR)
dianjurkan pada anak berumur 12-15 bulan dan kemudian imunisasi kedua (booster)
juga dengan MMR dilakukan secara rutin pada umur 4-6 tahun, tetapi dapat juga
diberikan setiap waktu semasa periode anak dengan tenggang waktu paling sedikit 4
minggu dari imunisasi pertama.
15

Gambar 5. Vaksin MMR
Sumber : http://www.stanford.edu/group/virus/retro/2000/measles.html&usg_
Imunisasi campak tidak dianjurkan pada ibu hamil, anak dengan
imnunodefisiensi primer, pasien TB yang tidak diobati, pasien kanker atau
transplantasi organ, mereka yang mendapat pengobatan supresif jangka panjang atau
anak imunocompromised yang terinfeksi HIV. Anak yang terinfeksi HIV tanpa
imunosupresi berat dan tanpa bukti kekebalan terhadap campak, bisa mendapat
imunisasi campak.
Reaksi Ikutan Pasca Imunisasi (KIPI) campak yang banyak dijumpai pada
imunisasi ulang pada seseorang yang telah memiliki imunitas sebagian akibat
imunisasi dengan vaksin campak dari virus yang dimatikan. Kejadian KIPI imunisasi
campak telah menurun dengan digunakannya vaksin campak yang dilemahkan. Gejala
KIPI berupa demam yang lebih dari 39,50C yang terjadi pada 5-15% kasus, dan mulai
dijumpai pada hari ke 5-6 sesudah imunisasi dan berlangsung selama 2 hari.
Imunisasi Pasif
Imunisasi pasif dengan kumpulan serum orang dewasa, kumpulan serum
konvalesen, globulin plasenta, atau gamma globulin kumpulan plasma adalah efektif
untuk pencegahan dan pelemahan campak. Campak dapat dicegah dengan
menggunakan imunoglobulin serum (gamma globulin) dengan dosis 0,25 ml/kg
diberikan secara intramuskuler dalam 5 hari sesudah pemajanan tetapi lebih baik
sesegera mungkin. Proteksi sempurna terindikasi untuk bayi, untuk anak dengan sakit
kronis, dan untuk kontak di bangsal rumah sakit dan lembaga-lembaga anak.
16

Pelemahan mungkin disempurnakan dengan penggunaan gamma globulin dengan
dosis 0,05 ml/kg. Gamma globulin adalah sekitar 25 kali lebih kuat dalam titer
antibodi dari pada kumpulan serum dewasa.
14. PROGNOSIS
Campak merupakan penyakit self-limiting dan berlangsung antara 7-10 hari
sehingga bila tidak disertai komplikasi, prognosis baik.
Morbiditas dipengaruhi oleh beberapa faktor, seperti :
Diagnosis dini, pengobatan yang adekuat terhadap komplikasi yang timbul
Kesadaran dan pengetahuan yang rendah dari orang tua penderita
Penggunaan fasilitas kesehatan yang kurang
17

GIZI
1) PERANAN GIZI
Gizi merupakan faktor penting bagi kesehatan dan kecerdasan anak. Gizi
penting bagi anak tidak hanya dimulai semenjak anak lahir, tetapi semenjak dalam
kandungan. Kekurangan gizi pada ibu hamil dapat menyebabkan keguguran, cacat
bawaan, dan melahirkan bayi dengan berat badan rendah yang dapat menyebabkan
kelainan di masa mendatang. Penelitian menunjukkan bahwa anak yang dikandung
oleh ibu yang kurang gizi banyak mengalami petumbuhan otak dan tubuh yang buruk.
Sel-sel otak dapat berkurang secara permanen.
Kekurangan gizi pada anak dan menyebabkan berat badan kurang, mudah
terserang penyakit, badan letih, penyakit defisiensi gizi, malas, terhambatnya
pertumbuhan dan perkembangan fisik maupun psikomotor dan mental.
Tubuh membutuhkan gizi dalam jumlah dan ragam yang sesuai untuk dapat
tumbuh optimal. Ukuran umum kebutuhan gizi dikenal dengan istilah Angka
Kecukupan Gizi (AKG), yang berbeda-beda pada setiap orang karena perbedaan umur
dan berat badan. Pemenuhan gizi yang tepat adalah gizi seimbang, yaitu terpenuhinya
bermacam-macam zat gizi sesuai jumlah yang dibutuhkan.
2) GIZI DAN MAKANAN
Gizi merupakan zat yang diperlukan oleh tubuh untuk melakukan fungsinya,
yakni menghasilkan energi, membangun dan memelihara jaringan, serta mengatur
proses-proses kehidupan. Makanan adalah bahan selain obat yang mengandung zat-zat
gizi dan atau unsur-unsur yang dapat diubah menjadi zat gizi oleh tubuh, yang
bergunan bila dimasukkan ke dalam tubuh.
Tubuh manusia terdiri atas sel, jaringan, organ-organ, darah, otot dan tersusun
atas air, karbohidrat, protein, lemak, vitamin, dan mineral. Oleh karena itu, ilmu gizi
mensyaratkan bahwa makanan yang dibutuhkan oleh tubuh harus mengandung lima
komponen (kelompok) penting, yaitu meliputi hal-hal berikut ini.
1. Karbohidrat atau hidrat arang, sebagai sumber energi
2. Protein, sebagai pembangun (sel, jaringan otot atau organ), berperan dalam
mengatur proses tubuh, dan juga dapat memasok energi.
3. Lemak, sebagai pembangun jaringan dan juga sumber energi.
18

4. Vitamin dan mineral, sebagai pengatur proses-proses tubuh, serta membantu
pertumbuhan dan pemeliharaan jaringan tubuh.
5. Serat gizi, untuk memudahkan kerja pencernaan.
Umumnya makanan mengandung berbagai macam zat gizi. Buah misalnya,
meskipun terkenal sebagai sumber vitamin dan serat, buah juga mengandung
karbohidrat, protein dan lemak. Selain itu, telur yang terkenal sebagai sumber protein,
juga mengandung karbohidrat, vitamin, dan zat gizi lainnya. Hal penting yang harus
diperhatikan adalah jumlah gizi untuk masing-masing zat gizi yang dikandungnya
sehingga dapat digunakan dalam merencanakan menu makanan dengan gizi yang
seimbang. Jadi, tidak benar bila kita hanya memberikan satu atau sedikit jenis
makanan tertentu saja.
3) PERMASALAHAN GIZI PADA ANAK
Untuk mengetahui seorang anak bermasalah dengan gizinya, ada beberapa hal penting
yangg perlu mendapatkan evaluasi, yaitu sebagai berikut.
1. Tinggi badan anak sudah sesuai atau belum dengan tinggi badan yang diharapkan
untuk seusianya.
2. Berat badan anak sudah sesuai atau belum dengan berat badan yang diharapkan
untuk seusianya.
3. Tanda-tanda fisik anak yang menunjukkan ketidakseimbangan gizi, seperti yang
terlihat pada rambut, kepala, leher, mata, mulut, kulit, kuku, jantung, perut, otot
rangka, dan saraf.
Untuk membantu pada pembaca dalam evaluasi pemenuhan gizi, lihat lampiran B.
Selain itu, juga terdapat panduan yang dapat digunakan untuk mengetahui tinggi dan
berat badan yang dianggap normal untuk usia tertentu (lampiran C). Panduan ini
menghubungkan usia, berat badan, dan tinggi badan. Meskipun demikian, hal tersebut
hanya panduan umum, ada faktor lain yang memungkinkan perbedaan dengan
panduan tersebut seperti faktor genetik yang turut menentukan tinggi dan
keperawakan seseorang.
Gangguan akibat kekurangan gizi bergantung pada zat gizi yang mengalami
kekurangan, tetapi secara umum gangguan tersebut meliputi hal berikut.
1. Badan lemah, kurang energi untuk melakukan aktivitas.
19

2. Penurunan ketahanan tubuh terhadap serangan penyakit infeksi, misalnya mudah
terserang flu, diare, dan penyakit kulit. Pada penderita penyakit infeksi tertentu,
penyakit tersebut menjadi tidak sembuh atau bahkan bertambah parah.
3. Pertumbuhan badan terhambat, terutama pada anak-anak tampak pada
pertambahan berat badan, otot lembek, dan rambut mudah rontok.
4. Kemampuan berpikir dan perkembangan mental terhambat sehingga seseorang
tampak bodoh dan mental yang kurang ajar, seperti mudah panik, tidak peduli,
gampang tersinggung, mudah marah, dan cepat putus asa.
4) PENYEBAB KEKURANGAN GIZI
Pada umumnya, kekurangan gizi sering di identikkan dengan konsumsi makan yang
tidak mencukup kebutuhan atau anak sulit untuk makan. Sebenarnya ada berbagai
penyebab yang menjadikan seorang anak dapat mengalami kekurangan gizi. Berikut
ini penyebab dan contoh kekurangan gizi yang bisa terjadi.
1. Konsumsi makanan yang tidak mencukupi. Hal ini mungkin disebabkan oleh
masalah daya beli, ketersediaan makanan, diet, ketidaksukaan, dan alergi.
Contohnya :
a) Menghindari makan buah-buahan dan sayuran (defisiensi vitaminA,C)
b) Menghindari makan roti dan sereal (defisiensi vitamin B1, B2, serat)
c) Menghindari makan daging, telur, dan susu (defisiensi vitamin B12,
protein, Fe, Zn)
d) Menghindari minum susu (defisiensi Ca, vitamin B2)
2. Peningkatan pengeluaran gizi dari dalam tubuh. Contohnya :
a) Terjadi perdarahan (defisiensi Fe)
b) Mengalami diare, fistula/abnormalitas kelenjar tubuh (defisiensi protein,
Zn, cairan, elektrolit)
c) Adanya pengeringan abses atau luka (defisiensi protein, Zn)
d) Mengalami sindrom nefrotik/gangguan ginjal (defisiensi protein, Zn)
e) Muntah (defisiensi cairan, elektrolit, kalori, zat gizi lainnya)
3. Kebutuhan gizi yang meningkat pada kondisi tertentu. Contohnya :
a) Menderita demam (defisiensi kalori, vitamin B1)
b) Hipertiroidisme (defisiensi kalori)
c) Bayi, remaja, hamil, dan menyusui (defisiensi Fe, Ca, zat gizi lainnya)
20

d) Kondisi sehabis operasi, menderita trauma, luka bakar, dan infeksi
(defisiensi kalori, protein, vitamin C, Zn)
e) Menderita kanker (defisiensi kalori, protein, zat gizi lainnya)
4. Penyerapan makanan dalam sistem pencernaan yang mengalami gangguan.
Contohnya :
a) Penggunaan obat-obatan tertentu, misalnya : obat maag/antasid,
antikejang, dan pencahar (defisiensi berbagai zat gizi)
b) Malabsorpsi (kegagalan penyerapan) (defisiensi kalori, vitamin A, D, E, K,
protein, Ca, Mg, dan Zn)
c) Adanya parasit/kuman (defisiensi Fe)
d) Sehabis menjalani operasi, misalnya gastrektomi/pengangkatan lambung
(defisiensi vitamin B12, Fe, asam folat), reseksi intestinum/pemotongan
usus (defisiensi kalori, vitamin A, D, E, K, Ca, Mg, Zn dan vitamin B12)
5. Gangguan penggunaan gizi setelah diserap. Contohnya :
a) Penggunaan obat tertentu sepeerti antikanker, isoniazid, kortikosteroid
(defisiensi berbagai zat gizi)
b) Adanya kelainan metabolisme dari bawaan (faktor keturunan). Hal ini
bergantung pada gangguannnya.
5) POLA PEMBERIAN MAKANAN PADA ANAK
Pola pemberian makan anak perlu dilakukan secara tepat karena kondisi anak berbeda
dengan orang dewasa. Anak-anak merupakan sosok manusia yang sedang mengalami
perubahan dan perkembangan yang paling pesat dalam kehidupannya, yaitu
perkembangan kematangan sistem pencernaan, kematangan organ-organ tubuh, otak,
dan jiwa. Hal-hal yang perlu diperhatikan tidak hanya menyangkut pemenuhan jumlah
gizi yang tepat, tetapi juga bentuk fisik (tekstur), makanan dan cara pemberiannya.
21

6) MENU MAKANAN ANAK BERUSIA 1-2 TAHUN
Komposisi yang baik untuk penyediaan energi bagi anak balita terdiri atas karbohidrat
(60-70%), protein (10-15%), dan lemak (20-25%). Selanjutnya, para orang tua juga
harus memperhatikan kebutuhan akan vitamin dan mineral. Dibawah ini diberikan
komposisi pemberian makan bagi anak usia 1-2 tahun per hari, dalam satuan gram
atau penukar.
Bahan makanan 1 tahun
(1000 kkal)
2 tahun
(1200 kkal)
Satuan makanan
Nasi 1,5 2 Satuan penukar
Lauk hewani 1,5 1,5 Satuan penukar
Lauk nabati 0,5 1 Satuan penukar
Sayur 75 75 Gram
Buah 1 1 Satuan penukar
Susu bubuk 30 30 Gram
Gula pasir 30 30 Gram
Biskuit 2 2 Buah
Minyak/santan 2 3 Satuan penukar
Satuan penukar adalah istilah yang menyatakan bahwa pada golongan tersebut
memiliki nilai yang sama.
BAB III
22

LAPORAN KASUS
Anamnesis
Diambil pada tanggal 25 April 2010-05-20
Dilakukan secara Alloanamnesis (ibu pasien)
1. IDENTITAS PASIEN
Nama Pasien : An. DL
Jenis Kelamin : Perempuan
Umur : 2 tahun 4 bulan
Alamat : Jl. Tanjung Lengkong RT 14/06, Otista
2. ORANG TUA PASIEN
2.1 IBU 2.2 AYAH
Nama :Ny. L Nama : Tn. H
Umur : 29 tahun Umur : 41 tahun
Pekerjaan : Ibu Rumah Tangga Pekerjaan : Karyawan Swasta
Pendidikan : SMEA Pendidikan : S1
Perkawinan : Pertama Perkawinan : Pertama
Penyakit : Disangkal Penyakit : Disangkal
Penghasilan : - Penghasilan : Rp. 1.500.000
3. RIWAYAT KELAHIRAN
Persalinan : Biasa
Cara : Spontan Pervaginam
Usia Kelahiran : Cukup Bulan
Berat Badan : 3000 gram
Panjang Badan : 45 cm
4. KELAINAN BAWAAN
Hidrosefalus : Disangkal
23

Rahang Terbelah : Disangkal
Bibir Terbelah : Disangkal
Langit-langit Terbelah : Disangkal
Lain-lain : Disangkal
5. RIWAYAT MAKAN
Kualitas : Kurang
Kuantitas : Cukup
6. SAUDARA-SAUDARA
Anak pertama : Laki-laki, 11 tahun, lahir pervaginam, BB 2800 gr, PB 48 cm
Anak kedua : Perempuan, 8 tahun, lahir pervaginam, BB 2800 gr, PB 47 cm
Anak ketiga : PASIEN
7. RIWAYAT PENYAKIT PADA KELUARGA LAIN : Disangkal
8. KONTAK PENYAKIT : Tetangga campak
9. RIWAYAT IMUNISASI
Imunisasi I II III Ulangan
BCG 0 Bulan
DPT 2 Bulan 4 Bulan 6 Bulan 18 Bulan
Polio 0 Bulan 2 Bulan 4 Bulan 6 Bulan, 18 Bulan
Hep-B 0 Bulan 1 Bulan 3 Bulan
Campak -
Lain-lain
Kesan : Imunisasi dasar PPI wajib tidak lengkap
10. PERKEMBANGAN FISIK DAN MOTORIK
24

Gigi Pertama : 1 Tahun
Duduk : 7 Bulan
Jalan Sendiri : 10 Bulan
Berbicara : 1 Tahun
Membaca : Belum dapat dilakukan
Kesan : Perkembangan fisik dan motorik sesuai dengan usia
11. PENYAKIT YANG PERNAH DIDERITA : Disangkal
12. RIWAYAT PENYAKIT PENDERITA
Keluhan Utama : Panas
Keluhan Tambahan : Batuk, pilek, mencret, keluar cairan dari telinga kanan
Riwayat Penyakit Sekarang :
± 4 hari SMRS, ibu pasien mengatakan bahwa pasien panas, timbul perlahan,
seluruh tubuh. Suhu naik perlahan-lahan terutama pada malam hari, suhu diukur 390C,
mengigil (-), kejang (-). Pasien juga batuk kering, tidak sesak dan pilek. Ibu pasien
juga mengatakan bahwa keluar cairan dari telinga kanan pasien. Pasien diberikan obat
penurun panas (inzana) oleh ibunya. Setelah minum obat, panas hanya turun sesaat
namun kemudian panas kembali. Oleh karena itu pasien dibawa ke puskesmas dan
diberikan obat puyer penurun panas. Setelah minum obat puyer penurun panas dari
puskesmas, panas tidak turun. BAB dan BAK normal, tidak ada keluhan. Nafsu
makan pasien menurun. Mual (-), muntah (-).
± 3 hari SMRS, ibu pasien mengatakan bahwa pasien masih panas, timbul
perlahan, seluruh tubuh. Suhu naik perlahan-lahan terutama pada malam hari, suhu
diukur 380C. Pasien masih batuk kering dan pilek. Pasien tetap minum obat dari
puskesmas namun tidak menurunkan panasnya. Telinga kanan pasien masih keluar
cairan, oleh ibu pasien, cairan yang keluar hanya di lap saja. BAB dan BAK normal,
tidak ada keluhan. Nafsu makan pasien menurun. Mual (-), muntah (-).
± 2 hari SMRS, ibu pasien mengatakan bahwa muncul bintik merah yang
bermula dari dahi kemudian menjalar ke wajah, leher dan dada. Pasien juga masih
panas, suhu diukur 390C, panas dirasakan di seluruh tubuh. Oleh orang tua pasien,
pasien tetap diberi obat penurun panas dari puskesmas, namun panas tidak turun.
Batuk kering (+), pilek (+), sesak (-). BAB dan BAK normal, tidak ada keluhan.
Nafsu makan pasien menurun. Mual (-), muntah (-).
25

± 1 hari SMRS pasien masih panas, suhu terukur 390C, ibu pasien tetap
melanjutkan memberi obat penurun panas dari puskesmas, namun keluhan panas
pasien tetap. Telinga kanan pasien juga masih mengeluarkan cairan dan pasien masih
mengeluh batuk tapi dahak sulit untuk dikeluarkan pasien. Pasien mulai mencret
sebanyak 3 kali, konsistensi cair, ampas sedikit, tanpa darah, mengandung lendir,
tidak berbau dan keluar sedikit-sedikit. BAK normal, tidak ada keluhan. Mual (-),
muntah (-).
± 8 jam SMRS karena pasien masih panas, keluhan batuk dan pilek pasien juga
tidak berkurang, dan telinga kanan pasien masih mengeluarkan cairan dan pasien
masih mencret sehingga ibu pasien membawa pasien ke RSU UKI.
Dalam keluarga pasien tidak ada yang menderita penyakit yang sama tetapi di
lingkungan sekitar pasien (tetangga) ada yang terkena penyakit campak. Menurut ibu
pasien, pasien kurus karena pasien tidak mau makan nasi. Pasien makan 3 kali sehari
dengan kuantitas lauk pauk yang kurang.
13. PEMERIKSAAN FISIK
Berat Badan : 8 kg
Panjang Badan : 78 cm
Keadaan Umum : Tampak sakit sedang (lemas, aktivitas berkurang)
Kesadaran : Composmentis (ada kontak mata, komunikatif)
Tekanan Darah : 80/60 mmHg
Frekuensi Nadi : 110 x/menit (reguler, isi cukup, kuat angkat)
Frekuensi Napas : 40 x/menit (reguler, adekuat)
Suhu (axilla) : 390C
Kepala : Normosefali, rambut tipis jarang, warna jagung, tidak mudah dicabut
Mata : Konjungtiva hiperemis +/+, sekret +/+, kelopak mata tidak cekung, sklera
ikterik -/-
Hidung : Bentuk biasa, cavum nasi lapang/lapang, septum ditengah, sekret +/+,
pernapasan cuping hidung (-)
Mulut : Mukosa bibir lembab, sianosis sirkumoral (-), tonsil T1-T1 hiperemis,
dinding faring hiperemis, anentema +, lidah tidak kotor.
Telinga : Normotia, liang telinga dextra perforasi/sinistra intact, sekret +/-, eritem
26

makulopapuler di belakang telinga
Leher : Kelenjar submandibular dextra teraba membesar
Thoraks
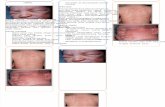
Inspeksi : Pergerakan dinding dada simetris, retraksi (-), eritema makulopapular (+)
Palpasi : Stem fremitus kanan=kiri
Perkusi : Sonor kanan=kiri
Auskultasi : Bunyi Nafas Dasar bronkovesikuler, rhonki -/-, wheezing -/-, Bunyi
Jantung I dan II normal
Abdomen
Inspeksi : Perut tampak datar, eritema makulopapular (+)
Auskultasi : Bising usus + 4x/menit
Palpasi : Supel, hepar dan lien tidak teraba membesar, turgor cukup
Perkusi : Timpani
Ekstremitas : Akral hangat, capillary refill < 2 detik
Kulit : Eritema makulopapular di daerah muka, leher, punggung, dada, tangan
14. PEMERIKSAAN LABORATORIUM
Hematologis
Hb : 11,1 gr/dl
Ht : 34,7 %
Trombosit : 326.000/μL
Leukosit : 6.700/μL
Eritrosit : 4.65 juta/μL
Laju Endap Darah : 43 mm/jam
MCV : 75 fL
MCH : 23,9 pg
MCHC : 32 %
Hitung Jenis
Basofil : 0 %
Eosinofil : 0 %
Neutrofil Batang : 6 %
Neutrofil Segmen : 63%
Limfosit : 30 %
Monosit : 1 %
27

15. DIAGNOSA KERJA : Morbili Stadium Erupsi + Gizi Kurang
16. DIAGNOSA BANDING : German Measles, Erupsi obat
17. PENATALAKSANAAN :
Diet : Lunak
IVFD : Ringer Laktat 8 tetes/menit (makro)
MM/ - Sanmol syrup 3 x 1 cth (p.o)
- CTM 0,8 mg
- Prednison 1 mg
- Ambroxol 4 mg
- The
Lihat lembaran Follow Up
BAB IV
ANALISA KASUS
Dari data antropometri didapatkan :
BB : 8 kg
PB : 78 cm
BB ideal = BB/BBP50 x 100 %
= 8/13,4 x 100 %
= 59,7 %
28
3x1 pulv (p.o)

PB ideal = PB/PBP50 x 100 %
= 78/91 x 100 %
= 85,7 %
Z Score = BB/BBPBP50 x 100 %
= 8/10,6 x 100 %
= 75,4 %
Kesan : Gizi Kurang
Dari anamnesis didapatkan
Keluhan Utama : panas
Keluhan Tambahan : batuk, pilek, mencret, keluar cairan dari telinga kanan
Riwayat penyakit Sekarang :
Pasien mengalami panas di seluruh tubuh sejak 4 hari SMRS, timbul perlahan, seluruh
tubuh. Suhu naik perlahan-lahan terutama pada malam hari, tidak berkurang dengan
pemberian obat, batuk kering (+), pilek (+), keluar cairan dari telinga kanan. ± 2 hari
SMRS muncul bintik merah yang bermula dari dahi kemudian menjalar ke wajah,
leher dan dada. ± 1 hari SMRS pasien mencret sebanyak 3 kali, konsistensi cair,
29

ampas sedikit, tanpa darah, mengandung lendir, tidak berbau dan keluar sedikit-
sedikit. Dalam keluarga pasien tidak ada yang menderita penyakit yang sama tetapi di
lingkungan sekitar pasien (tetangga) ada yang terkena penyakit campak. Menurut ibu
pasien, pasien kurus karena pasien tidak mau makan nasi. Pasien makan 3 kali sehari
dengan kuantitas lauk pauk yang kurang.
Dari pemeriksaan fisik didapatkan :
Keadaan Umum : Tampak sakit sedang (lemas, aktivitas berkurang)
Kesadaran : Composmentis (ada kontak mata, komunikatif)
Tekanan Darah : 80/60 mmHg
Frekuensi Nadi : 110 x/menit (reguler, isi cukup, kuat angkat)
Frekuensi Napas : 40 x/menit (reguler, adekuat)
Suhu (axilla) : 390C
Pasien dengan konjungtiva hiperemis +/+, sekret mata +/+, sekret hidung +/+,
membran timpani dextra perforasi, kelenjar getah bening submandibular teraba
membesar, terdapat anentem pada mulut, terdapat eritema makulopapular di daerah
wajah, leher, punggung, dada dan tangan.
Dari hasil laboratorium didapatkan :
Hematologis
Hb : 11,1 gr/dl ( N )
Ht : 34,7 % ( N )
Trombosit : 326.000/μL ( N )
Leukosit : 6.700/μL ( ↓ )
Eritrosit : 4.65 juta/μL ( N )
Laju Endap Darah : 43 mm/jam ( ↑ )
MCV : 75 fL ( ↓ )
30

MCH : 23,9 pg ( ↓ )
MCHC : 32 % ( ↓ )
Hitung Jenis
Basofil : 0 % ( N )
Eosinofil : 0 % ( ↓ )
Neutrofil Batang : 6 % ( ↑ )
Neutrofil Segmen : 63% ( N )
Limfosit : 30 % ( N )
Monosit : 1 % ( ↓ )
Dari data-data diatas bisa dibuat suatu diagnosis kerja berupa :
MORBILI std. Erupsi
Pasien mengalami demam sejak 4 hari SMRS, batuk kering, pilek, konjungtiva hiperemis.
Terdapat anentem pada mulut, muncul eritema mekulopapular yang bermula dari dahi
kemudian menjalar ke muka dan dada.
GIZI KURANG
Pasien berumur 2 tahun 4 bulan dengan BB 8 kg. Pasien tidak mau makan nasi.
Untuk pemeriksaan lebih lanjut dianjurkan untuk dilakukan pemeriksaan anjuran
Feces Lengkap
Untuk mencari etiologi menemukan ada tidaknya malabsorbsi, infeksi parasit
(cacing), infeksi bakteri
Pada pasien ini tidak dilakukan pemeriksaan darah lengkap
Urine lengkap
Untuk mencari etiologi ada tidaknya gangguan saluran kemih
Pada pasien ini tidak dilakukan pemeriksaan urine lengkap
31

Foto thorax
Untuk mencari etiologi ada tidaknya gangguan saluran pernapasan
Foto thorak pasien (26 April 2010)
Terapi yang diberikan :
Diet : Lunak
Untuk mempermudah kerja sistem pencernaan
IVFD : RL 8 tts/rnenit (makro)
RL indikasi
BB pasien 8 kg
Kebutuhan cairan tiap hari
8 x 100 cc = 800 cc
32

Tetesan makro
800 x 15/1440 = 8 tts/ menit
Kesan : pemberian cairan sesuai dengan kebutuhan cairan harian pasien.
Dari Data Follow Up
Selama dalam perawatan, pasien ditempatkan diruang isolasi untuk menghindari
penularan infeksi virus ke pasien yang lain. Munculnya eritema makulopapular yang dimulai
dari belakang telinga dan adanya enantem pada awal perawatan sudah menunjukkan tanda
patognomik penyakit campak. Pada akhir perawatan juga terjadi hiperpigmentasi pada kulit
sebagai tanda-tanda menuju ke arah penyembuhan.
Pada pasien juga diketahui mengalami masalah gizi, terlihat dari BB pasien yang
hanya 8 kg saat berumur 2 tahun 4 bulan. Seharusnya pasien dengan umur 2 tahun 4 bulan
mempunyai BB 12 kg.
Dari perhitungan Z-score juga didapatkan hasil 75,4 % kriteria gizi kurang.
Dari anamnesis, pemeriksaan fisik, hasil laboratorium dan pemeriksaan penunjang,
diagnosis kerja mengarah ke Morbili stadium erupsi dengan gizi kurang.
BAB V
PENUTUP
Campak adalah penyakit sangat menular dengan gejala prodromal seperti demam,
batuk, coryza/pilek, dan konjungtivitis, kemudian diikuti dengan munculnya ruam
makulopapuler yang menyeluruh diseluruh tubuh. Campak dapat menimbulkan imunitas
dalam periode waktu panjang, tetapi dapat menyebabkan terjadinya penekanan sistem imun
disertai peningkatan kerentanan terhadap infeksi lain, dan kadang-kadang terjadi infeksi
persisten pada sistem saraf.
33

Secara teoritis, campak adalah penyakit yang sangat ideal untuk dieradikasi melalui
imunisasi. Program pembasmian penyakit campak bertujuan untuk menghentikan penularan
secara menyeluruh dengan membentuk kelompok imun yang tahan terhadap penyakit. Sangat
jelas bahwa, untuk mencegah terjadinya wabah penyakit virus yang sangat menular, maka
cakupan imunisasi perlu dijaga agar tetap tinggi secara terus-menerus.
Untuk menghindari terjadinya komplikasi maka perlu edukasi pada keluarga tentang
asupan gizi yang cukup dan pentingnya melakukan imunisasi bagi bayi/anak.
34