INTRODUCCIÓN de calcio al 10%. - Biblioteca Virtual … · ... formadas por tejido conectivo...
-
Upload
nguyenlien -
Category
Documents
-
view
255 -
download
0
Transcript of INTRODUCCIÓN de calcio al 10%. - Biblioteca Virtual … · ... formadas por tejido conectivo...

1
INTRODUCCIÓN
El plasma rico en plaquetas es un producto derivado de la sangre con
abundantes factores de crecimiento, originados de los gránulos á-plaquetarios, que
se obtienen por un proceso de centrifugado. El gel de plaquetas es un producto
derivado de la mezcla de plasma rico en plaquetas con trombina bovina y cloruro
de calcio al 10%.
Aunque el uso de trombina bovina PRP es bastante seguro, en algunos
países se prefiere evitar su uso por el riesgo de transmisión de enfermedades.
También se puede optar por activar el PRP con 1mL de sangre autóloga y algo de
hueso esponjoso autógeno, ya que ambos contienen trombina.
En esta mezcla la trombina en presencia de calcio, transforma el
fibrinógeno en fibrina y activa el factor XIII, desencadenando la formación
organizada de un coagulo; formándose una mezcla de consistencia gelatinosa de
fácil manejo durante el proceso quirúrgico.
La aplicación local de estos factores de crecimiento en altas
concentraciones a través del plasma rico en plaquetas ha sido utilizada, por varias
décadas, para acelerar el proceso curativo de diferentes lesiones.
Los quistes maxilares son cavidades óseas patológicas localizadas en el
maxilar o en la mandíbula, formadas por tejido conectivo rodeada de un epitelio y
con contenido liquido o queratinizado, de histología benigna. Su crecimiento
puede ser lento, llegando alcanzar grandes tamaños en caso de que hayan
permanecido asintomáticos durante años.
Provoca una lesión osteolítica por crecimiento de su epitelio y aumento de
su contenido, lo que comporta una presión constante contra las células óseas que
lo circundan, provocando su necrosis y su desaparición.
Cada uno de ellos presenta peculiaridades diagnósticas, tanto clínicas
como radiológicas, y por ello, su tratamiento debe ser correcto. Uno de los puntos
esenciales del diagnóstico es determinar si el quiste es de origen odontogeno o no,
ya que su tratamiento deberá llevar asociados en el caso de lo que sea, una terapia
sobre el diente correspondiente.

2
La diabetes mellitus es un grupo de enfermedades metabólicas
caracterizadas por hiperglicemia, consecuencia de defectos en la secreción y/o en
la acción de la insulina. La hiperglicemia crónica se asocia en el largo plazo de
daño, disfunción e insuficiencia de diferentes órganos especialmente de los ojos,
riñones, nervios, corazón y vasos sanguíneos.
El primer evento en la secuencia que conduce a esta diabetes es una
resistencia insulínica que lleva a un incremento de la síntesis y secreción
insulínica, e hiperinsulinismo compensatorio, capaz de mantener la homeostasia
metabólica por años. Una vez que se quiebra el equilibrio entre resistencia
insulínica y secreción, se inicia la expresión bioquímica (intolerancia a la glucosa)
y posteriormente la diabetes clínica. Los individuos con intolerancia a la glucosa y
los diabéticos de corta evolución son hiperinsulinémicos y esta enfermedad es un
componente frecuente en el llamado Síndrome de Resistencia a la Insulina o
Síndrome Metabólico.
Otros componentes de este cuadro y relacionados con la insulina-
resistencia y/o hiperinsulinemia son hipertensión arterial, dislipidemias, obesidad
tóraco-abdominal (visceral), gota, aumento de factores protrombóticos, defectos
de la fibrinólisis y ateroesclerosis. Por ello, estos sujetos tienen aumentado su
riesgo cardiovascular. La obesidad y el sedentarismo son factores que acentúan la
insulina-resistencia.
La diabetes tipo II es una enfermedad progresiva en que a medida que
transcurren los años su control metabólico va empeorando producto de la
resistencia a la insulina y a mayor deterioro de su secreción.
Los pacientes con diabetes mellitus tipo II presentan problemas para la
cicatrización de sus heridas y tarda más de lo normal en hacerlo, lo que puede
desencadenar infecciones, hemorragias entre otros factores. Al momento de
realizarle un procedimiento quirúrgico puede presentar complicaciones por más
simple que sea el caso. La utilización del plasma rico en plaquetas puede evitar
que el paciente presente estas complicaciones y el paciente se encuentre en un
nivel de cicatrización como una persona sana.

3
El estudio propuesto se enmarcara dentro de la investigación de campo
descriptivo, que tendrá como propósito promover y fomentar el uso del plasma
rico en plaquetas, lo que a su vez resolverá problemas con relación de directa
aplicación en el campo de trabajo.

4
CAPÍTULO I
EL PROBLEMA
Planteamiento y Formulación del Problema
El plasma rico en plaquetas es un concentrado de plaquetas, obtenido por
centrifugado de la sangre del propio paciente, que contiene proteínas,
especialmente factores de crecimiento, responsables de la coagulación,
cicatrización y regeneración tisular. Según Beca y Cols (2007) los factores de
crecimiento son pequeños fragmentos proteicos biológicamente activos que
pertenecen al grupo de las citoquinas. Aunque los factores de crecimiento son
producidos y segregados por todas las células del organismo como respuesta a un
estímulo específico, donde se encuentran en mayor proporción es en las plaquetas,
en los macrófagos y entre las proteínas plasmáticas.
Las membranas celulares de las plaquetas son activadas durante la
agregación plaquetaria o al contacto de las mismas con el tejido conectivo
liberando gránulos alfa, los cuales, por la extrusión activa a través de la membrana
celular, liberan a su vez dichos factores de crecimiento. Cuando estas citoquinas
se unen a los receptores de la membrana celular, la célula se activa o inhibe en sus
funciones.
En el caso de la diabetes mellitus tipo II o diabetes senil, conocida
anteriormente como diabetes no-insulinodependiente, es una enfermedad
metabólica caracterizada por altos niveles de glucosa en la sangre, debido a una
resistencia celular a las acciones de la insulina, combinada con una deficiente
secreción de insulina por el páncreas. Un paciente puede tener más resistencia a la
insulina, mientras que otro puede tener un mayor defecto en la secreción de la
hormona y los cuadros clínicos pueden ser severos o bien leves.

5
La diabetes tipo II es la forma más común dentro de las diabetes mellitus y
la diferencia con la diabetes mellitus tipo I, es que ésta se caracteriza por una
destrucción autoinmune de las células secretoras de insulina obligando a los
pacientes a depender de la administración exógena de insulina para su
sobrevivencia, aunque cerca del 30% ó más de los pacientes con diabetes tipo II se
ven beneficiados con la terapia de insulina para controlar el nivel de glucosa en
sangre.
La deficiente disponibilidad de las funciones de la insulina conlleva a un
deficiente metabolismo celular, resultando en un aumento en los ácidos grasos, en
los niveles circulantes de triglicéridos y un descenso en la concentración de la
lipoproteína de alta densidad (HDL). La hiperglicemia de larga data causa daños
en los nervios, ojos, riñones, corazón y vasos sanguíneos. La cetoacidosis puede
ocurrir en estos pacientes como resultado de estrés, como una infección, la
administración de ciertos medicamentos como los corticosteroides, deshidratación
o deficiente control de la enfermedad. La resistencia a la insulina es un importante
contribuyente a la progresión de la enfermedad y las complicaciones de la
diabetes.
Es necesario destacar que el tratamiento de primera elección son los
enfoques no farmacológicos incluyendo la modificación de la dieta, control de
peso y ejercicio regular. Una dieta combinada con ejercicio con el objeto de
perder peso logra mejorar significativamente la sensibilidad celular a la insulina
incluso antes de llegar al peso ideal. Se ha demostrado que el hacer ejercicio y
perder peso en pacientes diabéticos y prediabéticos reduce su mortalidad y mejora
su condición de vida. Los abordajes farmacológicos deben individualizarse,
basándose en las características del paciente, el nivel de control de la glucosa y las
consideraciones de costos.
El organismo tiene una serie de recursos propios que le permiten mantener
en equilibrio algunas de sus funciones opuestas. Es lo que sucede con la

6
coagulación de la sangre. Proceso que lleva a la solidificación de un elemento
habitualmente líquido como es el fluido sanguíneo, es imprescindible para evitar
el derrame o extravasación de este líquido vital, lo cual puede producirse
frecuentemente frente a pequeños traumatismos o en forma mensual, como en el
caso de la mujer durante su período menstrual. Por supuesto, éste es un
mecanismo importantísimo cuando alguien debe ser sometido a una cirugía, acto
médico que implica abrir, inevitablemente vasos sanguíneos (aunque más no sea
los que se encuentran bajo la piel).
La cicatrización es el mecanismo mediante el cual se reparan los tejidos
lesionados. En algunas áreas el cierre es más lento que en otras según el grosor
de la piel. En los pies por ejemplo, es más lenta la reparación en general por la
limitación en la circulación, en relación a otras partes del cuerpo, que están mejor
irrigadas de sangre. La diabetes provoca que la cicatrización de las heridas sea
más lenta y difícil de lo normal. Los pacientes diabéticos no solamente presentan
una cicatrización alterada en heridas agudas y un cierre de los tejidos más lento,
sino que además son más sensibles a padecer heridas crónicas, como lesiones
ulcerosas en los miembros inferiores, lo cual es causa de innecesarias
amputaciones debido a infecciones.
Esta circunstancia es provocada por una reacción inflamatoria temprana
inhibida o deteriorada y por la disminución de la capacidad de liberación de
factores de crecimiento y de las citocinas, que son sustancias de comunicación
intercelulares con diversas funciones benéficas. Al estar interrumpida la
migración de células de reparación, se entorpece la reparación celular con el
agravante de la disminución de la calidad del estado de granulación (cicatrización
desde el fondo hacia afuera).
Además está presente la microangiopatía diabética (obstrucción de los
vasos sanguíneos parcial o totalmente) en las extremidades inferiores, con lo que
se reduce la capacidad de transporte y reparación de los tejidos a través de la

7
sangre. Posteriormente, el fenómeno de epitelización (cierre de la piel de la
periferia hacia el centro) se encuentra bloqueado por la falta de factores de
crecimiento, entre ellos están el factor de crecimiento de los queratinocitos, el
factor derivado de plaquetas, y el factor de crecimiento tipo insulina o
somatomedina C, que intervienen directamente en el proceso de epitelización.
Todo este conjunto de factores favorece que el cierre de las lesiones sea
en forma más lenta de lo deseable, que haya mayor susceptibilidad para
desarrollar infecciones, las cuales son 5 veces más frecuentes que en pacientes
sanos, ocasionado a su vez por la falta de respuesta de los neutrófilos las células
de defensa altamente especializadas de los glóbulos blancos. Cualquier
procedimiento quirúrgico odontológico a realizarse a pacientes con diabetes
mellitus tipo II por más simple que sea tendrá problemas para realizar el proceso
de coagulación lo que a su vez lleva a una cicatrización más tardía.
Según los Dr. M.Donado y J. M. Aguirre aparece en la nueva clasificación
de Quistes maxilares, aprobada por la O. M. S. en el año 1992. Los tumores
odontogénico es un conjunto de interacciones que se establecen entre el epitelio y
el ectomesénquima odontogénico durante la formación dental normal y que dará
lugar a la diferenciación y el desarrollo morfológico correcto del germen dental.
Estos forman un amplio y heterogéneo grupo tumoral que incluye desde lesiones
benignas hasta auténticos carcinomas; estos tumores constituyen menos del 4%
de las neoplasias del área bucal y maxilofacial y dentro de este porcentaje, no
más del 6% se consideran malignos.
Se debe estudiar el uso de plasma rico en plaquetas podrá ayudar a este
tipo de pacientes a mejorar el proceso de la coagulación, cicatrización y
regeneración tisular en todo tipo de procedimientos quirúrgicos odontológico de
quiste odontogénico.

8
En tal sentido, se plantean las siguientes interrogantes: ¿Cómo actúa el
plasma rico en plaquetas en la cicatrización de pacientes con diabetes mellitus tipo
II? ¿Ayuda el plasma rico en plaquetas a los pacientes con diabetes mellitus tipo
II? ¿Cuál es la evolución que tendrá el paciente con la aplicación del plasma rico
en plaquetas en la extirpación de un quiste odontogénico?.

9
Objetivos de la investigación
General
Analizar la evolución clínica de paciente diabético tipo II post extirpación
de quiste odontogénico tratado con plasma rico en plaquetas.
Específicos
1. Describir la condición inicial del paciente.
2. Aplicar el tratamiento quirúrgico.
3. Establecer la evolución clínica del paciente diabético post extirpación de
quiste odontogénico tratado con plasma rico en plaquetas.
Justificación de la investigación
El objetivo principal de la presente investigación, es dar a conocer el
procedimiento quirúrgico de la extirpación de un quiste odontogénico y la
aplicación del plasma rico en plaquetas para obtener una regeneración tisular,
coagulación, cicatrización óptima y lograr una rehabilitación eficaz. La
investigación tiene por objeto demostrar la aplicacion del plasma rico en
plaquetas en procedimiento quirúrgico odontológico y como ayudaría a los
pacientes con diabetes mellitus tipo II. El plasma rico en plaquetas, es una técnica
novedosa y los pacientes con diabetes mellitus tipo II son excelentes candidatos,
porque se conoce su cicatrización anormal por la falta de irrigación sanguínea.
A su vez la morfología del tejido ósea de los maxilares, puede verse
alterada por múltiples causas, como: mal formaciones y deformidades congénitas,
infecciones, traumatismos, quistes, tumores benignos y malignos, enfermedades
degenerativas, oclusión traumática sobre una zona edéntulo debido a los dientes
naturales remanentes en la arcada antagonistas, hábitos para funcionales y causas
iatrogénicas.

10
Por lo cual, esta técnica novedosa garantiza la resolución de todos estos
problemas de una manera sorprendente, acotando la necesidad de que todos los
odontólogos cualquiera que fuera su área, debería tener el conocimiento necesario
para su aplicación, debido a que hoy día se habla de odontología conservadora
funcional y estética.
Como aporte teórico, induce a conocer detalladamente la capacidad que
tiene el hueso de regenerarse por primera o segunda intención, así como los
diferentes tipos de hueso que se utilizan en la regeneración, basándonos en las
investigaciones ya establecidas y en las diferentes teorías. Así mismo, teniendo
en cuenta lo antes mencionado se puede adentrarnos en la práctica quirúrgica
teniendo pleno conocimiento del área donde se va a tratar, para obtener resultados
favorables tanto para nosotros como para el paciente. En lo social, se destacan
nuevas técnicas y teorías de avances en la regeneración tisular con el uso de
plasma rico en plaquetas en pacientes diabéticos, ofreciendo un tratamiento de
excelente eficacia y del agrado al paciente y a la sociedad ya que podrán mejorar
su calidad de vida.

11
CAPÍTULO II
MARCO TEÓRICO
Esta sección se refiere a los estudios previos del plasma rico en plaquetas y
en lo que beneficia a los pacientes con diabetes mellitus tipo II; a lo largo de este
capítulo se plantearan los antecedentes y las bases teóricas que sirven de soporte a
dicha investigación. A partir de aquí se profundizara los aspectos más relevantes
del Plasma rico en plaquetas y de la problemática planteada en el capítulo
anterior.
Antecedentes de la investigación
Toda investigación requiere de una sustentación mínima a través del
estudio de trabajos previos, la cual ofrecen una visión en perspectiva de la
situación problemática así como los diferentes enfoques a los cuales han sido
sometidas las variables de estudio. Por otro lado, los antecedentes de la
investigación reflejan los avances y el estado actual del conocimiento en un área
determinada y sirven de modelo y ejemplo para futuras investigaciones.
En este mismo orden de ideas, González L.; (2006), realizó una
investigación titulada “Plasma rico en plaquetas”. Comenta que el plasma rico en
plaquetas es una suspensión concentrada de la sangre centrifugada que contiene
elevadas concentraciones de trombocitos. Durante los últimos años, este producto
ha aparecido de forma repetida en publicaciones científicas y en medios de
comunicación generales como un producto que por sus características induce la
curación y la regeneración de los tejidos. La premisa de su uso es que las elevadas
concentraciones de plaquetas en el PRP, liberan cantidades significativas de
factores de crecimiento. En la actualidad es un producto muy usado por todo los
beneficios que aporta a muchas áreas de la salud en general.

12
Según Fernández.; (2005). Revista Odontológica Mexicana “Plasma rico
en factores de crecimiento en cirugía bucal”. El objetivo del trabajo fue utilizar
plasma autólogo rico en factores de crecimiento (PRGF) para mejorar la respuesta
quirúrgica, estimulando los mecanismos de reparación, mediante la técnica de
regeneración ósea y tisular. Este es un sistema para la obtención de proteínas, a
partir de la propia sangre del paciente momentos antes de su utilización. Se
presenta un caso de odontoma compuesto compositum de 3 x 4 cm de diámetro
mayor en el proceso alveolar anterior del maxilar y la retención del órgano
dentario central superior izquierdo, los cuales fueron enucleados. En el sitio del
defecto quirúrgico, se colocó plasma rico en factores de crecimiento (PRGF), con
material de injerto de hidroxiapatita reabsorbible, observando un mejor manejo
del mismo, así como menor tiempo en la cicatrización de la herida.
Según la metodología utilizada, se puede concluir que tomando en cuenta
las respuestas en este caso clínico, se logra un mejor manejo y un tiempo mínimo
tiempo de cicatrización en este proceso quirúrgico utilizando el Plasma Rico en
Plaquetas.
Según González y Ortiz; (2004), llevaron a cabo una investigación titulada
“Plasma Rico en Plaquetas: Una alternativa para acelerar el proceso de
cicatrización ósea”. Resaltan la capacidad regenerativa del plasma rico en
plaquetas como un producto autógeno que ha mostrado un éxito clínico por sus
características de modulación y aceleración de los procesos cicatrízales a través de
los factores de crecimiento contenidos en las plaquetas. Ya que el plasma rico en
plaquetas es una solución autógena, no hay posibilidades de que sea rechazado por
el organismo del paciente y según los estudios realizados, han obtenido éxito
clínico en la aceleración de los procesos cicatrízales.

13
BASES TEORICAS
La investigación está sustentada por diversos enfoques que guían y le dan
basamento al desarrollo del estudio, ya que la finalidad del marco teórico es
colocar la investigación dentro de un conjunto de conocimientos establecidos, de
manera que permita orientar la búsqueda y ofrecer una conceptualización acorde a
los términos que se utilizan, los cuales se presentan a continuación.
Hemorragia y hemostasia
Gay y Berini (2004) comentan que Hemorragia es toda pérdida sanguínea
o salida de sangre del torrente o sistema vascular, ya sea de forma espontánea o
provocada por una herida cutánea o mucosa (hemorragia externa) o en una
cavidad del organismo (hemorragia interna), y que es anormal por su intensidad
y/o su duración.
La hemorragia puede provenir de los tejidos duros o de los tejidos blandos;
en ocasiones, generalmente durante una intervención quirúrgica, puede
identificarse perfectamente el vaso sangrante. Siempre hay que intentar precisar si
es el origen es arterial, venoso o capilar.
Una hemorragia bucal o maxilofacial obedece siempre a una causa;
normalmente es consecuencia de un acto quirúrgico o de un traumatismo, y puede
aparecer en un sujeto sano, en un individuo con un trastorno de la hemostasia,
conocido o no, o sobre un terreno patológico; en este último caso cualquier
agresión local podrá ocasionar problemas graves al estar así potenciada. La
hemorragia es una de las complicaciones más importantes y frecuentes en la
praxis diaria del odontólogo debido, en la mayoría de los casos, a problemas
mecánicos durante la extracción dentaria como pueden ser: desgarros gingivales,
fracturas alveolares, lesiones de la mucosa bucal, etc. No obstante, existen otros
casos en que la hemorragia es consecuencia de una alteración de la hemostasia.

14
Es este último grupo particularmente interesante para esta investigación,
porque algunas de estas afecciones cursan de manera asintomática y se ponen de
manifiesto tras manipulaciones quirúrgicas. Es pues primordial conocer y tener
presente la existencia de estas enfermedades, y valorar los resultados de una
analítica preoperatoria. Las funciones hemostáticas proceden de la conjunción de
fenómenos que hacen posible la obliteración espontánea de las lesiones o brechas
vasculares, evitando la pérdida de sangre. Para hacer compatible la eficacia y la
inocuidad, el proceso hemostático debe ser localizado, rápido y no extensivo. La
hemostasia consta de tres fases que se siguen en el tiempo; una de ellas es la
coagulación (posiblemente la más importante) muchas veces confundida de forma
errónea con todo el proceso de la hemostasia.
En la población general
Según Gay y Berini (2004) La mayoría de alteraciones de la hemostasia es
iatrogénica, y las más frecuentes (pero difíciles de cuantificar) son las motivadas
por el tratamiento con:
1. Anticoagulantes orales (post-infarto de miocardio o post-accidente
vascular cerebral, tratamiento o prevención de enfermedades o
condiciones embolígenas como tromboflebitis, valvulopatías,
cardiopatías congénitas, válvulas artificiales). Se estima que en el
estado español hay 1,2 individuos de cada 100 tratados con
acenocumarol (Sintrom®), con un incremento anual del 10%.
2. Antiagregantes plaquetarios tipo aspirina en situaciones de riesgo
embolígeno.
3. Fármacos (aspirina, AINES) que, tomados de forma crónica,
alteran secundariamente la hemostasia, como por ejemplo en las
enfermedades reumáticas.

15
La presentación de trastornos no iatrogénicos es menos frecuente pero más
fácil de cuantificar:
a) Enfermedad de von Willebrand: la más frecuente; 1 persona de
cada 800-1.000 en Estados Unidos de Norteamérica, la padece; se
hereda de forma autosómica dominante (tipos I y II) o recesiva
(tipo III). Las formas leves representan un 75% mientras que las
graves sólo tendrían una prevalencia de 1 caso por millón de
habitantes.
b) Hemofilia verdadera (hemofilia A): la más frecuente de las
coagulopatías hereditarias (80%). Afecta a 1 de cada 20.000
individuos (1 de cada 10.000 varones); la hemofilia B (enfermedad
de Christmas) es mucho más rara: 1 por cada 100.000 habitantes.
Sin embargo, un trastorno de la hemostasia puede acompañar a muchos
otros procesos de los que destacaríamos:
• Hepatopatías crónicas
• Leucemias
• Inmunodeficiencias
•Tratamientos con quimioterapia; hoy en día no se aplican exclusivamente
a pacientes con patología tumoral sino también a otros con expectativa de vida a
más largo plazo como enfermedades autoinmunes o los que han recibido un
trasplante. El número de algunos tipos de trasplantes de órganos efectuados en
España durante el año 1998 son muy importantes:
- de corazón: 349
- de hígado: 899
- de riñón: 1.995
Fases de la hemostasia
Gay y Berini (2004) Las fases de la hemostasia son:
- Hemostasia primaria (fase vascular y plaquetaria). Se inicia la acción en
la zona de sangrado, con la constricción de las paredes del vaso afectado y la
agregación de plaquetas que intentan formar un tapón para cohibir la brecha.

16
- Coagulación. Es el proceso de ampliación de las reacciones enzimáticas
secuenciales que producirán la formación de trombina, la proteasa que
transformará el fibrinógeno plasmático en fibrina insoluble (que será el armazón
del coágulo hemostático).
- Fibrinólisis. Se trata de una acción limitadora de todo el proceso, que
corre a cargo de los inhibidores plasmáticos que actúan neutralizando la trombina.
La puesta al descubierto del sub-endotelio, es decir del colágeno,
microfibrillas y membrana basal del vaso lesionado, desencadena
simultáneamente las fases plaquetaria y plasmática de la hemostasia. Estas dos
fases son interdependientes, ya que la trombina refuerza la agregación plaquetaria
transformándola de reversible en irreversible; por su parte, la adhesión y
agregación plaquetaria dejan disponibles los fosfolípidos plaquetarios (F3P)
necesarios para la acción en la superficie de las plaquetas de los factores
antihemofílicos A (factor VIII) y B (factor IX).
El coágulo fibroso de la fase plasmática se une rápidamente al trombo
blanco para formar así el coágulo fibrino-plaquetario. Todo posible desequilibrio
en esta cascada o cadena de reacciones puede alterar el buen funcionamiento de la
hemostasia, mantener la hemorragia o bien favorecer la trombosis.
Alteraciones de la hemostasia primaria
a) Del endotelio vascular
En general tienen escaso interés práctico para nosotros, y el escorbuto
(déficit de vitamina C) es su representante más característico; quizás posean una
mayor relevancia -aunque relativa si la comparamos con las demás alteraciones
que describiremos a continuación- la enfermedad de Rendu-Osler o las secuelas
que aparecen tras la acción prolongada de la corticoterapia.

17
b) De las plaquetas
- De la función plaquetaria
Dejando aparte dos procesos con una incidencia importante como son la
enfermedad de von Willebrand y la uremia propia de la insuficiencia renal, las
alteraciones de la función plaquetaria más frecuentes son las motivadas por
fármacos. Se ha demostrado una alteración de la agregación plaquetaria inducida
por fármacos tales como aspirina, antiagregantes plaquetarios, AINEs,
betalactámidos incluyendo cefalosporinas, etc. Se trata de una etiología
deliberadamente iatrogénica y en franco aumento ya que forman parte del
tratamiento general de diversas enfermedades como coronariopatías,
enfermedades trombóticas obliterativas, accidentes vasculares cerebrales de causa
tromboembólica, ciertas formas de hipertensión, etc.
Trastornos de la hemostasia primaria
1. Alteraciones de la fase vascular; Síndrome de Ehlers-Danlos, enfermedad
de Rendu-Osler, corticoterapia a largo plazo, púrpura de Schönlein- Henoch.
2. Alteraciones cuantitativas de las plaquetas: Trombocitopenia.
Trombocitosis.
3. Alteraciones cualitativas de las plaquetas:
a. Tromboastenia de Glanzman.
b. Trombopatía:
- Congénita: Síndrome de Bernard-Soulier, enfermedad de almacenamiento
(pool) de plaquetas.
- Adquirida: Uremia, inducida por fármacos.
4. Alteraciones cualitativas de las plaquetas y de la coagulación:
- Enfermedad de von Willebrand.
Trastornos de la coagulación
1. Alteraciones en la fase I (formación de tromboplastina):
-Déficit de factor VIII: Hemofilia A, y Enfermedad de von Willebrand.
-Déficit de factor IX: Hemofilia B o Enfermedad de Christmas.

18
-Déficit de factor XI: Hemofilia C
-Déficit de factor XII (factor de Hageman)
2. Alteraciones en la fase II (conversión de protrombina en trombina):
-Déficit de protrombina:
a. Congénito.
b. Adquirido (Hepatopatías, malabsorción intestinal, déficits de vitaminaK).
c. Inducida por fármacos (Tratamiento con cumarínicos, o con heparina).
-Déficits de otros factores (V,VII, X) de la coagulación.
3. Defectos en la fase III (conversión del fibrinógeno en fibrina):
-Déficit de fibrinógeno, fibrinógenos anormales.
-Déficit del factor XIII.
CUADRO Nº2. Factores de coagulación
Fuente: Herrerías, J. (1996).

19
Quistes odontogénicos
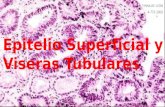
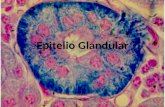
Los quistes odontogénicos derivan del epitelio producido para el desarrollo
de las piezas dentarias, razón por la cual sólo se pueden desarrollar en los
maxilares. Kramer (1992); lo define como una cavidad patológica con un
contenido líquido, semilíquido o gaseoso, no originado por el acúmulo de pus, y
que suele estar aunque no siempre, revestida de epitelio.
El epitelio puede corresponder a tres estructuras:
1. Restos de la Lámina Dental o Restos de Serres, que son islotes epiteliales de
origen ectodérmico que dan origen a los esbozos dentarios.
2. Epitelio Reducido del Órgano del Esmalte, que es aquel que rodea la corona de
un diente después de completarse la formación del esmalte.
3. Restos Epiteliales de Malassez, que corresponden a restos de la Vaina
Radicular de Hertwing que permanecen en el ligamento periodontal que rodea las
raíces
Los quistes no odontogénicos se forman a partir de restos epiteliales que
permanecen después del desarrollo de los maxilares.
La clasificación de la OMS publicada (1971), considera sólo quistes
verdaderos, dejando de lado una corta lista de entidades adicionales, que carecen
de revestimiento epitelial pero que por su imagen radiográfica y comportamiento
pueden ser considerados «Pseudoquistes», además de algunas lesiones adicionales
que incorpora en el segundo grupo. También deja fuera a dos entidades que
debido a su imagen radiográfica semejante podemos denominar «Falsos Quistes».
Por otro lado existe un reducido número de quistes mencionados en la
clasificación de la OMS y que en la actualidad se ha demostrado que no existen
como entidades aparte.
En el año (1972) la organización mundial de la salud (OMS propone una
nueva clasificación a través del centro internacional de referencia para la

20
definición y clasificación histológicas no solo de los quistes epiteliales sino
también de los quistes o neoplasias y otros tumores relacionados con el aparato
odontogénico y de las neoplasias y otros tumores relacionados con el hueso.
Clasificación
Desde la primera clasificación fue descrita por Robinson y Col en (1945)
citado en cirugía y cirujanos (2005), han sucedido múltiples clasificaciones. Mas
tarde surge una clasificación descrita en 1992, suscrita por Kramer, Pindborg y
Shear, Ceccotti y Sforza (2007), es la siguiente:
Clasificación de los quistes maxilares:
I. Epiteliales
II. No epiteliales o seudoquistes
Epiteliales:
De desarrollo:
• Odontogénicos.
• Quiste dentigero.
• Quiste de erupción
• Queratoquiste
• .Quiste gingival de la infancia
• Quiste gingival del adulto
• Quiste periodontal lateral
• Quiste odontogénico glandular.

21
No odontogénicos o fisurarios.
• Quiste del conducto naso palatino
• Quiste nasolabial (nasoalveolar).
• Quiste glóbulomaxilar.
• Quiste mandibular medio.
• Quiste palatino medio.
Inflamatorios.
• Quiste radicular.
• Quiste residual.
• Quiste paradental.
Quistes no epiteliales o seudoquistes.
• Quiste óseo aneurismático.
• Quiste óseo solitario.
• Defecto óseo estático.
Características histológicas
Al examen histopatológico las lesiones quísticas se muestran compuestas
por una membrana interna de epitelio generalmente plano y estratificado, y
delineado muchas veces por una pared de tejido conectivo fibroso.
El grosor del revestimiento epitelial es muy variable, y se puede
determinar la presencia de orto y para queratina. Las capas basales también
pueden mostrar características propias del quiste. Células fantasmas, células
claras, células plasmáticas, infiltrado inflamatorio, cristales de colesterina, son
otros factores a determinar histopatológicamente.

22
Características radiológicas
Los quistes son lesiones cavitarias, y cuando se producen en el interior de
los maxilares deben comportarse en las imágenes como todas las lesiones que
causan perdida de la densiad osea focalizada, de modo que en las imágenes
radiográficas convencionales ya sean de tipo intraoral, (periapical, oclusal) o
extraoral (panorámica) producen imágenes redondeadas, radiolucidas, definidas y
que dependiendo de su velocidad de crecimiento podrían ofrecer un halo
radiopaco periférico. Generalmente son cavidades uniloculares, pero también
pueden verse como cavidades múltiples (multiloculares) según el comportamiento
físico del quiste que se trate. Hay otros métodos radiológicos como tomografías
computarizadas, la resonancia nuclear magnética.
Tratamiento
Actualmente los tratamientos de quistes incluyen 3 métodos básicos:
1. La enucleación; en esta la intención es retirar completamente la pared quística
de su cavidad ósea, incluida las estructura que contenga.
2. La descompresión; se realiza la colocación a través de la pared ósea que
contiene la cavidad quística de un aditamento que permita la salida permanente
del liquido y así la reducción de la presión hidrostática reduce la expansión ósea, y
favorece la neoformacion ósea hasta poder retirar un gran quiste ya reducido, en
un procedimiento de tipo enucleación.
3. La marsupializacion; al igual que en la descompresión, se aprovecha de la
descompresión del quiste pero a través de una gran ventana que permita ese
proceso descrito anteriormente, para luego de varias semanas o meses realizar el
proceso de enucleación, aun cuando en algunos casos no sea necesario.
Diabetes mellitus
Arteaga y Cols (1997) La diabetes mellitus es un grupo de enfermedades
metabólicas caracterizadas por hiperglicemia, consecuencia de defectos en la
secreción y/o en la acción de la insulina. La hiperglicemia crónica se asocia en el

23
largo plazo de daño, disfunción e insuficiencia de diferentes órganos
especialmente de los ojos, riñones, nervios, corazón y vasos sanguíneos.
Clasificación
En 1997 la Asociación Americana de Diabetes (ADA), propuso una
clasificación que está vigente. Se incluyen 4 categorías de pacientes y un 5º grupo
de individuos que tienen glicemias anormales con alto riesgo de desarrollar
diabetes (también tienen mayor riesgo cardiovascular):
1. Diabetes Mellitus tipo I
2. Diabetes Mellitus tipo II
3. Otros tipos específicos de Diabetes
4. Diabetes Gestacional
5. Intolerancia a la glucosa y glicemia de ayunas alterada
Diabetes mellitus tipo I
Caracterizada por una destrucción de las células beta pancreáticas,
deficiencia absoluta de insulina, tendencia a la cetoacídosis y necesidad de
tratamiento con insulina para vivir (insulinodependientes).
Se distinguen dos sub-grupos:
a) Diabetes autoinmune: con marcadores positivos en un 85-95% de los
casos, anticuerpos anti-islotes (ICAs), antiGADs (decarboxilasa del ac.
glutámico) y anti tirosina fosfatasas IA2 e IA2 ß. Esta forma también se
asocia a genes HLA.
b) Diabetes idiopática: Con igual comportamiento metabólico, pero sin
asociación con marcadores de autoinmunidad ni de HLA.
Diabetes mellitus tipo II
Caracterizada por insulino-resistencia y deficiencia (no absoluta) de
insulina. Es un grupo heterogéneo de pacientes, la mayoría obesos y/o con

24
distribución de grasa predominantemente abdominal, con fuerte predisposición
genética no bien definida (multigénica). Con niveles de insulina plasmática
normal o elevada, sin tendencia a la acidosis, responden a dieta e hipoglicemiantes
orales, aunque muchos con el tiempo requieren de insulina para su control, pero
ella no es indispensable para preservar la vida (insulino-requirentes).
Otros tipos específicos de diabetes:
Incluyen pacientes con defectos genéticos en la función de la célula beta
como las formas llamadas MODY (maturity onset diabetes of the young); otros
con defectos genéticos de la acción de la insulina; otros con patologías
pancreáticas (pancreatectomía, pancreatitis aguda, pancreatitis crónica, neoplasia
del páncreas, hemocromatosis); endocrinopatías (Cushing, acromegalia,
glucagonoma, feocromocitoma).
También algunos fármacos o tóxicos pueden producir diabetes secundaria
(corticoides, ácido nicotínico, Lasparagina, interferón alfa, pentamidina); agentes
infecciosos (rubeola congénita, coxsachie B, citomegalovirus, parotiditis) y por
último, algunas otras enfermedades como los Síndromes de Down, Kleinefelter,
Turner, enfermedad de Stiff-man y Lipoatrofias. En estos casos se habla de
diabetes secundaria, mientras los tipo I y II son primarias.
Diabetes gestacional
Se caracteriza por hiperglicemia, que aparece en el curso del embarazo. Se
asocia a mayor riesgo en el embarazo y parto y de presentar diabetes clínica (60%
después de 15 años). La diabetes gestacional puede desaparecer al término del
embarazo o persistir como intolerancia a la glucosa o diabetes clínica.
Intolerancia a la glucosa y glicemia de ayuna alterada:
La intolerancia a la glucosa se caracteriza por una respuesta anormal a una
sobrecarga de glucosa suministrada por vía oral. Este estado se asocia a mayor

25
prevalencia de patología cardiovascular y a riesgo de desarrollar diabetes clínica
(5-15% por año).
Glicemia de ayuno alterada, se caracteriza por el hallazgo de una glicemia
de ayuno entre 100 y 125 mg/dl. Su identificación sugiere el realizar una prueba
de sobrecarga de glucosa oral, para la clasificación definitiva.
Diagnóstico
Para el diagnóstico definitivo de diabetes mellitus y otras categorías de la
regulación de la glucosa, se usa la determinación de glucosa en plasma o suero.
En ayunas de 10 a 12 horas, las glicemias normales son < 100 mg/dL.
En un test de sobrecarga oral a la glucosa (75 g), las glicemias normales
son: Basal < 100, a los 30, 60 y 90 minutos < 200 y los 120 minutos post
sobrecarga < 140 mg/dL.
Diabetes mellitus: El paciente debe cumplir con alguno de estos 3 criterios
lo que debe ser confirmado en otra oportunidad para asegurar el diagnóstico.
1. Glicemia (en cualquier momento) ≥ 200 mg/dL, asociada a síntomas clásicos
(poliuria, polidipsia, baja de peso)
2. Dos o más glicemias ≥ 126 mg/ dL.
3.-Respuesta a la sobrecarga a la glucosa alterada con una glicemia a los 120
minutos post sobrecarga ≥ 200 mg/dL.
Intolerancia a la glucosa: Se diagnostica cuando el sujeto presenta una
glicemia de ayuno < 126 mg/dL y a los 120 minutos post sobrecarga oral de
glucosa entre 140 y 199 mg/dL.
Glicemia de ayuna alterada: Una persona tiene una glicemia de ayunas
alterada si tiene valores entre 100 y 125 mg/dL. Será conveniente estudiarla con
una sobrecarga oral a la glucosa.

26
Patogenia
El síndrome diabético, aunque tiene hechos comunes (la hiperglicemia y
sus consecuencias) es heterogéneo en su patogenia. Más aún, hay diferencias
dentro de sus categorías primarias del tipo 1 y 2 en cuanto a factores hereditarios y
ambientales que desencadenan el trastorno metabólico.
Etiopatogenia de la diabetes tipo I
Según Arteaga y Cols (1997) Se ha observado una mayor prevalencia de
esta forma clínica en sujetos que presentan ciertos antígenos del complejo mayor
de histocompatibilidad HLA (Human Leucocyte Antigen) que se encuentran en el
cromosoma 6 y que controlan la respuesta inmune. La asociación de la Diabetes
Mellitus tipo I con antígenos HLA DR3, DR 4, DQA Arg 50 y DBQ No Asp 57,
estaría reflejando una mayor suceptibilidad a desarrollar la enfermedad. Para que
ello ocurra se requiere de otros factores ambientales como virus, tóxicos u otros
inmunogénicos. Esto explica por qué sólo el 50% de los gemelos idénticos son
concordantes en la aparición de este tipo de diabetes.
Los individuos susceptibles, frente a condiciones ambientales, expresan en
las células beta del páncreas, antígeno del tipo II de histocompatibilidad
anormales, que son desconocidos por el sistema de inmunocompetencia del sujeto.
Ello inicia un proceso de autoinmunoagresión, de velocidad variable, que lleva en
meses o años a una reducción crítica de la masa de células beta y a la expresión de
la enfermedad.
En la actualidad, es posible detectar el proceso en su fase pre-clínica
(Prediabetes) a través de la detección de anticuerpos antiislotes (ICA) y antiGAD,
los cuales en concentraciones elevadas y persistentes, junto a un deterioro de la
respuesta de la fase rápida de secreción de insulina permiten predecir la aparición
de la enfermedad.

27
Si bien el fenómeno de la autoinmunoagresión es progresivo y termina con
la destrucción casi total de las células ß, la enfermedad puede expresarse antes que
ello ocurra, al asociarse a una situación de estrés que inhibe en forma transitoria la
capacidad secretora de insulina de las células residuales.
En la etapa clínica puede haber una recuperación parcial de la secreción
insulínica que dura algunos meses (“luna de miel”), para luego tener una
evolución irreversible con insulinopenia que se puede demostrar por bajos niveles
de peptido C (< 1 ng/mL). Los pacientes van entonces a depender de la
administración exógena de insulina para mantener la vida y no desarrollar una
cetoacidosis.
Etiopatogenia de la diabetes Tipo II
Su naturaleza genética ha sido sugerida por la altísima concordancia de
esta forma clínica en gemelos idénticos y por su trasmisión familiar. Si bien se ha
reconocido errores genéticos puntuales que explican la etiopatogenia de algunos
casos, en la gran mayoría se desconoce el defecto, siendo lo más probable que
existan alteraciones genéticas múltiples (poligénicas).
El primer evento en la secuencia que conduce a esta diabetes es una
resistencia insulínica que lleva a un incremento de la síntesis y secreción
insulínica, e hiperinsulinismo compensatorio, capaz de mantener la homeostasia
metabólica por años. Una vez que se quiebra el equilibrio entre resistencia
insulínica y secreción, se inicia la expresión bioquímica (intolerancia a la glucosa)
y posteriormente la diabetes clínica. Los individuos con intolerancia a la glucosa y
los diabéticos de corta evolución son hiperinsulinémicos y esta enfermedad es un
componente frecuente en el llamado Síndrome de Resistencia a la Insulina o
Síndrome Metabólico.
Otros componentes de este cuadro y relacionados con la insulina-
resistencia y/o hiperinsulinemia son hipertensión arterial, dislipidemias, obesidad

28
tóraco-abdominal (visceral), gota, aumento de factores protrombóticos, defectos
de la fibrinolisis y ateroesclerosis. Por ello, estos sujetos tienen aumentado su
riesgo cardiovascular. La obesidad y el sedentarismo son factores que acentúan la
insulina-resistencia. La obesidad predominantemente visceral, a través de una
mayor secreción de ácidos grasos libres y de adipocitoquinas (factor de necrosis
tumoral alfa, interleuquinas 1 y 6) y disminución de adiponectina, induce
resistencia insulínica. Si coexiste con una resistencia genética, produce una mayor
exigencia al páncreas y explica la mayor precocidad en la aparición de DM tipo II
que se observa incluso en niños.
Para que se inicie la enfermedad que tiene un carácter irreversible en la
mayoría de los casos, debe asociarse a la insulina-resistencia un defecto en las
células beta. Se han postulado varias hipótesis: agotamiento de la capacidad de
secreción de insulina en función del tiempo, coexistencia de un defecto genético
que interfiere con la síntesis y secreción de insulina, interferencia de la secreción
de insulina por efecto de fármacos e incluso por el incremento relativo de los
niveles de glucosa y ácidos grasos en la sangre (glucolipotoxicidad).
La diabetes tipo II es una enfermedad progresiva en que a medida que
transcurren los años su control metabólico va empeorando producto de la
resistencia a la insulina y a mayor deterioro de su secreción.
Prevalencia
La prevalencia (proporción de la población que padece de la enfermedad)
es variable en distintas comunidades, siendo muy alta en algunos grupos étnicos
como indígenas norte americanos y polinésicos (Ej: indígenas norteamericanos
Pima: 25% presentan DM tipo II).
En Chile, se estima que la prevalencia de Diabetes alcanza al 1.2% de la
población general (1970) y a 6.3% de la población mayor de 17 años (2003). Sin
embargo, hay diferencias notorias con la edad.

29
La prevalencia es baja en niños: 0,024% (fundamentalmente DM tipo I),
elevándose en forma notoria en mayores de 40 años, cuando se hace más
frecuente la DM tipo II. Si en los adultos mayores de 40 años la Diabetes tiene
una prevalencia del orden del 6%, la de intolerantes a la glucosa se estima en
15%.
El 90% de los diabéticos son tipo II, un 8% tipo I, y el resto son de
clasificación imprecisa o son secundarias a otras patologías. La gran mayoría de
los diabéticos son tipo II obesos.
Cicatrización de herida
Taylor, E. (1996). “La fuerza de tensión afecta la capacidad del tejido para
soportar una lesión pero no tiene relación con el tiempo necesario para cicatrizar
el tejido. En tanto que la piel y la fascia (capa de tejido conjuntivo firme que cubre
el músculo) son los tejidos más fuertes del cuerpo, recuperan lentamente su fuerza
de tensión durante el proceso de cicatrización.”(p.7)
El estómago y el intestino delgado por otro lado, están compuestos de
tejido mucho más débil pero cicatrizan rápidamente. Pueden encontrarse también
dentro del mismo órgano variantes en la fuerza del tejido. En el colon, por
ejemplo, la región sigmoidea es aproximadamente dos veces más fuerte que el
ciego - pero ambas cicatrizan a la misma velocidad. Los factores que afectan la
fuerza del tejido incluyen la estatura, edad, y peso del paciente, espesor del tejido,
presencia de edema, y la induración (grado de endurecimiento del tejido en
respuesta a la presión o lesión).
Células que intervienen el proceso de la cicatrización
• Hematíes o eritrocitos: aportan oxígeno a las células y eliminan el CO.
• Plaquetas o trombocitos: inician el proceso de la coagulación de la sangre.
Además producen importantes factores de crecimiento necesarios para la
cicatrización.

30
• Leucocitos: tienen como función fundamental la defensa inmunológica.
• Granulocitos y linfocitos: tienen especial importancia en el proceso de la
cicatrización. Son atraídos por sustancias liberadas en la multiplicación
bacteriana (quimiotaxis), Además, los linfocitos segregan otras sustancias
que atacan la superficie de las bacterias, preparándolas para ser digeridas
por los fagocitos.
• Monocitos o fagocitos: son leucocitos especializados que ingieren y
destruyen material muerto o extraño. Se transforman en macrofagos
(también realiza funciones de fagocitosis), además de producir enzimas v
factores de crecimiento. Estos sólo se encuentran en el tejido.
• Fibroblastos (sólo están en el tejido): son células responsables de la
síntesis de colágeno y de la contracción del tejido cicatricial
(miofibroblastos). (Domínguez, 2002, p.31)
Factores del paciente que afectan las decisiones quirúrgicas
El estado general de salud del paciente afecta muchas de las decisiones que
toma el cirujano antes y durante el procedimiento. Enseguida se presentan las
consideraciones importantes:
1. Edad del paciente
Con la edad, el tejido de la piel y el músculo pierden su tono y elasticidad.
El metabolismo también se hace más lento, y puede alterarse la circulación. Todos
estos factores prolongan el tiempo de cicatrización.
2. Peso del paciente
En pacientes obesos de cualquier edad, el exceso de grasa en el sitio de la
herida puede impedir un buen cierre. Además, la grasa no tiene aporte sanguíneo
abundante, por tanto, es el más vulnerable de todos los tejidos al trauma y a la
infección.

31
3. Estado nutricional del paciente
Las deficiencias en carbohidratos, proteínas, zinc y vitaminas A, B y C
pueden alterar el proceso de cicatrización. Es esencial mantener una nutrición
adecuada para favorecer la actividad celular y la síntesis de colágeno en la herida.
4. Deshidratación
Si el organismo del paciente ha sido depletado de líquidos, el desequilibrio
electrolítico resultante puede afectar la función cardíaca y renal, el metabolismo
celular, la oxigenación de la sangre, y la función hormonal. Estos efectos no
solamente tienen impacto sobre el estado general de salud del paciente y la
recuperación de la cirugía, sino también pueden modificar el proceso de
cicatrización.
5. Aporte sanguíneo inadecuado al sitio de la herida
La cicatrización es más rápida en la cara y el cuello porque reciben mayor
cantidad de sangre, y es más lenta en las extremidades. La presencia de cualquier
trastorno que comprometa el aporte sanguíneo a la herida, como la circulación
deficiente a los miembros en un paciente diabético hará más lento el proceso de
cicatrización.
6. Respuesta inmunológica del paciente
Debido a que la respuesta inmunológica protege de infecciones al paciente,
los que han recibido quimioterapia reciente o dosis elevadas de esteroides por
tiempo prolongado, pueden tener una respuesta inmunológica deficiente.
Algunos pacientes tienen alergia a materiales específicos de sutura o
aleaciones metálicas. Tienen una respuesta inmunológica aumentada en forma de
reacción alérgica. Esto puede interferir con el proceso de cicatrización. Por lo
tanto, el cirujano debe verificar siempre si el paciente tiene alergias.
7. Presencia de enfermedades crónicas
Un paciente cuyo organismo ha recibido ya el estrés de una enfermedad
crónica, especialmente trastornos endocrinológicos y diabetes, cicatriza más
lentamente y es más vulnerable a las complicaciones posquirúrgicas.

32
8. Presencia de neoplasias, lesiones debilitantes, o infección localizada
Todos estos trastornos preocupan, y el cirujano debe considerar su efecto
sobre los tejidos en el sitio de la herida, así como su posible impacto sobre la
recuperación del procedimiento global. En especial las neoplasias pueden alterar
la estructura celular del tejido e influir sobre la selección del cirujano en los
métodos y materiales de sutura.
El uso de corticoesteroides, inmunodepresores, hormonas, quimioterapia, y
radioterapia puede modificar la cicatrización de la herida. Inmunodeficiencias
pueden comprometer seriamente el resultado de un procedimiento quirúrgico. Los
pacientes infectados con el VIH, así como los que han recibido quimioterapia
reciente o dosis elevadas de esteroides por tiempo prolongado, pueden tener una
respuesta inmunológica deficiente.
Algunos pacientes tienen alergia a materiales específicos de sutura o
aleaciones metálicas. Tienen una respuesta inmunológica aumentada en forma de
reacción alérgica. Esto puede interferir con el proceso de cicatrización. Por lo
tanto, el cirujano debe verificar siempre si el paciente tiene alergias.
Principios quirúrgicos
Taylor,E (1988) El equipo quirúrgico en la sala de operaciones controla
muchos factores que afectan el proceso de cicatrización. Su prioridad principal es
mantener una técnica estéril y aséptica para prevenir la infección. En tanto que los
microrganismos que se encuentran en el paciente causan con frecuencia infección
postoperatoria, los microrganismos del personal médico también constituyen una
amenaza.
Independientemente de la fuente, la infección impide la cicatrización.
Además de las preocupaciones acerca de la técnica estéril, el cirujano debe tomar
en consideración los siguientes puntos cuando planea y realiza un procedimiento
quirúrgico:
Longitud y dirección de la incisión
Una incisión adecuadamente planeada es sólo lo suficientemente grande
para proporcionar espacio operatorio y exposición óptima.

33
Cuando decide acerca de la dirección de la incisión, el cirujano debe tener
en cuenta:
• La dirección en que las heridas cicatrizan naturalmente es de un
lado a otro, y no de un extremo a otro.
• La dirección de las fibras del tejido en el área que va a seccionarse
varía con el tipo de tejido.
• Se obtienen los mejores resultados cosméticos cuando las
incisiones son paralelas a la dirección de las fibras del tejido. Los
resultados pueden variar dependiendo de la capa del tejido
involucrado.
Técnica de la disección
Cuando se diseca un tejido, se debe hacer una incisión limpia
ininterrumpida a través de la piel con una presión uniforme sobre el bisturí. Debe
emplearse la disección aguda para cortar los tejidos restantes. El cirujano debe
preservar la integridad de todos los nervios, vasos y músculos subyacentes que sea
posible.
1. Manejo del tejido
Si se mantiene al mínimo el trauma, se favorece una cicatrización más
rápida. Durante el procedimiento operatorio, el cirujano debe manipular todos los
tejidos con gran suavidad - y lo menos posible. Deben colocarse con cuidado los
separadores para evitar presión excesiva, ya que la tensión puede causar
complicaciones severas: alteración del flujo de sangre y linfa, modificación del
estado fisiológico local de la herida, y propensión a la colonización microbiana.
2. Hemostasia
Se pueden utilizar diversos métodos mecánicos, térmicos y químicos para
detener el flujo de sangre y líquido en el sitio de la herida. La hemostasia permite
al cirujano trabajar con mayor precisión en un campo lo más limpio posible. Sin
un control adecuado, el sangrado de los vasos seccionados o puncionados, o el
sangrado difuso en superficies grandes denudadas puede interferir con la visión
del cirujano en las estructuras subyacentes.

34
La hemostasia completa antes de cerrar la herida evita la formación de
hematoma posoperatorio. Un hematoma o seroma en la incisión puede impedir la
aposición directa necesaria para la unión completa de los bordes de la herida. Más
aún, el acúmulo de sangre o suero es un medio de cultivo ideal para el crecimiento
bacteriano que puede causar infección. Sin embargo, cuando se pinza o se liga un
vaso o tejido, no se debe aplicar un control demasiado agresivo. La ligadura en
masa que involucra áreas grandes de tejido puede producir necrosis o muerte
tisular y prolongar el tiempo de cicatrización.
3. Manteniendo los tejidos húmedos
Durante los procedimientos prolongados, el cirujano puede irrigar
periódicamente la herida con solución salina fisiológica (normal) tibia, o cubrir las
superficies expuestas con gasas empapadas en solución salina, o cintas de
laparotomía para evitar que los tejidos se resequen. Eliminación del tejido
necrótico y del material extraño.
Para una buena cicatrización es muy importante la debridación adecuada
de todo el tejido desvitalizado y la eliminación de materiales extraños
especialmente en heridas traumáticas. La presencia de fragmentos sucios, metal,
vidrio, etc., aumenta la probabilidad de infección.
4. Selección del material de sutura
El cirujano debe valorar cada caso individualmente y escoger el material
de sutura que brinde la mayor oportunidad de cicatrización y minimice la
probabilidad de infección. El material de sutura adecuado permite al cirujano
aproximar el tejido con el menos trauma posible, y con la suficiente precisión para
eliminar espacios muertos. La preferencia personal del cirujano juega un papel
importante en la selección del material de sutura; pero la localización de la herida,
la dirección de las fibras del tejido y los factores del paciente influyen también en
su decisión.
5. Respuesta celular a los materiales de sutura
Siempre que se implantan materiales extraños como las suturas en el
tejido, éste reacciona. Dicha reacción varía de mínima a moderada, dependiendo

35
del tipo de material implantado. La reacción será más marcada si se complica con
infección, alergia o trauma.
Inicialmente, el tejido desvía el paso de la aguja del cirujano y la sutura.
Una vez que las suturas se han implantado, ocurre edema de la piel y del tejido
subcutáneo. Esto puede ocasionar molestia importante al paciente durante la
recuperación, así como una cicatriz secundaria a necrosis isquémica. El cirujano
debe tomar en cuenta todos estos factores al ejercer tensión en el material de
sutura.
6. Eliminación del espacio muerto en la herida
Esto es crítico para la cicatrización, El espacio muerto en una herida es el
resultado de la separación de los bordes que no se han aproximado estrechamente,
o del aire atrapado entre los planos del tejido.
Esto es especialmente cierto en la capa de grasa que tiende a carecer de
aporta sanguíneo. Puede acumularse suero o sangre, proporcionando un medio
ideal para el crecimiento de microorganismos que causan infección. El cirujano
debe insertar un drenaje o aplicar un apósito de presión para ayudar a eliminar
espacios muertos en la herida.
7. Cierre con suficiente tensión
En tanto que se debe aplicar suficiente tensión para aproximar los tejidos y
eliminar el espacio muerto, las suturas deben estar lo suficientemente flojas para
evitar molestias exageradas al paciente, isquemia, y necrosis del tejido durante la
cicatrización.
8. Tensión sobre la herida después de la cirugía
La actividad del paciente después de la cirugía puede ejercer una tensión
excesiva sobre la incisión que cicatriza. La fascia abdominal tendrá demasiada
tensión después de la cirugía si el paciente hace esfuerzos para toser, vomitar,
orinar o defecar. Los tendones y extremidades también pueden estar sujetos a
tensión excesiva durante la cicatrización. El cirujano debe estar seguro que la
herida se encuentra inmovilizada adecuadamente durante el tiempo suficiente
después de la cirugía para evitar alteraciones de la sutura.

36
9. Inmovilización de la herida
Es necesaria una inmovilización adecuada de la herida, pero no
necesariamente de toda el área anatómica, para la cicatrización eficaz y la mínima
formación de cicatriz.
Clasificación de las heridas
Según Taylor (1988) Las heridas operatorias son de cuatro clases, de
acuerdo con la estimación clínica de la contaminación microbiana y al riesgo de
infección subsecuente.
Heridas limpias: El 75% de todas las heridas (que generalmente son electivas)
pertenecen a esta clase. Estas incisiones electivas se realizan en condiciones
estériles y no tienen propensión a infectarse. La inflamación es un parte natural
del proceso de cicatrización.
Las heridas limpias se cierran por unión primaria y generalmente no se
deja drenaje. (La unión primaria es el método más deseable de cierre, e implica
los procedimientos quirúrgicos más simples y el riesgo menor de complicaciones
posoperatorias.).
No se viola la técnica aséptica durante el procedimiento. El cirujano no
llega a la cavidad orofaríngea o al tracto respiratorio, alimentario o genitourinario.
Heridas limpias-contaminadas: Las apendicetomías y las operaciones vaginales
pertenecen a esta clase, así como las heridas normalmente limpias que se
contaminan por la entrada en una víscera que ocasiona una mínima salida de su
contenido. Estas heridas operatorias tienen la flora habitual normal sin
contaminación inusual. El cirujano puede penetrar en cualquier parte de la cavidad
orofaríngea. Si penetra en el tracto respiratorio o alimentario, no ocurre salida
significativa. Cuando penetra en el tracto genitourinario o biliar, no hay
contaminación de orina o bilis infectada.

37
Heridas contaminadas: Estas incluyen: heridas traumáticas recientes como
laceraciones de tejidos blandos, fracturas abiertas, y heridas penetrantes;
procedimientos operatorios en los que hay salida abundante del tracto
gastrointestinal; procedimientos en el tracto biliar o genitourinario en presencia de
bilis o de orina infectada; y operaciones en las que se viola la técnica aséptica
(como en el masaje cardiáco abierto de urgencia). Los microorganismos se
multiplican tan rápido que en seis horas una herida contaminada puede estar
infectada.
Heridas sucias e infectadas: Estas heridas han estado muy contaminadas o
clínicamente infectadas antes de la operación. Incluyen vísceras perforadas,
abscesos, o heridas traumáticas antiguas en las que se ha retenido tejido
desvitalizado o material extraño. La infección presente en el momento de la
operación puede aumentar la velocidad de infección de cualquier herida un
promedio de cuatro veces.
Tipos de cicatrización
Davis,J (1987) La velocidad y el patrón de cicatrización se dividen en tres
clases, dependiendo del tipo de tejido involucrado y de las circunstancias del
cierre.
Cicatrización de primera intención
Todos los cirujanos que cierran una herida quisieran que cicatrizara por
unión primaria o primera intención, con mínimo edema y sin infección local o
secreción abundante.
Una incisión que cicatriza por primera intención, lo hace en un tiempo
mínimo, sin separación de los bordes de la herida, y con mínima formación de
cicatriz. Esto se lleva a cabo en tres fases distintas:
• Fase I - Respuesta inflamatoria (Día 1 a día 5)
Fluyen hacia la herida líquidos que contienen proteínas plasmáticas,
células sanguíneas, fibrina y anticuerpos. Se forma una costra en la superficie para

38
sellar la salida de líquidos y evitar invasión bacteriana. La inflamación resultante
de la migración de leucocitos al área ocurre en unas cuantas horas, causa edema
localizado, dolor, fiebre y enrojecimiento alrededor del sitio de la herida. Los
leucocitos se degradan para eliminar los restos celulares y fagocitar los
microrganismos y el material extraño. Los monocitos que llegan posteriormente
de la médula ósea más distante se convierten en macrófagos, fagocitan los
residuos restantes y producen enzimas proteolíticas.
Finalmente, las células basales de los bordes de la piel migran sobre la
incisión para cerrar la superficie de la herida. Simultáneamente, los fibroblastos
localizados en el tejido conjuntivo más profundo inician la reconstrucción del
tejido no epitelial. Durante la fase inflamatoria aguda, el tejido no recupera una
fuerza de tensión apreciable y depende únicamente del material de sutura para
mantenerse en aposición.
• Fase II - Migración/Proliferación (Día 5 a día 14)
En la primera o segunda semana después de la operación, los fibroblastos
(células germinales de tejido fibroso) migran hacia la herida. Con las enzimas de
la sangre y de las células del tejido circundante, los fibroblastos forman colágeno
y sustancia fundamental (fibrina, fibronectina). Estas sustancias adhieren los
fibroblastos al sustrato. Los fibroblastos contienen miofibroblastos con
características de músculo liso que contribuyen a la contracción de la herida. El
depósito de colágena empieza aproximadamente el quinto día y aumenta
rápidamente la fuerza de tensión de la herida.
Las proteínas plasmáticas favorecen las actividades celulares esenciales
para la síntesis de tejido fibroso durante esta fase de cicatrización. Además de la
síntesis de colágena, se remplazan otros componentes dañados del tejido
conjuntivo. Los linfáticos se recanalizan, los vasos sanguíneos forman yemas, se
forma tejido de granulación y se desarrollan numerosos capilares para nutrir los
fibroblastos. Muchos de éstos desaparecen durante la fase final de la cicatrización.

39
• Fase III - Maduración/Remodelación (Día 14 hasta la cicatrización
completa)
No hay distinción precisa entre la fase II y la fase III. La cicatrización
empieza rápidamente durante la fase II y luego disminuye progresivamente. La
fuerza de tensión continúa aumentando hasta un año después de la cirugía. La piel
sólo recupera de 70% a 90% de su fuerza de tensión original, mientras que el
intestino puede recuperar 100% de su fuerza original en sólo unas semanas. El
contenido de colágeno permanece constante, pero la fuerza de tensión aumenta
debido a la formación y entrecruzamiento de las fibras colágenas.
El depósito de tejido conjuntivo fibroso tiene como resultado la formación
de cicatriz. En la cicatrización normal ocurre contracción de la herida en un
periodo de semanas y meses. Al aumentar la densidad colágena disminuye la
formación de vasos sanguíneos nuevos y el tejido cicatricial se vuelve pálido.
Cicatrización por segunda intención
Cuando la herida no cicatriza por unión primaria, se lleva a cabo un
proceso de cicatrización más complicado y prolongado. La cicatrización por
segunda intención es causada por infección, trauma excesivo, pérdida o
aproximación imprecisa del tejido.
En este caso, la herida puede dejarse abierta para permitir que cicatrice
desde las capas profundas hacia la superficie exterior. Se forma tejido de
granulación que contiene miofibroblastos y cierra por contracción. El proceso de
cicatrización es lento y habitualmente se forma tejido de granulación y cicatriz.
Como resultado, puede ser necesario que el cirujano trate el excesivo tejido de
granulación que puede protruir por el margen de la herida y evitar Epitelización.
Cicatrización por tercera intención
También llamada cierre primario diferido, la cicatrización por tercera
intención ocurre cuando dos superficies de tejido de granulación son aproximadas.

40
Este es un método seguro de reparación de las heridas contaminadas, así como de
las heridas sucias e infectadas y traumatizadas, con pérdida extensa de tejido y
riesgo elevado de infección. Este método se ha utilizado extensamente en el
campo militar y ha probado que tiene éxito después de un trauma excesivo
relacionado con accidentes automovilísticos, incidentes con armas de fuego, o
heridas profundas y penetrantes con cuchillos.
El cirujano habitualmente trata estas lesiones mediante debridación de los
tejidos no viables y las deja abiertas. La herida abierta en cicatrización recupera
gradualmente la suficiente resistencia a la infección que le permite un cierre no
complicado. Generalmente esto se lleva a cabo cuatro a seis días después de la
lesión.
Este proceso se caracteriza por el desarrollo de yemas capilares y tejido de
granulación. Cuando se lleva a cabo el cierre, los bordes de la piel y el tejido
subyacente deben aproximarse y asegurarse con precisión.
Complicaciones de la cicatrización
Siempre que se rompe la integridad del tejido debido a accidente o
disección, el paciente es vulnerable a la infección y sus complicaciones. Aun
cuando el equipo quirúrgico siga escrupulosamente el procedimiento adecuado
pueden ocurrir complicaciones en algunos pacientes, que retrasan la recuperación.
Los dos problemas mayores que el cirujano puede encontrar son infección y
separación de la herida.
Infección: Ésta continúa siendo una de las complicaciones más severa que afecta
a los pacientes quirúrgicos. Una infección proviene de la introducción de
microrganismos virulentos en una herida susceptible. Si no se trata, puede dar
lugar a una enfermedad prolongada, gangrena o inclusive la muerte. Las
infecciones posoperatorias pueden clasificarse de acuerdo con la fuente de
infección y los cambios anatómicos y fisiopatológicos que ocurren.

41
La clave del tratamiento eficaz es la rápida identificación de los patógenos
responsables. Un número considerable de infecciones es de origen bacteriano
mixto. Tan pronto como se hace aparente una infección, se debe analizar la
secreción purulenta o cultivar el tejido para identificar los microrganismos
responsables. Se debe iniciar inmediatamente tratamiento con antibióticos para la
celulitis y fascitis de acuerdo con los resultados de los cultivos.
Sin embargo, ningún tratamiento tiene éxito a menos que primero se
practique incisión y drenaje adecuado con debridación del tejido necrótico, si es
necesario. Este tratamiento no se requiere en las infecciones de heridas
superficiales. También pueden ocurrir infecciones virales y micóticas. Su
incidencia ha aumentado con la administración clínica de esteroides,
inmunodepresores, y antibióticos múltiples.
Separación de la herida (dehiscencia): La separación de la herida se presenta
con mayor frecuencia en pacientes de edad avanzada o debilitados, pero puede
ocurrir a cualquier edad. Parece afectar más a los pacientes de sexo masculino y
ocurre con mayor frecuencia entre el quinto y el doceavo día después de la
operación.
El término dehiscencia significa "separación". La dehiscencia de la herida
es la separación parcial o total de las capas de tejido después de haberse cerrado.
La dehiscencia puede ser causada por tensión excesiva sobre el tejido
recientemente suturado, por una técnica inadecuada de sutura, o por el uso de
materiales de sutura inadecuados. En la gran mayoría, la causa es una falla del
tejido más que una falla de la sutura.
Cuando ocurre dehiscencia, la herida puede o no volverse a cerrar,
dependiendo de la extensión de la separación y de la valoración del cirujano. No
hay diferencia en la tasa de dehiscencia de las incisiones verticales versus
transversales. La incidencia más elevada ocurre después de la cirugía gástrica,

42
biliar, y por cáncer intra-abdominal. En tanto que el cáncer no predispone a
dehiscencia de la herida, puede ocasionar debilidad e hipoproteinemia, que
contribuyen a la cicatrización deficiente con la consecuente dehiscencia. La
"evisceración" indica protrusión del intestino a través de los bordes separados de
una herida abdominal.
La distensión, náusea y tos después de la cirugía aumentan la presión
abdominal y a su vez incrementan la tensión sobre la herida, Estas son las causas
principales de la evisceración. Es una situación de urgencia. El cirujano debe
reintroducir el intestino y volver a cerrar la herida sin tardanza.
Plasma rico en plaquetas (PRP)
El plasma rico en plaquetas es un producto derivado de la sangre con
abundantes factores de crecimiento, originados de los gránulos á-plaquetarios, que
se obtienen por un de centrifugado de la sangre del propio paciente. El gel de
plaquetas es un producto derivado de la mezcla de plasma rico en plaquetas con
trombina bobina y cloruro de calcio al 10%.
En esta mezcla la trombina en presencia de calcio, transforma el
fibrinógeno en fibrina y activa el factor XIII, desencadenando la formación
organizada de un coagulo; formándose una mezcla de consistencia gelatinosa de
fácil manejo durante el proceso quirúrgico. (González, 2006, p.71)
Beca y Cols (2007) comentan que el plasma rico en plaquetas, es un
concentrado de plaquetas, obtenido por centrifugado de la sangre del propio
paciente, que contiene proteínas, especialmente factores de crecimiento,
responsables de la coagulación, cicatrización y regeneración tisular. Para una
mejor comprensión de los factores de crecimiento y sus mecanismos de actuación
es importante un cambio de perspectiva en la visualización de los procesos,
pasando de la visión macroscópica a la que está habituado, a la microscópica
celular y a la dimensión molecular. Los factores de crecimiento son pequeños

43
fragmentos proteicos biológicamente activos que pertenecen al grupo de las
citoquinas.
Aunque los factores de crecimiento son producidos y segregados por todas
las células del organismo como respuesta a un estímulo específico, donde se
encuentran en mayor proporción es en las plaquetas, en los macrófagos y entre las
proteínas plasmáticas. Las membranas celulares de las plaquetas son activadas
durante la agregación plaquetaria o al contacto de las mismas con el tejido
conectivo liberando gránulos alfa, los cuales, por la extrusión activa a través de la
membrana celular, liberan a su vez dichos factores de crecimiento. Cuando estas
citoquinas se unen a los receptores de la membrana celular, la célula se activa o
inhibe en sus funciones.
Además, el plasma rico en plaquetas contiene algunos factores de
crecimiento que son mediadores biológicos naturales que ejercen varios efectos
sobre los procesos de reparación y regeneración.
Los factores de crecimiento identificados en el PRP son:
El factor de crecimiento derivado de las plaquetas (PDGF), principal factor
de las plaquetas ya que es el primero en estar presente en la herida y en guiar la
revascularización, la síntesis de colágeno y la regeneración ósea.
El factor de crecimiento de transformante beta (TGF-á) estos constituyen
una súper familia de mediadores locales, que regulan la proliferación y la función
de la mayoría de las células de los vertebrados, los cuales pueden tener funciones
como suprimir la proliferación celular, estimular la síntesis de la matriz extra
celular, estimular la formación ósea y atraer células por quimiotaxis.
Y el factor de crecimiento de insulina (IGF) que es secretado por los
osteoblastos durante la formación ósea, para aumentar la osteogénesis y acelerar

44
la aposición ósea; también actúa como precursor de osteoblastos, proceso de suma
importancia en la fase inicial de regeneración ósea.
Los conteos normales de las plaquetas en pacientes sanos, tienen un rango
de 111.000 a 523.000 plaquetas/mL, mientras que en el PRP se encuentran
concentraciones hasta de un 338% por encima de conteos normales, logrando así
1.1000.000 plaquetas/mL o más.
Los hallazgos que sustentan la utilización del PRP se derivan de estudios
realizados por Tayaponsak y Cols (1994), quienes aplicaron adhesivo autólogo de
fibrina más fragmentos de hueso corticomedular en reconstrucciones
mandibulares de 33 pacientes, mostrando que la remodelación e incorporación del
hueso fue 50% más rápido comparado con los grupos controles sin adhesivo de
fibrina.
Composición
El plasma rico en plaquetas está constituido por tres componentes básicos
que son: el plasma, que está formado por suero sanguíneo más los diversos
factores de la coagulación; los leucocitos, que son células blancas que confieren a
este producto la resistencia natural a los procesos infecciosos y/o alérgicos; y las
plaquetas, que corresponden al componente más importante ya que realizan la
modulación cicatrízal del injerto óseo por su capacidad de liberar factores de
crecimiento. (González, 2006, p.71)
Tipos de factores del PRP
Hasta el momento se conoce la existencia de diversos factores de
crecimiento. El primer factor de crecimiento (descubierto en 1960) fue
denominado epidermal growth factor (EGF) o factor de crecimiento epidérmico
(FCE), nombre que indica su capacidad de inducir la proliferación celular en
cultivos de células de la epidermis.

45
En las plaquetas se encuentran el PDGF (factor de crecimiento derivado de
plaquetas), el VEGF (factor de crecimiento vascular endotelial), el TGFß (factor
de crecimiento transformador tipo ß), el IGF-I y el IGF-II (factores de crecimiento
insulínico tipo I y II), el EGF (factor de crecimiento epidérmico) y aFGF y bFGF
(factores de crecimiento fibroblástico ácido y básico) Así, los factores de
crecimiento regulan la remodelación de la piel y, por tanto, desempeñan un papel
de gran importancia en el aspecto de la misma, disminuyendo con la edad su
producción y perdiendo actividad.
Las plaquetas
Rodak, B. (2004) Son fragmentos citoplasmáticos pequeños, irregulares y
carentes de núcleo, de 2-3 µm de diámetro, derivados de la fragmentación de sus
células precursoras, los megacariocitos; la vida media de una plaqueta oscila entre
8 y 12 días. Las plaquetas juegan un papel fundamental en la hemostasia y son
una fuente natural de factores de crecimiento. Estas circulan en la sangre de todos
los mamíferos y están involucradas en la hemostasia, iniciando la formación de
coágulos o trombos.
Las plaquetas son elementos celulares de la sangre únicos que surgen de
los megacariocitos, se considera que el Meg-CSF es generado per las células de la
médula ósea en respuesta a la masa megacariocitica. El bazo cumple un papel
activo en la regulación de la cantidad de plaquetas. La depleción súbita de
plaquetas, resultado de su consumo en la coagulación o su destrucción inmune y
no inmune, vacía con rapidez la reserva esplénica.
La producción de plaquetas posee otras características que son únicas
respecto de las otros células hematopoyéticas, debido a que los megacariocitos no
experimentan división celular completa, sino que emplean un proceso
denominado endomitosis o endorreduplicación, en el que la telofase normal está
ausente lo que crea una célula con un núcleo multilobulado.

46
El proceso de maduración fluye de células troncales a megacarioblastos a
fragmentos citoplasmáticos individuales basófilos que luego se liberan como
plaquetas. la plaqueta está compuesta por una membrana que contiene
glucoproteínas, una cubierta externa denominada glucocálix y un citoesqueleto
rico en filamentos de actina y miosina (trombosteina), así como microtúbulos.
Durante la activación y la constricción de las plaquetas, el sistema canalicular
abierto libera el contenido granular a la superficie. El interior de las plaquetas
contiene mitocondrias, lisosomas, gránulos electrodensos y gránulos alfa que se
liberan durante la actividad plaquetaria.
Factores de crecimiento presentes en el PRP
Bioquímicamente, el PRP se compone de suero, leucocitos, plaquetas y
factores de crecimiento, pero aunque la presencia conjunta de todos estos
elementos favorece la acción del PRP, los elementos fundamentales son los
factores de crecimiento, que ejercen la función de regeneración del lecho donante
y que, en líneas generales, son el factor de crecimiento de origen plaquetario
(PDGF), el factor de crecimiento de transformación-beta (TGF-beta), el factor de
crecimiento fibroblástico (FGF), el factor de crecimiento similar a la insulina
(IGF), el factor de crecimiento endotelial vascular (VEGF) y el factor de
crecimiento epidérmico (EGF).
PDGF
a) Promueve indirectamente la angiogénesis a través de los macrófagos, por
un mecanismo de quimiotaxis.
b) Activador de macrófagos.
c) Mitógeno de células mesénquimales.
d) Facilita la formación de colágeno tipo I.
TGF-BETA
a) Quimiotaxis.
b) Proliferación y diferenciación de las células mesénquimales.
c) Síntesis de colágeno por los osteoblastos.
d) Pro-angiogénesis.

47
e) Inhibe la formación de osteoclastos
f) Inhibe la proliferación de células epiteliales en presencia de otros factores.
FGF
a) Proliferación y diferenciación de los osteoblastos.
b) Inhiben los osteoclastos.
c) Proliferación de fibroblastos e inducción de la secreción de fibronectina
por estos.
d) Pro-angiogénesis por acción quimiotáctica sobre células endoteliales.
IGF
a) Proliferación y diferenciación de células mesénquimales y de
revestimiento.
b) Síntesis de osteocalcina, fosfatasa alcalina y colágeno I por los
osteoblastos.
VEGF
a) Quimiotaxis y proliferación de células endoteliales
b) Hiperpermeabilidad de los vasos sanguíneos.
EGF
a) Mitógeno, proapoptótico, quimiotaxis y diferenciación de células
epiteliales, renales, gliales y fibroblastos.
Obtención del PRP
Beca y Hernández (2007) El plasma rico en plaquetas es obtenido de la
sangre autógena a través de un proceso que utiliza el principio de la separación
celular por centrifugación diferencial, en el cual se extrae sangre del donante, se
separan las distintas fases y se obtienen aquellas de mayor interés según el caso.
Los equipos utilizados para esta finalidad consisten en microcentrifugadoras como
son:
1. Separador celular de densidad gradiente Electromedics 500 (Medtronics).
2. Compact Advanced Platelet Sequestration System (CAPSS).

48
3. Equipo PRGF para la centrifugación y preparación del plasma (GAC
Medicale-España).
4. El sistema Curasan.
5. El sistema PCCS.
El procedimiento puede ser realizado:
� En la consulta odontológica.
� En servicios hematológicos.
Independientemente del lugar donde se va a realizar, es importante para el
éxito de este procedimiento que las plaquetas presenten calidad y cantidad
favorables para la obtención de PRP. De esta forma, todo paciente que sea
sometido a este procedimiento debe ser asistido por un hematólogo, que en
período preoperatorio va a evaluar la función plaquetaria. Debido al turno ver
diario las muestras de plaquetas no serían válidas transcurridos unos días.
Últimamente es muy frecuente el empleo de microcentrifugadoras en la
propia clínica, para cuyo uso se debe adiestrar al personal pertinente.
La obtención del PRP debe ser cuidadosa, y el método muy reglado, ya que
algunas veces ciertos parámetros de control se pierden por defectos
infraestructurales, ya que el producto obtenido no puede ser analizado
previamente a la inserción en el paciente, por lo que es fundamental la
monitorización previa del paciente en estos casos. Si la obtención se realizara en
un banco de sangre, existiría la posibilidad de, mientras se prepara el PRP, realizar
el recuento de plaquetas para certificar y confirmar que estas se encuentran
numéricamente dentro de los valores esperados, iguales o aproximados a los
valores obtenidos en las analíticas preoperatorias.

49
La secuencia del proceso es básicamente la siguiente:
� Punción venosa.
� Extracción de la sangre.
� Separación celular.
Punción venosa
Según Beca y Hernández (2007) Se realiza la extracción de sangre al
paciente de la región antecubital, unos minutos antes de comenzar la cirugía. La
cantidad dependerá del defecto a tratar, de la forma de presentación (solo PRP, en
forma de gel de plaquetas, mezclado con un material de injerto
autólogo/heterólogo, etc.), o bien del lugar donde se realice (clínica dental o banco
de sangre).
Obtención de la sangre
En el banco de sangre, se efectúa un acceso venoso a través de una cánula
que permite la retirada de la sangre venosa y esta se almacena en bolsas rotuladas
con anticoagulantes listas para el proceso de centrifugación. El volumen medio de
una bolsa de sangre es de 440 a 460 mililitros, y estas serán almacenadas en un
lugar apropiado hasta el momento de la centrifugación. De forma ambulatoria,
cabe pensar en que la extracción de tal cantidad de sangre, aparte de la necesidad
de un personal entrenado, puede parecer un poco traumática según qué pacientes.
Separación celular
La fase de centrifugación debe ser realizada por un profesional para permitir la
obtención de la máxima concentración de las plaquetas por unidad de volumen,
sin la rotura de las mismas. Se centrifuga el plasma con un equipo digital que nos
va a garantizar que los parámetros de tiempos y velocidad son los adecuados. La
velocidad de rotación depende del protocolo de obtención (un solo centrifugado o
doble centrifugado) y del volumen recogido. Cualquier alteración en la
estandarización del centrifugado puede producir daños estructurales en las células
sanguíneas.

50
La separación de los elementos de la sangre después del proceso de
centrifugación se da en función de la densidad, de mayor a menor. Existen dos
protocolos:
Única centrifugación.
Doble centrifugación.
En este último, la primera centrifugación se puede realizar a una velocidad de
280 g (1.400 rpm) durante 7 minutos, o bien a 160 g (1.200 rpm) durante 10
minutos. Con esta primera centrifugación se consigue separar la sangre completa
en una franja roja inferior de hematíes y otra amarillenta superior de plasma. Este
plasma contiene una concentración relativamente baja de plaquetas (es lo que se
denomina plasma bajo o pobre en plaquetas, PPP).
Entre una franja y la otra se encuentra la mayor concentración de plaquetas, y
recibe el nombre de franja leucocitaria, y en la franja inferior roja se encuentran
los componentes celulares sanguíneos. Se extrae el plasma amarillento (PPP) del
tubo de sangre con una jeringuilla y posteriormente se introduce en un nuevo
tubo, se coloca el tapón del tubo de ensayo y se realiza la segunda centrifugación.
El objetivo de la segunda centrifugación es separar y concentrar todavía más
las plaquetas obteniendo como producto final el plasma rico en plaquetas. Esta
segunda centrifugación se hará a una velocidad de 400 gr (2000 rpm). Con este
último proceso los tubos presentan una franja superior de suero sobrenadante de
color amarillo claro, que contiene fibrinógeno y una concentración muy baja de
plaquetas, y una franja inferior generalmente de color rojizo formada por PRP
muy concentrado.
Posteriormente se pipetea el suero sobrenadante y se queda un remanente de
PRP de 0,5 mm aproximadamente en cada tubo, dependiendo de la cantidad
inicial recogida. La concentración normal de las plaquetas en el hematocrito es de

51
33-40% de plaquetas, pero tras el proceso de doble centrifugado se puede obtener
una concentración de plaquetas de 330% aproximadamente.
Fase quirúrgica del PRP
Una vez obtenido el plasma rico en plaquetas, este ya puede aplicarse al
lecho mezclado con un material de injerto o bien utilizarse sin mezclar, y se puede
aplicar en el lecho activándolo o no previamente. El PRP puede activarse solo
(pero tarda demasiado) o mediante compuestos cálcicos, aunque para ello hay que
esperar por lo menos 8 o 10 minutos o más, con resultados variables. Aunque el
uso de trombina bovina PRP es bastante seguro, en algunos países se prefiere
evitar su uso por el riesgo de transmisión de enfermedades. También se puede
optar por activar el PRP con 1mL de sangre autóloga y algo de hueso esponjoso
autógeno, ya que ambos contienen trombina.
La fase de fibrina sobrante en el tubo de ensayo puede emplearse, aplicada
sobre una superficie lisa con cierta temperatura, para la obtención, una vez
coagulada la fibrina de una auténtica membrana reabsorbible que se puede
posicionar a modo de barrera entre el material injertado y los tejidos blandos, pero
su estabilidad es variable y se reabsorbe muy rápidamente.
Proceso de regeneración del PRP
La comprensión de las fases de regeneración tisular en el modelo
cicatricial es esencial para entender los mecanismos de reparación ósea y de los
beneficios que pueda tener el PRP en este proceso. Aunque no se conoce de forma
concreta la cascada de remodelación ósea, se sabe que está muy relacionada con el
control ejercido por parte de numerosos factores de crecimiento, como son el
PDGF, TGF, FGF, IGF-I y II.
Hoy se sabe acerca de la existencia de células madre “adultas” precursoras
de distintos tipos celulares locales en todos los tejidos del organismo, que no
deben confundirse con las células madre embrionarias pluripotenciales. Según las

52
últimas investigaciones en bioingeniería, parece ser que, si bien los factores de
crecimiento descritos pudieran promover la diferenciación y/o proliferación de los
tipos celulares preosteoblastos y de su estirpe (los osteoblastos), dichos factores
no tendrían ningún efecto sobre la diferenciación celular de estas células madre
adultas a preosteoblastos (fase regulada por las famosas BMPs).
En consecuencia, los factores de crecimiento actuarían únicamente sobre
esa segunda parte de la diferenciación celular. El mecanismo fundamental de
liberación de factores de crecimiento por los concentrados plaquetarios es de
difusión, y se basa en los gradientes de concentración de los distintos factores en
un momento específico de la cicatrización.
La concentración temporal y la distribución espacial de los factores dentro
del lugar de injerto varían en función de la infiltración del fluido durante la
respuesta reparativa inicial, por lo que es fundamental tener en cuenta estos dos
factores a la hora de verificar la eficacia del PRP en la regeneración tisular, es
decir, la activación y presencia puntual en el momento y concentración exactos es
un punto crítico en el inicio de la cascada de la regeneración.
A. Colocación
En un primer momento, se establece en el lecho un coágulo de fibrina
debido a la agregación plaquetaria, con lo que se favorece la aparición de un
entorno de hipoxia respecto al lecho receptor bien oxigenado, disminuyendo su
pH hasta 4 ó 6 respecto al lecho receptor (cuyo pH es de 7). Por tanto, desde el
principio todos estos estímulos provocan el inicio de la revascularización de la
zona, la migración de células pluripotenciales, de células osteocomponentes y la
mitogénesis de células osteoprogenitoras y fibroblastos. En este ambiente, la
cicatrización ósea comienza por la liberación de factores de crecimiento en el
injerto, inmediatamente después de darse la ruptura de los gránulos plaquetarios.
Los factores liberados son, principalmente, PDGF, TGF-ß e IGF.

53
B. 1era Semana
La acción iniciada por los factores de crecimiento liberados por las
plaquetas será continuada a partir del tercer o cuarto día por los factores de
crecimiento liberados por los macrófagos, ya que la hipoxia en la que se encuentra
el coagulo de fibrina, en contraposición con el lecho receptor que se encuentra
más oxigenado, crea un gradiente de oxígeno que induce la quimiotaxis de los
macrófagos, que continúan liberando factores de crecimiento (PDGF, TGF-ß,
IGF-I, FGF).
Durante este tiempo continúa de forma activa la revascularización del
coágulo de fibrina debido al proceso de angiogénesis. El PDGF estimula la
mitogénesis de las células desde el canal medular transferido junto con el injerto,
y se inicia la angiogénesis del complejo capilar en el interior del injerto inducida
por la mitosis de las células endoteliales.
El TGF-ß estimula la mitogénesis de preosteoblastos y osteoblastos
aumentando el número de estas células a la vez que promueve su diferenciación
hacia osteoblastos maduros. La continua secreción de TGF-ß favorece la
formación de matriz ósea y colágena formada por fibroblastos y osteoblastos
respectivamente. El IGF, a su vez, actúa sobre los osteoblastos endoóseos,
limitando así las trabéculas del hueso esponjoso injertado.
Entre el quinto y el séptimo día, a través del mecanismo de quimiotaxis, el
PDGF (juntamente con el gradiente de oxígeno) atrae los macrófagos hacia el área
injertada. A partir de aquí, los procesos regenerativos serán estimulados por los
factores de crecimiento derivados de los macrófagos. La respuesta autocrina de
autoestimulación continúa gracias a las células del canal medular que segregan
constantemente TGF-ß y IGF.

54
C. 2da y 3era Semana
En esta fase, la actuación directa de los factores de crecimiento permite el
mantenimiento de los procesos cicatriciales, principalmente la mitogénesis de las
células del canal medular y la angiogénesis capilar, con lo que, alrededor de los
días 14 y 17, se puede ver la completa permeabilidad capilar del injerto. Estos
capilares responden al gradiente de oxígeno con lo que, posteriormente a su
difusión en el injerto, se establece un mecanismo inhibidor para prevenir una
superangiogénesis.
Se origina entonces la coalescencia de las islas osteoides individuales a la
superficie osteoide, sobreviniendo el proceso de consolidación clínica del injerto.
Se relaciona este momento con la fase I de la regeneración ósea, es decir, la
aparición de tejido óseotrabeculado desorganizado, sin sistemas harvesianos.
D. 4ta Semana
En esta etapa, el injerto está revascularizado y la regeneración ósea es casi
completa, desaparecen los macrófagos y se inicia el proceso de reabsorción y
reposición. Se produce en este punto la liberación de BMP y IGF, proteínas ácido-
insolubles que actúan en las células adyacentes del canal medular y
preosteoblastos induciendo la proliferación y diferenciación de éstas en
osteoblastos funcionales, que secretarán matriz ósea.
Este proceso definirá una arquitectura ósea madura con sistema harvesiano
característico del hueso de fase II, autosustentado. De esta forma, a través de un
ciclo normal de reabsorción-remodelación y progresión del injerto de un
transplante celular para un hueso maduro y funciona.

55
Forma de actuación del PRP
Los factores de crecimiento son mediadores endógenos capaces de
modificar la respuesta celular ante un determinado estímulo. Actúan como señales
intercelulares que modulan la función celular uniéndose a unos receptores
específicos de la superficie celular. Cada factor de crecimiento tiene una o varias
actividades concretas fundamentales y sus acciones específicas en una célula dada
dependerán de las circunstancias propias del entorno celular. Los factores de
crecimiento tienen efectos pleiotrópicos (una misma citoquina puede producir
efectos distintos en distintas células) y su acción puede ser: intracrina, autocrina,
juxtacrina, paracrina, endocrina. Actúan sobre los genes, influenciando el tipo de
matriz que las células forman en la reparación celular.
Por otra parte, intervienen como control externo del ciclo celular:
estimulan la migración celular (quimiotaxis), la proliferación celular aumentando
la velocidad de la mitosis de todas las células con receptores aptos, la
diferenciación celular y la apoptosis. También aumentan el metabolismo celular,
estimulando los procesos celulares para la regeneración tisular y cicatrización de
las heridas (reparación, remodelación). En la piel estimulan los procesos de
división, migración y diferenciación de las células epiteliales, aumento de la
síntesis celular de queratinocitos, células endoteliales, fibroblastos, monocitos y
macrófagos. Además, estimulan la síntesis de colágeno, elastina y proteoglicanos.
Tienen una importante actividad angiogénica hasta el punto de que una
sola aplicación intradérmica de 80 UI de factor de crecimiento de fibroblastos
(FGF) puede aumentar la viabilidad del colgajo de manera similar a la obtenida
por la demora quirúrgica.
Desde los comienzos de la investigación con PRP se han publicado
numerosos trabajos de investigación que arrojan óptimos resultados en la
aplicación del mismo utilizado sólo o mezclado con material de injerto autólogo o

56
heterólogo. Los primeros estudios se mostraron bastante optimistas, pero, tras un
período extenso de polémica, parece que en la actualidad se pone en entredicho la
eficacia de este procedimiento. Si bien está clara la acción regenerativa tisular del
producto in vitro, hay resultados clínicos que se muestran de acuerdo y otros que
no se corresponden con lo observado en dichos estudios. En lo que sí parecen
concordar la mayoría de los estudios es en dos puntos: la mejora visible de la
cicatrización de los tejidos blandos y una mayor cohesividad en los injertos
particulados, que facilita su manipulación.
Posibles riesgos del PRP
Beca y Hernández (2007) Los autores que han empleado clínicamente el
PRP aseguran que no existen riesgos de infección o transmisión de enfermedades
y niegan la existencia de algún tipo de efecto indeseable, y no existe ningún caso
en la literatura que muestre resultados de este tipo. Sin embargo, se ha relacionado
sobre expresión de factores de crecimiento y sus receptores con tejidos tumorales
y displásicos, lo cual hace pensar en dos posibles peligros: la carcinogénesis y la
posibilidad de favorecer la metástasis.
A. Carcinogénesis
Los factores de crecimiento son polipéptidos contenidos en diferentes tipos
celulares y en la matriz extracelular, que juegan un papel fundamental en la
estimulación y regulación de la curación de heridas en diferentes tejidos del
organismo, y parecen regular diversos procesos celulares, como son la
mitogénesis, quimiotaxis, diferenciación y el metabolismo celular. Son innegables
los buenos resultados de los tratamientos con concentrados de PRP en algunos
casos, pero la evidencia científica muestra también de forma experimental que los
factores de crecimiento encontrados en las plaquetas, PGFs, aparecen sobre
expresados en los tejidos tumorales.

57
Así, en células tumorales se han observado unos 400.000 receptores
normales de EGFR (Epidermal Growth Factor Receptor), en contraposición a
fibroblastos normales que pueden presentar de 5.000 a 10.000. Este incremento se
debe a alteraciones de genes codificadores de los receptores y no como
consecuencia de la sobreproducción de GFs. En un tejido normal el incremento de
receptores sería moderado y transitorio, pero en determinadas ocasiones, la
activación del receptor del EGFR podría inducir en ciertas células tumorales una
detención de la proliferación celular y la inducción de apoptosis. En las células
tumorales la presencia de un número excesivamente alto de copias de EGFR
normal en la célula provocaría un aumento de la sensibilidad, incluso a
concentraciones muy bajas, serían capaces de estimular las células e inducir
proliferación celular.
Las dianas donde actúen las vías de los GFs estarían en continuo trabajo y,
cuando esas dianas estuvieran saturadas, posiblemente las señales dadas por
receptores adicionales serían ignoradas por falta de dianas disponibles. Cuando la
señal de los GFs llega al núcleo, se activarían una serie de factores que facilitan la
transcripción de diferentes genes implicados en el ciclo celular o en la
diferenciación fenotípica de la célula. Los protooncogenes c-jun y c-fos, por
ejemplo, son inducidos rápida y transitoriamente tras el tratamiento con GFs, y
son los genes de estas dos familias los que controlan la respuesta proliferativa de
un modo primario, activando (o inhibiendo) en cascada, genes cuyos productos
ponen en marcha o detienen el ciclo celular.
Con estos datos se podría concluir la potencial carcinogénesis del PRP y,
sin embargo, tras la extensa experiencia científica, no existe ningún caso descrito
de lo anteriormente citado. Los concentrados terapéuticos de GFs como el PRP
podrían actuar, pues, más que como iniciadores, como promotores en la
carcinogénesis, pero este fenómeno necesitaría de dosis mayores y más
continuadas en el tiempo que las que se aplican en la terapéutica convencional. Se
debe tener en cuenta que los GFs extracelulares se degradan a los 7-10 días.

58
B. Metástasis
Otro fenómeno a valorar sería la capacidad que pudieran tener las
plaquetas para facilitar el proceso de metástasis de las células tumorales. Se sabe
que las plaquetas recubren las células tumorales, facilitando su supervivencia y
adhesión a las paredes vasculares, y por otro lado favorecen su permeabilidad
vascular, lo que permite la penetración tumoral en el tejido perivascular, mediado
principalmente por el VEGF (Vascular Epidermal Growth Factor). Parece además
que las células tumorales facilitan la agregación plaquetaria liberando el VEGF de
las plaquetas que necesitan para su invasión tisular. Este fenómeno es necesario
tenerlo en cuenta en el caso de que se aplicara el PRP en las vecindades de un
tumor con capacidad metastatizante, pero en la mayoría de los casos, no nos
vamos a encontrar con esta incidencia, sobre todo si hacemos un correcto
diagnóstico de este tipo de lesiones.
C. Transmisión de patógenos
Por último, cabe plantearse la transmisión de patógenos, cuyo origen
podría establecerse en dos casos:
� Contaminación del producto durante o después de su obtención.
� Empleo de trombina bovina para la activación del mismo, con el riesgo
actual de transmisión de priones.
Estos últimos, ante el abandono actual del empleo de la trombina bovina y la
utilización de sistemas semicerrados con manipulaciones meticulosas no parecen
tener mayor relevancia.
Mejoras del PRP
Transcurridos unos años en el empleo e investigación del PRP cabe
plantearse mejoras en el sistema con el fin de obtener un producto final de mayor
calidad o facilitar el manejo del mismo.

59
Para la obtención del PRP existen diversos métodos y técnicas ya descritas
anteriormente, pero diversos autores como Weibrich y cols, han querido comparar
su eficacia con de nuevos métodos. De este modo se realizó una comparación
entre un sistema ya establecido como es el PCCS (platelet concéntrate
collection system) y el nuevo sistema de plasma rico en factores de crecimiento
PRGF (plasma-rich-ingrowth-factors kit), aunque no se dieron diferencias
significativas, aunque se debe tener en cuenta que, en contraste con el PRGF kit,
el sistema PCCS es un sistema semicerrado, lo que conlleva a un disminución
importante del riesgo por contaminación bacteriana.
Se sabe por algunos métodos de producción que los niveles de factores de
crecimiento en el PRP pueden variar tremendamente dependiendo de la
concentración de plaquetas y leucocitos, por eso se concluyó eligiendo al sistema
PCCS como el más eficaz, puesto que era el que más concentración presentó.
También comparando con el sistema PCCS, Weibrich y cols (2007).
Sometieron a prueba el sistema Curasan, que, siendo también un sistema de dos
centrifugados, presentaba modificaciones en el número de revoluciones por
minuto.
En ambos se obtuvieron diferencias significativas entre las
concentraciones de plaquetas y leucocitos, siendo la primera mayor en el PCCS y
la segunda en el sistema Curasan, y se llegó a idéntica conclusión que en el
estudio de Weibrich para los niveles de factores de crecimiento.
Por otro lado, los métodos habituales de obtención del plasma se basan en
el empleo de trombina bovina para conseguir una activación plaquetaria, aunque
se han visto riesgos de episodios de coagulopatías por la presencia conjunta en
estos preparados de factores V y IX y no sólo eso, sino también por la posibilidad
de transmisión de ciertas enfermedades como la encefalopatía espongiforme, por
lo que se han propuesto otros activadores como el TRAP, que están libres de

60
factores contaminantes, con lo que se reducen riesgos. Este péptido es una
sustancia artificial que promueve la formación del coágulo y la liberación de los
factores de crecimiento contenidos en el PRP.
De hecho, según un estudio llevado a cabo por Landesberg et al (2007), se
produce con este factor una mayor liberación de PDGF que en el caso de la
trombina y, no sólo eso, cabe pensar en que el TRAP actúa promoviendo la
liberación de los factores justo en el momento en que son necesarios, utilizándose,
pues, en su mejor momento, y no permaneciendo libres para su posible
degradación sin que hayan podido ejercer su función.

61
CAPÍTULO III
MARCO METODOLÓGICO
Diseño de la investigación
Karen Winegardner (2002) afirma que: “El estudio de un caso puede ser
definido como una metodología en términos del proceso de desarrollar una
investigación, en términos del caso mismo o unidad de análisis y e términos del
producto final de la investigación general”.
En función de ello, quien investiga, debe considerar todos los aspectos
necesarios para lograr un conocimiento verdaderamente útil y necesariamente
aplicada para el beneficio del ser humano como individualidad y para la sociedad
como colectivo que está integrado por esas individualidades.
Por otro lado, Wilson (1977) considera que: “es un proceso que intenta
descubrir y analizar no pocas veces alguna entidad a medida que se desarrolla a lo
largo del tiempo, en términos cualitativos, complejos y compresivos”.
La ciencia de la investigación emerge de una necesidad de conocer y
encuadrar en la investigación clínica, buscando profundizar en las raíces del
conocimiento existente sobre las generalidades y particularidades de un proceso
quirúrgico odontológico destinado a remediar inconveniencias funcionales y de
estética presentes en las personas.
En ese orden de ideas la investigación se realizó básicamente respetando el
interés personal del paciente y sus argumentos para someterse al tratamiento. En
cuanto a lo teológico, se buscó describir en profundidad los aspectos teóricos y
procedimientos relacionados con el tratamiento post quirúrgico de extirpación de
quiste odontogénico tratado quirúrgicamente, con plasma rico en plaquetas en

62
paciente con diabetes mellitus tipo II; y el significado de la evolución clínica del
paciente sometido al procedimiento odontológico.
Tipo de investigación
De acuerdo a lo ya señalado y de acuerdo con Serrano (1983), el presente
trabajo se corresponde con un estudio de caso en el ámbito de la investigación
clínica, siendo su interés mayormente descriptivo con base en la revisión
bibliográfica de aspectos teóricos y seguimiento a un medio de procedimiento
quirúrgico aplicado a un paciente.
En cuanto al proceso de obtención de la información del presente trabajo
se sustenta en la investigación de campo, debido a que el investigador requiere
actuar directamente con los actores principales del proceso a fin de recoger sus
impresiones y conocer el significado que le dan muchos eventos. No obstante, es
prudente señalar que primeramente hubo que recabar esa información mediante
una exhaustiva revisión bibliográfica, aplicando técnicas y procedimientos muy
propios de la investigación documental.
Procedimiento metodológico
Consentimiento informado (ver en anexo)
I. Condición inicial:
-Características clínicas: Color, textura, tamaño, sangramiento, contorno y
consistencia.
-Características radiográficas: panorámica.
-Exámenes preoperatorios: hematología completa, glicemia, VDRL, HIV,
creatinina, Pt, Ptt.
II. Aplicación del tratamiento:
-Obtención del plasma rico en plaquetas.

63
-Tratamiento quirúrgico: Extirpación de quiste odontogénico en paciente
diabético tipo II y aplicación de plasma rico en plaquetas, examen
histopatológico.
-Tratamiento post quirúrgico: Amoxicilina /ácido clavulanico 875/125 mg
cada 8 horas por 8 días, Diclofenac potásico 50mg cada 6 horas por 3 días.
-Materiales:
• Kit paratomía.
• Instrumental para anestesia locorregional:
Jeringa metálica tipo carpule
Agujas desechable para jeringa tipo carpule
• Separador de minesota.
• Bisturí:
Hoja de bisturí n# 5
Mango de bisturí n# 3
• Tijeras:
Tijera de mayo recta
• Periostótomo.
Periostótomo de molt
• Pinzas
Pinza de disección con dientes y sin dientes
Pinza hemostática mosquito recta con dientes

64
• Curetas:
Cureta doble de lucas
• Instrumental para sutura:
Aguja curva (sutura absorbible)
Portaaguja
• Instrumental rotatorio:
Pieza de mano recta
Fresa quirúrgica redonda de carburo de tungsteno # 20
• Irrigación :
Solución fisiológica
• Fibrina.
III. Evolución del paciente:
-Control post quirúrgico: hematoma, edema, color, regeneración tisular y
ósea.

65
CAPÍTULO IV
Reporte de un caso clínico
La presente investigación de estudio, fue representado por una paciente
masculino Larry González de 22 años de edad, hiperglicémico asiste a consulta
odontológica y es referido a especialistas maxilofaciales por presentar imagen
radiolúcida de gran avance en el sector anterosuperior derecho y se presentó
asintomático.
Condición inicial del paciente
I- Características clínicas:
Examen extraoral:
Paciente mesocefálico, presenta simetría facial; peso y medida
aproximadamente 70kg/ 1,69mts, sin alteración en su motricidad. Sin presencia
de cambios extraorales.
Examen intraoral:
-Encía
Color rosa pálido; en la zona antero superior derecha presenta un ligero
aumento en la encía adherida y a la palpación presentó una consistencia blanda y
se evidenció crepitación en la zona. No presentó sangramiento al momento del
examen.
Características radiográficas:
Panorámica:
Imagen radiopaca a nivel radicular en UD 12 compatible con obturación
endodontica.

66
Imagen radiolúcida con bordes definidos que compromete la tabla ósea
vestibular, con un tamaño de 25mm de diámetro aproximadamente, en zona
anterosuperior derecha entre las UD 12 y 13 compatible patología quística.
Se observa también pérdida de la continuidad de la lámina dura y un ligero
ensanchamiento del ligamento periodontal en la UD 12.
Imagen radiolucida a nivel del ápice radicular de la UD 11 compatible
reabsorción externa. Ver figura (1.1)
Fig. 1.1 Panorámica. Fuente: Navarro, 2012
Exámenes preoperatorios
• Hematología completa:
-Plaquetas 280000mm3.
-Hematocritos 43%
-Leucocitos 5200/mm3

67
-Hemograma de shilling: NEUTROFILO 39%, EUSINOFILOS
1%, LINFOCITOS 60%.
• Hemoglobina: 16.0g/mL.
• Glicemia: 126 mg/dl
• Creatinina: 1.3 mg/dl
• Pt: 12.20 seg. Control 12.50 seg
• Ptt: 28.70 seg. Control 30.20 seg.
• HIV: no reactivo
• VDRL: no reactivo
II- Aplicación del tratamiento (fecha 02/03/2012):
Obtención del plasma rico en plaquetas
Punción venosa y obtención de la sangre; unos minutos antes de comenzar
el procedimiento quirúrgico se realizó la extracción de la sangre del paciente en la
región anticubital y se obtuvo 30cc. Una vez obtenida la sangre a través de la
cánula, esta se almacenó en tubos estériles con anticoagulante para el proceso de
centrifugación.
La centrifugación se realizó en una centrífuga digital Macro Centrifuga de
mesa Marca LabKlass® modelo TDL-4, que permitió controlar los parámetros de
tiempo y velocidad. El tiempo de centrifugación fue de 8 minutos a 1.800 rpm
(280 G), a temperatura ambiente.
El plasma fue separado mediante pipeteado muy meticuloso para no crear
turbulencias en las fracciones obtenidas. Los primeros 500 microlitros (0,5 cc.)
(fracción 1), es un plasma pobre en plaquetas y por lo tanto pobre en factores de
crecimiento. Los siguientes 500 microlitros (fracción 2), correspondieron a un
plasma con un número de plaquetas similar al que tiene la sangre periférica.

68
La fracción de plasma más rico en plaquetas y factores de crecimiento
(PRGF) fueron los 500 microlitros que se encontraron encima de la serie blanca
(fracción3).
Con una pipeta de 500 microlitros se aspiró la fracción 1 y se trasladó a un
tubo estéril, previamente etiquetado, donde se reunió todo el PPGF, repitiéndose
el proceso con todos los tubos procedentes de la centrifugación. Con la misma
pipeta (diferente punta estéril), se aspiró la fracción 2 de todos los tubos y al igual
que con la fracción 1, se llevó a otro tubo estéril etiquetado, que contendrá
entonces, un plasma con una concentración de plaquetas similar a la de la sangre
periférica (PGF). Para la fracción 3 se realizó un pipeteado más cuidadoso, con
una pipeta de 100 microlitros, para evitar las eventuales turbulencias que se
puedan producir, y de este modo no aspirar los hematíes ni la serie blanca. Se
repitió este proceso 5 veces, colectándose lo obtenido en un tercer tubo estéril y
etiquetado, el cual contendrá el PRGF. Se obtuvo 4,5cc de sangre, 1 cc. de PRGF,
1 cc. de PGF y el resto PPGF.
Tratamiento quirúrgico
Previo al tratamiento, se realizó examen de glicemia dando un resultado de
136mg/dl, que dentro de los valores se encuentra aumentado sin poder controlarse.
Tensión arterial: 120/80mm/hg.
Asepsia
Se le indicó al paciente realizar enjuague con clorhexidina, durante 1
minuto para la desinfección de la zona.
Anestesia
Se realizó anestesia local con lidocaína al 2% en la zona antero superior
derecha, anestesiando el nervio alveolar anterior y realizando refuerzos con
intrapapilar en la zona.

69
Procedimiento quirúrgico
Bajo anestesia local con la ayuda del separador de minesota se efectuó
una incisión trapezoidal con hoja de bisturí #5, se continuó con la separación de la
mucosa vestibular del hueso utilizando el periostótomo y con una fresa quirúrgica
redonda de tungsteno #20 se realizó osteotomía de la zona, irrigando con solución
fisiológica. Se realizó enucleación del quiste odontogénico con curetaje. Ver
figura (1.2 y 1.3)
Fig. 1.2 Fuente: Navarro, 2012
Fig. 1.3 Fuente: Navarro, 2012

70
Luego de la extirpación del quiste con cureta de lucas y lavado del área, se
procedió a la colocación del hueso liofilizado marca ímtec seguido del plasma rico
en plaquetas, seguido de membrana de colágeno. Ver figura (1.4- 1.5- 1.6)
Fig. 1.4 Fuente: Navarro, 2012
Fig. 1.5 Fuente: Navarro, 2012

71
Se culminó el procedimiento utilizando pinzas de disección para
estabilizar el colgajo y para efectuar la hemostasia de vasos sanguíneos se utilizó
una pinza mosquito y así obtener un campo operatorio con mayor visibilidad;
luego se procedió a suturar las esquinas del colgajo realizado utilizando la técnica
punto-punto, con sutura catgut 4-0 absorbible e infiltrando en el momento fibrina
alrededor de toda la incisión. Ver figura (1.7)
Fig. 1.6 Fuente: Navarro, 2012.
Fig. 1.7 Fuente: Navarro, 2012

72
III- Evolución del paciente
Control postquirúrgico
1era semana (fecha 08/03/2012)
Se pudo observar en el paciente signos de regeneración tisular, cicatrización,
ligera inflamación en la zona, no hubo presencia de hematomas, ni de infección en
la zona.
2da semana (fecha 15/03/2012)
Se observó disminución del tamaño de la encía adherida presentando consistencia
firme y resilente y color rosa coral, a la palpación sin presencia de crepitación en
la zona ver Fig. (1.8). Se le indico al paciente realizar tomografía para ver la
regeneración ósea.
Observación:
3era semana (fecha 22/03/2012)
El paciente no asistió a la consulta, y no se pudo revisar el informe de la
tomografía indicada.
Fig. 1.8 Fuente: Navarro, 2012

73
Análisis
Marx y cols. (1998) Realizaron un estudio en 88 pacientes en los que se
efectuaron reconstrucciones con injertos medulares celulares y esponjosos en
defectos mandibulares de continuidad de 5 cm o más; en 44 reconstrucciones
utilizaban injertos a los que añadían PRP, y los otros 44 casos sirvieron como
grupo control.
Como resultados obtuvieron que los injertos en el grupo test presentaban un
índice de maduración 1,62 a 2,16 veces superior que en el grupo control y el
estudio histomorfométrico demostró además una mayor densidad ósea en el grupo
test (74% ± 11%) que en el control (55% ± 8%).
Anitua y cols. (1999) En una muestra de 20 pacientes, emplearon PRP en el
tratamiento de defectos óseos post-extracción con el objetivo del emplazamiento
de futuros implantes, un grupo test con tratamiento alveolar con PRP y un grupo
control, observando en el grupo test una mayor anchura ósea bucolingual y
bucopalatina, una mayor densidad ósea y una cobertura tisular más amplia con
respecto a los no tratados con PRP. Es preciso destacar la parcialidad del estudio,
si tenemos en cuenta la autoría.
Oyama y cols. (2004) Realizaron injertos de hueso alveolar con hueso
autólogo de cresta ilíaca, incorporando PRP en 23 pacientes con labio leporino y
fisura palatina, y concluyeron que el PRP es una método seguro y sencillo de
extraer y que favorece la osteogénesis en los injertos de hueso alveolar en
pacientes fisurados, pero el estudio presenta poca relevancia porque no presenta
grupo control.
En el campo de Periodoncia, en un ensayo clínico realizado por Howell y cols.
(1997) para evaluar la aplicación PDGF-BB y IGF-I recombinante humano en 38
pacientes con enfermedad periodontal moderada o severa sugirieron tras

74
diferentes mediciones óseas de control, que la aplicación local de PDGF-BB y
IGF-I recombinante humano en lesiones periodontales mejora significativamente
la regeneración ósea en la dosis adecuada, sobre todo en el caso del IGF. Es
importante tener en cuenta que en el estudio no se estudia la aplicación del PRP
tal y como lo conocemos sino que se trata de la aplicación de factores de
crecimiento por separado y obtenidos por técnica recombinante, con lo que a
efectos del PRP no tiene mucha relevancia.
Los factores de crecimiento son pequeños fragmentos proteicos
biológicamente activos. Aunque los factores de crecimiento son producidos y
segregados por todas las células del organismo como respuesta a un estímulo
específico, donde se encuentran en mayor proporción es en las plaquetas. Las
membranas celulares de las plaquetas son activadas durante la agregación
plaquetaria o al contacto de las mismas con el tejido conectivo liberando gránulos
alfa, los cuales, por la extrusión activa a través de la membrana celular, liberan a
su vez dichos factores de crecimiento, que actúan sobre los genes, influenciando
el tipo de matriz que las células forman en la reparación celular.
También aumentan el metabolismo celular, estimulando los procesos
celulares para la regeneración tisular y cicatrización de las heridas (reparación,
remodelación). En la piel estimulan los procesos de división, migración y
diferenciación de las células epiteliales, aumento de la síntesis celular de
queratinocitos, células endoteliales, además estimulan la síntesis de colágeno,
elastina y proteoglicanos.
Al tener en cuenta la posibilidad de asociar el PRP a injertos de hueso tanto
autólogo como heterólogo, la literatura arroja datos bastante optimistas, aunque se
necesita una mayor investigación, como concluyen la mayoría de los estudios.
En un trabajo publicado por Freymiller y cols. (2004) En el que se hace una
revisión de toda la literatura sobre el PRP que hay hasta el momento, analizando

75
todas las posibles combinaciones de PRP (con hueso autólogo, con hueso mineral
anorgánico y con hueso mineral orgánico e incluso solo) concluye que, la
literatura en este campo esta en un período prematuro, y conflictivo y todavía hay
áreas desconocidas en las que se deberá seguir investigando al respecto.
Aunque los resultados de los estudios en los que se han utilizado hueso
autólogo para combinar el PRP parecen muy prometedores, otros indican que el
empleo de PRP puede no ser tan efectivo, y arrojan datos que hacen pensar en la
justificación de su utilización.
Estas discrepancias en los distintos estudios pueden explicarse por la
posibilidad de aparición de grandes diferencias en la concentración de los factores
de crecimiento según el método de obtención del producto empleado. Desde un
principio, siguiendo las líneas de la investigación inicial, la presencia de factores
de crecimiento en el PRP llevó a algunos profesionales a pensar que, a mayor
concentración de dichos factores, más eficaz sería la regeneración, y se promovió
el empleo de sistemas que obtenían una mayor concentración de los factores,
sistemas que fueron homologados y que siguieron empleándose sin reflexionar en
la concentración obtenida del producto final. Lejos de conseguir el efecto deseado,
in vitro se observa completamente lo contrario cuando la concentración de
factores sobrepasa un cierto nivel.
Así, en la literatura existe una fuerte polémica muy actual, polémica que
en muchos casos viene servida por una deficiente descripción de materiales y
métodos en algunos de los artículos revisados, pues en bastantes casos no se
pormenoriza la sistemática de obtención del plasma, que puede ser incorrecta.
Choi et (2005) al vieron, in vitro, como concentraciones progresivas
mermaban la capacidad regenerativa de los autoinjertos. Parece ser que, en
concentraciones progresivas de un 1 a un 5%, el efecto del PRP radica en un
incremento de la viabilidad y proliferación celular, cuando, en porcentajes

76
superiores, el efecto se invierte y llega a inhibir el potencial regenerativo del
injerto autólogo. Similares resultados se han visto en relación al PPP, de forma
incluso que la respuesta es más citotóxica que ante el PRP. Parece ser que sólo en
concentraciones de hasta un 5% el PRP tendría su valor como inductor de la
regeneración tisular, con lo que sería necesario estandarizar el procedimiento de
sustracción del PRP con el fin de establecer un mecanismo seguro de regeneración
tisular.
Butterfield y cols. (2005) En un estudio en el que utilizaron PRP e injerto
de hueso autógeno para elevaciones sinusales en 12 conejos vieron que no había
incremento significativo en la ritmo de regeneración ósea, en su histología o en la
densidad. Los 12 conejos fueron divididos en 3 grupos según el momento que
fueron sacrificados (a la 2ª semana, a la 4ª semana y a la 8ª semana). En todos
ellos se aplicaron injertos de cresta ilíaca para realizar elevaciones sinusales
bilaterales que se combinaron con PRP obtenido a partir de 21 cc de sangre
antóloga de los conejos.
El seno maxilar izquierdo de cada conejo recibió el injerto sin combinar
con PRP (control) y el derecho incluyó el PRP. Posteriormente los animales
fueron sacrificados en grupos a la 2ª semana, a la 4ª semana y a la 8ª semana, y
fueron estudiados utilizando tomografías computarizadas periféricas cuantitativas,
análisis histomorfométricos estáticos y dinámicos. Los resultados no mostraron
diferencias estadísticamente significativas entre los casos y los controles, e incluso
se observaron resultados más deficientes en los controles.
Arpornmaeklong y Cols. (2004) Han estudiado in vitro, por otro lado, la
aparente relación que existía entre la presencia del PRP y la regulación ósea
efectuada por la fosfatasa alcalina, viendo como el PRP inhibiría la acción de la
fosfatasa alcalina de forma dosis-dependiente: a mayor concentración del PRP, se
inhibiría pues la diferenciación osteoblástica (caracterizada por un aumento de la
fosfatasa alcalina y la mineralización) y aumentaría la proliferación de células

77
preosteoblásticas, pero a bajas concentraciones no se ve un marcado efecto en la
proliferación o diferenciación celular, con lo que el PRP tendría un
comportamiento bimodal en función de la concentración. Así, mientras se
observan altos niveles de actividad fosfatasa alcalina en cultivos con BMP-2, el
PRP presentaría una acción inhibidora (en líneas generales) de la diferenciación
osteogénica.
Otros artículos refieren esta falta de eficacia en asociación con injertos
óseos: Mark y cols. (2001) En un artículo publicado sobre qué es PRP y que no es
PRP pone en tela de juicio que el PRP pueda estimular la regeneración ósea
cuando este se combina con sustitutos óseos o materiales no celulares ya que el
papel fundamental del PRP es mitogénico, es decir, estimular las células
involucradas en la reparación de las heridas.
Froum y cols. (2002) Concluyen, en un estudio realizado en tres pacientes
en los que se realizaron 3 injertos sinusales con hueso bovino y PRP, que, tras un
estudio histomorfométrico, la adición de PRP en los injertos no indujo ninguna
diferencia significativa en la producción de hueso vital o en contacto óseo
interfacial con los implantes estudiados, si bien el tamaño muestral es muy
reducido y la falta de resultados puede deberse a una deficiente preparación del
producto.
Aghaloo y cols. (2002) En un estudio piloto, en el que se utilizaron 15
conejos, en los que realizó cuatro orificios de 8 mm de diámetro en el cráneo de
cada conejo, dos se utilizaron como control y en los otros dos se añadió PRP. Los
orificios fueron evaluados con radiografía digital de sustracción, análisis
histológicos e histomorfométricos. No encontraron mejoras significativas en la
regeneración ósea de los orificios tratados con PRP en comparación con los
orificios controles.

78
CAPÍTULO V
CONCLUSIONES Y RECOMENDACIONES
Después de haber realizado el procedimiento clínico, los resultados del
trabajo titulado uso de plasma rico en plaquetas en la extirpación de quiste
odontogénico en paciente con Diabetes Mellitus tipo II, las conclusiones se
fundamentan en los objetivos planteados, referente a los cuales se señalan las
siguientes:
Conclusiones
En función a los objetivos anteriores se concluye que:
El tipo de tratamiento realizado en el procedimiento quirúrgico en
paciente con diabetes mellitus tipo II, fue la enucleación quirúrgica exitosa del
quiste odontogénico, se logró remover toda la lesión y así obtener un área
quirúrgica en óptimas condiciones para la aplicación de hueso liofilizado junto al
plasma rico en plaquetas concluyendo la infiltración de fibrina que ayuda a la
formación de tapón plaquetario, y a una buena coagulación, para una regeneración
tisular adecuada. Los factores de crecimiento o de plasma rico en plaquetas (PRP)
aceleran la producción de tejido fibroso y mejora la cicatrización favoreciendo la
Epitelización y disminuyendo las molestias. La utilización de plasma rico en
plaquetas y su relación con las células madres abre un nuevo camino en la cirugía
que nos permitirá en un futuro próximo dirigir la curación de las heridas y la
regeneración de los tejidos.
Los beneficios del plasma rico en plaquetas en el paciente con diabetes
mellitus tipo II, uno y el más importante fue lograr la cicatrización, coagulación y
regeneración tisular, en un tiempo “igual” que una persona sin ninguna patología
en su organismo.

79
La cual se lleva a cabo gracias a que la incorporación del PRP obtenido del
mismo paciente. Ya que es un tratamiento simple, prácticamente exento de
riesgos y que puede ser realizado, en la mayoría de los casos, de forma
ambulatoria.
Es de gran utilidad en los procesos de rejuvenecimiento cutáneo, en
cirugías e importante complemento en las técnicas de injerto de diversos tejidos.
Ningún caso clínico realizado por investigadores con el uso de PRP tuvo
complicaciones significativas salvo a que se mostrara intolerancia o
hipersensibilidad al Calcio, expuesta al utilizar PRP con y sin cloruro de calcio.
Aunque no podemos demostrarlo científicamente tenemos evidencias clínicas de
que la utilización de PRP, en cualquiera de sus formas, facilita los procesos
naturales de cicatrización y curación de las heridas.
Recomendaciones
Dictar conferencias donde se aclaren todas las interrogantes sobre el uso
del plasma rico en plaquetas como un método de ayuda a la cicatrización, en
pacientes con dificultad para ello, como lo son los diabéticos, siendo en la
actualidad un novedoso e importante método en procesos quirúrgicos
odontológicos para conseguir una buena regeneración tisular.
Se debe publicar los resultados obtenidos de estas investigaciones para
que estén al alcance de todas las personas, en especial los Odontólogos, Médicos,
Bionalistas, entre otros.
Es un hecho resaltante la necesidad de concientizar a nuestra población
acerca de la necesidad de someterse a un control odontológico con cierta
periodicidad.

80
REFERENCIAS BIBLIOGRÁFICAS
ADA. Expert Committee on the diagnosis and classification of Diabetes Mellitus.
Report of the Experts. Diabetes Care 1997; 20: 1183-97.
Anitua E. (1999). Plasma rich in growth factors: preliminary results of use in the
preparation of future sites for implants. Int J Oral Maxillofac Implant.
14(4):529-35
Arias, F. (2006). El Proyecto de Investigación. Introducción a la Metodología de
la investigación. 5ta Edición. Editorial Episteme. Caracas-Venezuela.
Arpornmaeklong, P. y Cols. (2004) Influence of platelet-rich plasma (PRP) on
osteogenic differentation of rat bone marrow stromal cells. An in vitro
study. Int. J. Oral Maxillofac Surg. 33:60-70.
Arteaga, A. y Cols. (1997) Manual de Diabetes y Enfermedades Metabólicas.
Depto.Nutrición, Diabetes y Metabolismo. Escuela de Medicina. P.
Universidad Católica de Chile. Chile.
Babbie, E. (2000) Fundamentos de la Investigación Social. Internacional
Thompson Editores. México
Balestrini, M. (2006) Como se elabora el Proyecto de Investigación. 6ta Edición.
Caracas-Venezuela.
Beca, T; y Cols. (2007) Plasma rico en plaquetas. Una revisión bibliográfica.
AvPeriodon Implantol.; Volumen 19 - Nº 1. Madrid. Extraido el 27 de
Noviembre de 2011 desde
http://scielo.isciii.es/pdf/peri/v19n1/original4.pdf

81
Beca T, Hernández G, Morante S, Bascones A. Plasma rico en plaquetas. Una
revisión bibliográfica. Av Periodon Implantol. 2007; choi, mark ,
landesberg, tayapon
Bisquerra R. (2002). Metodología de la Investigación Educativa. Editorial La
Muralla. Madrid.
Butterfield, K.Y Cols. (2005). Effect of platelet rich plasma with autogenous bone
graft for sinus augmentation in a rabbit model. J Oral Maxillof Surg.
63:370-6.
Caiceo y Mardones. (2003). Principales tipos de investigación cualitativa.
Candidus editores. Guanare - Venezuela.
Castro, F. (2001). El Proyecto de Investigación y su Esquema de Elaboración.
Editorial Colson C.A, Caracas
Ceccotti, E., Sforza, R. y Pezza, V (2007) El diagnostico en clínica
estomatológica. Editorial medica panamericana.
Cohen B, Kramer I. Fundamentos científicos de odontología. La Habana; 1981. p.
305. (Edición revolucionaria)
Choi, B. y Cols. (2005) Effect of platelet-rich plasma (PRP) concentration on the
viability and proliferation of alveolar bone cells: an in vitro study. Int J
Oral Maxillofac. Surg. 34:420-4.
Denzin, N. K y Lincoln, Y.S (1994). Handbook of qualitative resarch, Thousand
Oaks, Sage. En winegardner, Karen (2002) The case study method of
scholarly research.
Davis JH: Clinical Suregery, CV Mosby, 1987

82
García, A. (2007) Biopsia en cirugía bucal. En Donado, M. editor. Cirugía bucal.
Patología y técnica. Madrid: Donado, M. (1990).
Domínguez, R., Galeana, M., Pérez, V. (2002) Manual de Cirugía Menor. Aran.
Ediciones, S.L. Madrid.
Dr. D. Ignacio Conget. Rev Esp Cardiol 2002;55(5):528-35 Endocrinología y
Diabetes. Hospital Clinic i Universitari. Villarroel, 170.
Dra. Maritza Cáceres Mesa, Msc. Rubén García Cruz FUENTES DE RIGOR EN
LA INVESTIGACIÓN CUALITATIVA
DR Luis O. Rodríguez García,1 Dra. Reina Guiardinu Martínez,2 Rev Cubana
Estomatol 2006; 43(4) Quistes de los maxilares. Revisión bibliográfica
Fernández, R.; López, M.; y Ruiz, E. (2005). Plasma rico en factores de
crecimiento en cirugía bucal. Revista Odontológica Mexicana. Volumen 9
–Nº 3. México.
Freymiller, E. Aghaloo, T. (2004). Platelet rich plasma: Ready or not? J Oral
Maxillofac Surg. 62:484-8.
Froum, S. y Cols. (2002). Efecto del plasma rico en plaquetas sobre el crecimiento
óseo y la osteointegración en injertos de seno maxilar en seres humanos:
tres informes de casos bilaterales. Revista Internacional de Odontología
Restauradora y Conservadora. 6(1):45-53.
Gay, E. Cosme., Berini, A. (2004). Tratado de Cirugía Bucal. Tomo I. Ediciones
Ergón, S.A. Madrid.
González, L. (2006). Plasma rico en plaquetas. Revista Española de Cirugía Oral
y Maxilofacial. Volumen 28 –Nº 2. Colombia.

83
González, S.; Ortiz, G. (2004). “Plasma Rico en Plaquetas: Una alternativa para
acelerar el proceso de cicatrización ósea”. Revista CES Odontología.
Volumen 17 –Nº 1. Colombia.
Herrerías, J. Diaz, A. Jimenez, M. (1996). Tratado de Hepatologia. Tomo I.
España: Universidad de Sevilla. Secretariado de Publicaciones.
Howell, HT. Y Cols. (1997). A fase I / II clinical trial to evaluate a combination of
recombinant human plateletderived growth factor-BB and recombinant
human insuline-like growth factor-I in patients with periodontal disease. J
Periodontol. 68(12):1186-93.
M, Donado(2005) cirugía bucal , patología y técnica 3era edición.
Kramer IRH, Pindborg JJ, Shear M. Histological typing of odontogenic tumours.
Berlin: Springer-Verlag.1992 (Ref. 1).
Martínez, S. (1996). Cirugía. Bases del conocimiento quirúrgico. Mexico:
Mcgraw-Hill Interamericana Editores, S.A de C.V.
Marx, R. y Cols. (1998). Platelet rich plasma: Growth factor enhancement for
bone grafts. Oral Surg. Oral Med. Oral Pathol Oral Radiol Endod.
85(6):638-46.
Oyama, T. y Cols (2004). Efficacy of Platelet rich plasma in alveolar bone
grafting. J Oral Maxillofacial Surg. 62:555-8.
Regezzi.J. sciuba. J patologia bucal correlaciones clínico patológicas. Edit Mc
graw-hill 2000.
Rodak, B. (2004). Hematología: fundamentos y aplicaciones clínicas. 2da
edición. Argentina: Editorial medica Panamericana.

84
Tamashiro, T. y Mosquera, A (2005) Cirugía y Cirujanos, Academia mexicana
de cirugía volumen 73, n.2.
Taylor, E. (1996). Manual de cierre de heridas. Ediciones Johnson y Johnson.
Chile.
Wilson,S (1997). The use of ethografic tchniques in educational research, review
ineducational research, 47. En Rusque, A.M (2001).

85

86
REPÚBLICA BOLIVARIANA DE VENEZUELA
UNIVERSIDAD JOSÉ ANTONIO PÁEZ
FACULTAD DE CIENCIAS DE LA SALUD
ESCUELA DE ODONTOLOGÍA
AUTORIZACIÓN DE CASO CLÍNICO
Quien suscribe, Dr. ________________________; C.I. V-____________, procedente de
Maracaibo Edo. Zulia, Odontólogo especialista en Cirugía Maxilofacial, autorizo a las
bachilleres; Fabiana Laguna C.I 19.068.398 y Carmen Zarate C.I 18.543.233, Caso
clínico de EXTIRPACION DE QUISTE ODONTOGENICO Y LA APLICACIÓN DEL
PLASMA RICO EN PLAQUETAS, el cual fue realizado en paciente diabético tipo II
(Paciente: Larry González), para la realización de su trabajo de grado, titulado: USO DE
PLASMA RICO EN PLAQUETAS EN EXTIRPACION DE QUISTE
ODONTOGENICO EN PACIENTE CON DIABETES MELLITUS TIPO II.
Dr. Fernando Navarro
Br. Fabiana Laguna Br. Carmen Zarate
San Diego, Agosto 2012.