Hiperplasia Prostatica Benigna
-
Upload
sara-franco-barreto -
Category
Documents
-
view
333 -
download
8
Transcript of Hiperplasia Prostatica Benigna

Hiperplasia Prostática Benigna
(HPB)
Dr. Amado Mole Cholima
Cirujano Urólogo

Hiperplasia prostática benigna
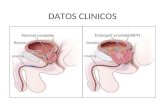
• La Hiperplasia Prostática Benigna HPB— es una condición que aumentan en numeros y tamano de las celulas de la glándula prostática en los hombres. La próstata es la glándula que se encuentra entre la vejiga y la uretra .
• A medida que los hombres envejecen la glándula prostática aumenta de tamaño lentamente. A medida que la próstata se hace más grande, puede presionar la uretra y hacer que el flujo de la orina sea más lento y menos fuerte.
• La próstata normal mide entre 3 y 4 cm de ancho, 4 a 6 cm de largo y 2 a 3 cm de espesor. Estructuralmente está compuesto de tejido fibromuscular (30 a 50%) y células epiteliales glandulares (50 a 70%).
• La porción glandular de la próstata se compone de una gran zona periférica y una pequeña zona central; juntas constituyen cerca del 95% de la glándula. El 5% restante lo forma una zona de transición.
• Del 60 al 70% de todos los cánceres prostáticos ocurren en la zona periférica, del 10 al 20% en la zona de transición y 5 al 10% en la zona central.

FACTORES DE RIESGO
Existen tres factores de riesgo principales para BPH:• Edad - El riesgo de BPH incrementa con la edad, comenzando
aproximadamente a los 40 años. La incidencia incrementa con la edad; el 50% para la edad de 50 años y el 80% para la edad de 80 años.
• Origen étnico - El riesgo de BPH comienza a incrementar en hombres afroamericanos aproximadamente cinco años antes de lo que lo hace en hombres estadounidenses de raza blanca. Esta condición es menos común entre hombres que viven en países asiáticos.
• Sexo - La BPH ocurre únicamente en hombres.

EFECTOS PATOLÓGICOS SOBRE EL APARATO URINARIO
• El proceso patológico se caracteriza por el depósito de tejido conjuntivo y elastina entre las fibras musculares, lo que da como resultado el debilitamiento de la contracción. También se produce cierta degeneración de las células nerviosas del músculo; esto conlleva hipersensibilidad posfuncional, desbalance de los neurotransmisores y disminución de la sensibilidad, que en conjunto ocasionan inestabilidad del músculo constrictor y pérdida de su capacidad de respuesta, Por último, la mala función muscular intravesical y el aumento del volumen de la orina residual originan hidronefrosis y disfunción de las vías urinarias altas.

FISIOPATOLOGIA DE LOS SÍNTOMAS• Los síntomas de HPB pueden considerarse como de naturaleza
irritativa y obstructiva. Entre los síntomas obstructivos, la disminución en la fuerza de calibre del chorro de orina debida a compresión uretral es una característica temprana y constante de HPB. El músculo constrictor es incapaz de sostener la presión hasta el final de la micción. Por la misma razón hay goteo terminal y vaciamiento incompleto, pero también puede ser por tejido prostático obstructivo a nivel del cuello vesical causando un efecto de “válvula esférica”.
• Síntomas irritativos como la nocturia y la urgencia urinaria aparecen por varias razones. Primera, el vaciamiento incompleto en cada micción da como resultado intervalos más breves entre ellas. Segunda, la presencia de una próstata agrandada provoca la respuesta de vaciamiento en la vejiga con mayor frecuencia que en individuos normales, especialmente si el crecimiento prostático es hacia el interior de la vejiga y compromete su volumen. Los síntomas de polaquiuria son más pronunciados en la noche porque disminuye la inhibición cortical normal y también el tono normal de la uretra y del esfínter se reduce durante el sueño. Los síntomas de urgencia y disuria son poco comunes, pero pueden obedecer a varios factores. Éstos incluyen incapacidad para vaciar la vejiga a pesar del aumento en la presión del constrictor, inestabilidad del mismo; presencia de infecciones y cálculos secundarios a la estasis urinaria.

FISIOPATOLOGIA DE LOS SÍNTOMAS
• Los síntomas obstructivos son comunes cuando la próstata está muy crecida. El predominio de síntomas irritativos debe sugerir disfunción de la miccion distinta de HPB.
• Pacientes con HPB pueden presentar retencion urinaria aguda por el aumento de tamaño de la glándula . Los factores desencadenantes incluyen infarto prostático, bajas temperaturas, alcohol, agentes anticolinérgicos, agentes adrenérgicos alfa, fármacos psicotrópicos e ignorar el el primer deseo de orinar.

SÍNTOMAS • Goteo o escape de orina. • Orinar con más frecuencia, principalmente en la noche. • Urgencia para orinar. • Retención de orina o incapacidad de orinar. • Chorro de orina débil, con pausas e interrupciones. • Estos problemas pueden llevar a una o más de las
siguientes condiciones:• Incontinencia. • Daños al riñón. • Daños a la vejiga. • Infecciones del tracto urinario. • Cálculos en la vejiga. • Los síntomas de la hiperplasia prostática benigna
pueden parecerse a los de otras condiciones o problemas médicos. Consulte siempre a su médico para el diagnóstico.

SIGNOS• Ardor al orinar. • Orina turbia y o muy fétida. • Fiebre o malestar general. • Salida de secreciones o flujos por el pene. • Incapacidad para orinar. • Dolor en la parte baja del abdomen.
HPB puede revelar signos de uremia si la enfermedad se encuentra en etapa avanzada y ha causado insuficiencia renal. Los signos de insuficiencia renal incluyen presion arterial elevada, respiración y pulso rápidos (manifestación de anemia y acidosis metabólica), pericarditis, palidez de lechos ungueales, datos neurológicos de asterexis, estado mental disminuido y neuropatía periférica.
Es importante el examen de pene y uretra para excluir otras causas de obstrucción del orificio de salida como constricción, carcinoma, estenosis meatal, o fimosis. El crecimiento prostático causado por HPB con frecuencia permite palpar la próstata agrandada con superficie mucosa lisa en su porción rectal. El crecimiento prostático ocurre en ambas direcciones: anteroposterior y vertical.
La presencia de nódulos firmes o duros, irregularidades, induraciones o de una próstata con zonas difusas de dureza pétrea, sugiere cáncer prostático.

PRUEBAS DIAGNÓSTICAS
Mientras más temprana el diagnóstico, menor el riesgo del desarrollo de complicaciones. La demora en el diagnóstico puede causar daños permanentes a la vejiga, en cuyo caso el tratamiento de la HPB puede ser ineficaz.
• Examen rectal digital (su sigla en inglés es DRE) - procedimiento mediante el cual el médico introduce en el recto un dedo enguantado para examinar el recto y la glándula prostática para detectar señales de cáncer.

PRUEBAS DIAGNÓSTICAS
• Estudios radiológicos y de imágenes Durante mucho tiempo la función de los estudios radiológicos en la
valoración y el manejo de HPB han sido: *evaluar su tamaño *determinar el grado de disfunción vesical y el volumen de orina residual*excluir otras patologías, relacionadas o no, con HPB.
Hoy día, la principal indicación es la hematuria. En este caso puede llevar a cabo mediante urografía intravenosa (UIV), pielografía retrógrada o ultrasonografía.

PRUEBAS DIAGNÓSTICAS
• URETROCISTOSCOPIA

PRUEBAS DIAGNÓSTICAS
• Cistoscopia (llamada también uretrocistoscopia) - examen mediante el cual se introduce un tubo flexible con una pequeña cámara a través de la uretra para examinar la vejiga y el tracto urinario y detectar anomalías estructurales u obstrucciones, como los tumores o cálculos.
• Estudio del flujo urinario - examen mediante el cual el paciente orina en un dispositivo especial que mide la rapidez con que fluye la orina. La disminución del flujo puede sugerir hiperplasia prostática benigna (HPB). Los nomogramas de flujo en relación con volumen intravesical sugieren que con un volumen de 125 a 150 ml los individuos normales muestran una velocidad promedio de flujo de 12 ml/seg y flujo máximo de cercano a 20 ml/seg. A medida que aumenta la gravedad de la obstrucción, también crece la frecuencia de la micción y se reduce el volumen de orina expulsado.

PRUEBAS DIAGNÓSTICAS
• Uretrocistoscopia - Está indicada en hombres con antecedentes de hematuria, estenosis, lesión uretral o cirugía previa de vías urinarias bajas.
Cuando se determina la necesidad de cirugía, la cistoscopia es útil por diversos motivos:
*deben localizarse los orificios ureterales para prevenir lesiones inadvertidas;
*la valoración de la capacidad, trabeculaciones y divertículos vesicales aporta una idea de la recuperación posoperatoria esperada;
*en ocasiones se detectan cálculos o cánceres vesicales pequeños que no se reconocieron en la evaluación preoperatoria.

DIAGNÓSTICO DIFERENCIAL
Síntomas de obstrucción del cuello vesical similares a los de HPB pueden deberse a disfunción neurovesical, defectos anatómicos y funcionales del cuello vesical y uretra proximal, prostatitis aguda y cronica, y constriccion uretral. Entre las disfunciones neurovesicales, la vejiga neuropática puede producir contractura del músculo constrictor con escaso flujo de orina y orina residual abundante. La vejiga neuropática puede ser secundaria a trastornos neurológicos, neuropatía periférica, diabetes, alcoholismo y también resultado del uso de medicamentos (tranquilizantes, bloqueadores ganglionares y parasimpático-líticos)

TRATAMIENTO
Será determinado por su médico basándose en lo siguiente:
• Su edad, su estado general de salud y su historia médica. • Qué tan avanzada está la enfermedad. • Su tolerancia a determinados medicamentos, procedimientos o
terapias. • Sus expectativas para la trayectoria de la enfermedad. • Su opinión o preferencia.

Tratamiento Farmacológico
• Bloqueador alfa1 y alfa2: Fenoxibenzamina (5 a 10mg, oral/ 2 veces al dia)
• Bloqueadores alfa1: Prazosin (1 a 5mg/ 2 veces al dia)Terazosin (2 a 10mg/ 2 veces al día VO)
Indoramina (50mg/ 2 veces al día) Alfuzosin (3 a 4mg/3 veces al día)
Nicerogolina (4mh/2 veces al día IM)• Antagonista de serotonina: Ketanserin (10mg/1 vez al día IV,
disponible en forma oral)
Los efectos colaterales de los bloqueadores alfa se relacionan con sus efectos antihipertensivos, puede ocurrir taquicardia, palpitaciones, cansancio, debilidad y congestión nasal.
Los bloqueadores alfa seletivos tienen efecto secundarios benéficos que incluyen la baja del colesterol y los triglicéridos séricos.

Tratamiento Hormonal
Agente Mecanismo de acción Efectos colaterales
Análogos GnRH: Leuprolide, Goserilin, Buserilin, Nafralin
Bloquea la secreción hipofisiaria de LH. Reduce el valor de T y DHT
Pérdida de la libido, impotencia, bochornos, ginecomastia.
Antiandrógenos: Flutamide, Nilutamide, Kasadex
Bloquea los receptores de andrógenos en el núcleo.
Impotencia 10 a 15%, diarrea 10 a 20%, ginecomastia 15%
Inhibidores de 5-α reductasa: Finasteride (Proscar), Epristide
Bloquea la enzima 5-α reductasa que convierte T a DHT
Cefalea, no hay impotencia, perdida mínina de la libido
Agentes combinados: Efectos progestacional, antiandrogénico, y antigonadotrófico. Acetato de ciproterona y de megestrol
Bloquea la liberación de LH y la captación de andrógenos en receptores nucleares
Impotencia, pérdida de la libido 100%
Inhibidores de aromatasa: testolactona, Atemestane
Bloquea la conversión en la periferia de T a estrógenos.
Cefalea ocasional, No hay impotencia ni pérdida de la libido

Tratamiento Quirúrgico
Se realiza mediante varias tecnicas con accesos transuretral, suprapúbico y perineal.
• 1) Prostatectomía transuretral (RTU): El objetivo es extirpar la porción adenomatosa de la próstata, causante de la obstrucción, por la vía uretral por medio de resectoscopio transuretral y electrocauterio. La técnica de la resección, consiste en resección inicial de las fibras del cuello de la vejiga y del adenoma entre las posiciones correspondientes a las 5 y 7 del reloj y resección subsecuente y por cuadrantes de la glándula hiperplásica.
Para indicar RTU debe incluir una valoración de los síntomas, flujometría urinaria, medición de orina residual, estimación del tamaño de la próstata, urianálisis. La preparación preoperatorio consta, además del examen urologico, de biometría completa, Rx de tórax y ECG, electrólitos en suero y creatinina sérica.
Se recomienda a los pacientes tratados con aspirina u otros antiinflamatórios que suspendan su uso 10 días antes de la cirugía. Las modalidades de anestesia pueden ser por bloqueo raquídeo o epidural, o anestesia general.
Las complicaciones inmediatas son: retención urinaria (6.5%), hemorragia posoperatoria (4%), retención de coágulos (3%), e infecciones de vías urinarias (2%).
Las complicaciones tardías son: impotencia, incontinencia, y contractura del cuello vesical.
Los pacientes sometidos a RTU revela que los síntomas de la micción se resuelven en 80 al 90% de los pacientes luego de un año; 60 a 75% después de cinco años; 5% de los pacientes requiere una nueva PTU después de cinco años.

• 2) Incisión transuretral de la próstata (ITUP): Está indicada en pacientes con síntomas obstructivos y próstata pequeña o de tamaño normal en quienes una PTU se considera excesiva para aliviarlos síntomas. Es diferente a la PTU por realizar incisiones superficiales en la uretra prostática dejando intacto el cuello de la vejiga, se practico incisión extensa, desde los orificios ureterales hasta el veru montanum, en la posición correspondiente a las 6 del reloj. Se notaran resultados comparables a los de PTU con respecto a la mejoría de los síntomas objetivos y subjetivos y también la reducción de los tiempos de operación y de recuperación posoperatoria.
• 3) Prostatectomía abierta: Para la enfermedad benigna la técnica esta casi abandonada. Las indicaciones para prostatectomía son tamaño de la glandula superior a 60g, y en ocasiones, la necesidad de procedimientos adicionales como cistolitotomía o extracción de divertículos. La preparación preoperatorio, los requerimientos anestésicos y casi todas las complicaciones posoperatorias son similares a las de PTU.
El objetivo de la cirugía es la enucleación del adenoma.

Prostatectomía con láser
Las ventajas de la prostatectomía con láser sobre la PTU incluyen sencillez técnica y falta de complicaciones tales como absorción transoperatoria de líquidos, sangrado, eyaculación retrógrada, impotencia e incontinencia. Los pacientes tienen una estancia hospitalaria más corta y una recuperación posoperatoria más rápida.
Hay dos técnicas para PTU con láser: una trabaja con coagulación y la otra causa evaporación . En la técnica de coagulación, hay suficiente energía en la aplicación del láser para coagular, pero no para evaporar, el tejido adenomatoso. El tejido coagulado termina por necrosarse y se desprende de manera gradual a lo largo de varias semanas o meses. La ventaja de esta técnica es el corto tiempo de operación, pero su desventaja es la incidencia en el 32.2% de retención urinaria prolongada (más de cuatro días) y un índice de reoperaciones del 3.7 al 18%. La técnica de evaporación requiere un haz con densidad de alto poder, lo que se logra disminuyendo la divergencia del haz y aumentando la proximidad del haz al tejido; y tiene una incidencia mucho menor de retención urinária (< 5%).

• Dilatación transuretral de la próstata con globo (DTUG):Este procedimiento implica el uso de globos no compresibles de 30
mm para dilatar la próstata bajo presión que se mantiene por 15minutos. Esta técnica es reemplazada por el láser y otras tecnologías.
• Hipertermia con microondas:El objetivo es producir daño tisular con calor en neoplasmas que no
pueden aumentar su aporte sanguineo en respuesta al daño inducido por el calor. El objetivo es alcanzar una temperatura de 42 a 45 ˚C en la zona de transición. Se puede practicar por las rutas transuretral o transrectal, sendo la primera más eficaz.
• Las técnicas: Ultrasonido de alta intensidad dirigido y Ablación con aguja transurectal (AATU) son muy parecidas con la técnica de Hipertermia con microondas y todas ella aún están bajo estudios.
• Prótesis prostáticas:Las prótesis metálicas de expansión se han utilizado con buenos
resultados. Las sondas espirales también se emplean y se pueden instalar bajo endoscopia y con guía radiológica. Algunas publicaciones afirman que la sonda en la uretra se cubre de urotelio luego de 4 a 6 meses.