Pedoman Pengendalian Penyakit Jantung-dan-pembuluh-darah (1)
Darah Dan Pembuluh Darah
-
Upload
doctarisya -
Category
Documents
-
view
154 -
download
13
description
Transcript of Darah Dan Pembuluh Darah

2.1 Penyakit Darah
2.1.1 Kelainan Pembekuan Darah
Defisiensi herediter masing-masing dari sepuluh factor pembekuan telah diterangkan.
Haemofili A (defisiensi factor VIII) dan haemofili B (penyakit Christma,defisiensi factor IX).
(Hoffbrand dan Pettit. 1996)
Hemofilia berasal dari bahasa Yunani Kuno, yang terdiri dari dua kata yaitu haima yang
berarti darah dan philia yang berarti cinta atau kasih sayang. Hemofilia adalah suatu penyakit
yang diturunkan, yang artinya diturunkan dari ibu kepada anaknya pada saat anak tersebut
dilahirkan.
Darah pada seorang penderita hemofilia tidak dapat membeku dengan sendirinya secara
normal. Proses pembekuan darah pada seorang penderita hemofilia tidak secepat dan sebanyak
orang lain yang normal. Ia akan lebih banyak membutuhkan waktu untuk proses pembekuan
darahnya.
Penderita hemofilia kebanyakan mengalami gangguan perdarahan di bawah kulit; seperti luka
memar jika sedikit mengalami benturan, atau luka memar timbul dengan sendirinya jika
penderita telah melakukan aktifitas yang berat; pembengkakan pada persendian, seperti lulut,
pergelangan kaki atau siku tangan. Penderitaan para penderita hemofilia dapat membahayakan
jiwanya jika perdarahan terjadi pada bagian organ tubuh yang vital seperti perdarahan pada otak.
Hemofilia terbagi atas dua jenis, yaitu :
- Hemofilia A; yang dikenal juga dengan nama :
- Hemofilia Klasik; karena jenis hemofilia ini adalah yang paling banyak kekurangan faktor
pembekuan pada darah.
- Hemofilia kekurangan Factor VIII; terjadi karena kekurangan faktor 8 (Factor VIII) protein
pada darah yang menyebabkan masalah pada proses pembekuan darah.
- Hemofilia B; yang dikenal juga dengan nama :
- Christmas Disease; karena di temukan untuk pertama kalinya pada seorang bernama Steven
Christmas asal Kanada
- Hemofilia kekurangan Factor IX; terjadi karena kekurangan faktor 9 (Factor IX) protein
pada darah yang menyebabkan masalah pada proses pembekuan darah.
1

Hemofilia A atau B adalah suatu penyakit yang jarang ditemukan. Hemofilia A terjadi
sekurang - kurangnya 1 di antara 10.000 orang. Hemofilia B lebih jarang ditemukan, yaitu 1 di
antara 50.000 orang.
Hemofilia tidak mengenal ras, perbedaan warna kulit atau suku bangsa.Hemofilia paling
banyak di derita hanya pada pria. Wanita akan benar-benar mengalami hemofilia jika ayahnya
adalah seorang hemofilia dan ibunya adalah pemabawa sifat (carrier). Dan ini sangat jarang
terjadi. (Lihat penurunan Hemofilia). Sebagai penyakit yang di turunkan, orang akan terkena
hemofilia sejak ia dilahirkan, akan tetapi pada kenyataannya hemofilia selalu terditeksi di tahun
pertama kelahirannya.
Tingkatan Hemofilia
Hemofilia A dan B dapat di golongkan dalam 3 tingkatan, yaitu :
Klasifikasi Kadar Faktor VII dan Faktor IX di dalam
darah
Berat Kurang dari 1% dari jumlah normalnya
Sedang 1% - 5% dari jumlah normalnya
Ringan 5% - 30% dari jumlah normalnya
Penderita hemofilia parah/berat yang hanya memiliki kadar faktor VIII atau faktor IX
kurang dari 1% dari jumlah normal di dalam darahnya, dapat mengalami beberapa kali
perdarahan dalam sebulan. Kadang - kadang perdarahan terjadi begitu saja tanpa sebab yang
jelas.Penderita hemofilia sedang lebih jarang mengalami perdarahan dibandingkan hemofilia
berat. Perdarahan kadang terjadi akibat aktivitas tubuh yang terlalu berat, seperti olah raga yang
berlebihan. Penderita hemofilia ringan lebih jarang mengalami perdarahan. Mereka mengalami
masalah perdarahan hanya dalam situasi tertentu, seperti operasi, cabut gigi atau mangalami luka
yang serius. Wanita hemofilia ringan mungkin akan pengalami perdarahan lebih pada saat
mengalami menstruasi.
(http://www.hemofilia.or.id/hemofilia.php)
2.1.2 Anemia
I. Anemia defisiensi hematin
1. Defisiensi besi
2

Defisiensi besi adalah penyebab dasar pada 500 juta kasus anemia di seluruh dunia. Besi
dari makanan diabsorbsi di usus halus bagian atas. Besi ditransportasikan dalam darah oleh
transferin dan disimpan dalam bentuk terikat dengan feritin.
Penyebab defisiensi besi adalah kehilangan darah dari slauran pencernaan atau saluran
urogenital. Kebutuhan besi yang meningka pada kehamilan dapat menyebabkan defisiensi besi
maternal. Defisiensi besi memiliki gambaran klinis penting yang berkaitan dengan anemia yaitu
lelah, sesak napas, kaki dan pergelangan kaki bengkak, membran mukosa pucat dan yang lebih
sering terjadi defisiensi dalam jaringan (stomatitis angularis, glositis).
Defisiensi besi dicurigai jika ditemukan anemia mikrositik(sel darah merah berukuran
kecil) dan hipokrom( sel darah merah dengan kadar hemoglobin berkurang). Kadar besi dan
feritin dalam serum rendah dan kapasitas ikat besi total (transferin)tinggi. Feritin merupakan
protein fase akut yang kadarnya bisa normal atau meningkat pada pasien dengan inflamasi,
keganasan, penyakit hati, walaupun terdapat defisiensi besi. Pemeriksaan yang yang lebih
spesifik untuk memastikan defisiensi besi adalah kadar reseptor trasferin dalam serum yang
meningkat pada defisiensi besi
2. Defisiensi vitamin B12
Penyebab defisiensi vitamin B12 di Inggris paling sering adalah anemia pernisiosa dan
penyebab lainnya antara lain adalah malabsorbsi vit B12 pada ileum terminal. Dimana anemia
jenis ini menyerang usia sekitar 60 tahun. Pada anemia pernisiosa terdapat antibodi antara lain :
Sel parietal lambung, sehingga mengakibatkan gastritis autoimun dan mengurangi
sekresi faktor intrinsik
Faktor intrinsik, sehingga mencegah terjadinya pengikatan vitamin B12
Defisiensi vitamin B12 memilki gambaran klinis seperti gejala anemia pada umumnya
yaitu ikterus ringan, glositis, dan penurunan berat badan. Anemia pernisiosa merupakan penyakit
autoimun dan oleh karena penyakit autoimun lainnya seperti vitiligo serta gangguan neurologis.
Sebagain besar pasien mengalami anemia makrositik dengan sumsum tulang
megaloblastik (adanya hambatan pematangan prekursor sle darah merah), trombositopenia
sedang/ringan dan leukopenia sering ditemukan. Pada defisiensi B12 ini ditemukan kadar
vitamin B12 seru rendah dan ditemukan antibodi terhadap faktor intrinsik.
3. Defisiensi folat
3

Defisiensi folat merupakan penyebab umum anemia makrositik. Folat terdapat dalam
jumlah yang banyak pada sayur berwarna hijau dan diabsorbsi terutama pada usus halus bagian
atas. Defisiensi folat dapat terjadi akibat :
Defisiensi dalam diet
Malabsorbsi, seperti pada penyakit seliaka
Kebutuhan yang meningkat drastis, misalnya pada anemia hemolitik
Kebutuhan yang meningkat, misalnya pada kehamilan
Obat antagonis folat, seperti metotreksat
Adanya anemia makrositik yang disertai rendahnya kadar folat dalam sel darah merah dan serum
menegakkan diagnosis dan sumsung tulang terliat megaloblastik.
II. Anemia hemolitik
Pada anemia hemolitik, masa hidup sel darah merah lebih pendek daripada sel darah
merah normal yang dapat hidup sampai 120 hari. Walaupun sumsung tulang dapat meningkatkan
produksi sel darah merah sampai tujuh kali, namun jumlah ini tetap tidak mencukupi dan
terjadilah anemia. Peningkatan sedemikian besarnya pada produksi sel darah merah
meningkatkan kebutuhan folat yang jika tidak terpenuhi dapat memicu terjadinya defisiensi folat.
Hemolisis dapat terjadi kongenital maupun didapat Gambaran klinis yang umum adalah pucat,
ikterus, splenomegali yang bervariasi.
Kelainan pemeriksaan laboratorium pada hemolisis menunjukkan tanda-tanda
peningkatan jumlah sel darah merah yang dihancurkan :
Peningkatan jumlah bilirubin plasma yang tidak terkonjugasi
Peningkatan kadar laktat dehidrogenase plasma yang telah dilepaskan dari sel
darah merah yang rusak
Kadar haptoglobin plasma yang rendah atau tidak ada sama sekali
1. Anemia hemolitik herediter, penyebabnya antara lain :
Sferositosis herediter
Penyakit dominan autosomal ini menghasilkan membran sel darah merah yang abnormal
dan biasanya timbul pada masa kanak-kanak dengan pucat dan seranga ikterus. Dan biasanya
terdapat dalam riwayat keluarga. Pada pemeriksaan ditemukan sferosit(sel darah merah yang
berukuran kecil, sferis, berwarna gelap tanpa ada daerah pucat di tengah) tepatnya pada apus
darah.
4

Defisiensi enzim sel darah merah
Defisiensi dari hampir enzim apapun yang terlibat dalam metabolisme glukosa sel darah
merah dapat mengakibatkan anemia hemolitik. Penyebab yang paling pentig adalah defisiensi
glukosa-6-fosfat dehidrogenase dan defisiensi piruvat kinase. Sebagian orang dengan defisiensi
G6PD ini biasanya asimptomatik sampai terjadi serangan hemolitik akut yang dipicu oleh infeksi
dan jenis obat.
Defisiensi piruvat kinase
Merupakan penyakit resesif autosomal yang jarang terjadi. Gambaran klinis dapat
bervariasi namun kebanyakan timbul pada masa kanak-kanak dengan anemia dan ikterus.
Splenomegali biasanya hanya ringan. Ditemukan anemia hemolitik ”prickle cells” yang aneh
pada darah dan penurunan aktifitas PK yang signifikan pada sel darah merah.
2. Anemia hemolitik didapat, penyebabnya antara lain :
Purpura trombositopenik trombotik (TTP)
Ditandai dengan adanya fragmen sel darah merah pada apus darah, trombositopenia,
kelainan neurologis, gangguan ginjal dan demam.Adanya kerusakan sel endotel dan agregasi
trombosit merupakan patogenesis penyakit purpura trombositopenik trombotik.
Sindrom uremik hemolitik
Ditandai dengan anemia hemolitik mikroangiopati, trombositopenia dan gangguan ginjal.
Etioloinya sering tidak diketahui namun yang paling sering adalah E.coli.
Hemolisis kardiak
Ini biasanya terjadi setelah penggunaan katup jantung prostetik dan disebabkan oleh
kebocoran kecil di sekitar katup. Pasien mengalami anemia dan apus darah ditemukan
fragmentasi sel darah
II. Anemia hemolitik autoimun
Anemia hemolitik autoimun dapat disebabkan oleh antibodi panas atau dingin.
Gambaran klinisnya adalah kelelahan, letargi, kadang terjadi gagal jantung. Splenomegali sering
ditemukan. Selain gambaran klinis hemolisis, pada apus darah ditemukan sferosit dan pada
beberapa kasus ditemukan aglutinasi sel darah merah.
Hemolisis yang dimediasi antibodi panas
Biasanya diakibatkan pengikatan sel darah merah oleh IgG yang menyebabkan fagositosis di
limpa. Penyebabnya antara lain :
5

Idiopatik
Penyakit limfoproliferatif
Penyakit autoimun
Penyakit inflamasi usus
Obat-obatan
Hemolisis yang dimediasi antibodi dingin
Biasanya IgM dapat bersifat poliklonal dan timbul sebagai kosekuensi dari infeksi atau
bersifat monoklonal pada penyakit limfopriliferatif atau keadaan idiopatik-penyakit hemaglutinin
dingin
Hemoglobinuria paroksismal dingin
Kelainan yang jarang terjadi ini biasanya sembuh dengan sendirinya, paling sering
ditemukan pada anak-anak dan sering didahului oleh riwayat penyakit akibat virus. Penyebabnya
adala antibodi dingin IgG poliklonal. (Davey, 2005 :304-309)
2.1.2 Thalasemia
Talasemia merupakan suatu penyakit darah yang ditandai dengan berkurang atau
ketiadaan produksi dari hemoglobin normal. Talasemia biasanya terjadi di daerah-daerah dimana
terjadi endemik malaria, khususnya malaria yang disebabkan oleh Plasmodium falciparum
Darah terdiri dari plasma yang berupa cairan, sel darah merah (eritrosit), sel darah putih
(leukosit), dan keping darah (trombosit). Leukosit berfungsi untuk melindungi tubuh terhadap
infeksi, dan trombosit berfungsi untuk mekanisme pembekuan darah. Eritrosit membawa satu
protein yang disebut hemoglobin yang berfungsi untuk mengikat oksigen di paru-paru,
membawanya ke peredaran darah, dan melepaskannya ke sel dan jaringan tubuh.
Molekul hemoglobin terdapat pada semua eritrosit dan menjadi penyebab dari merahnya
warna darah manusia. Hemoglobin terdiri dari haem (suatu kompleks yang terdiri dari zat besi)
dan berbagai macam globin ( rantai protein yang ada di sekeliling kompleks haem). Pada orang
normal, hemoglobin dibagi menjadi :
1. Hb A (95%-98%)
HbA mengandung dua rantai alpha (α) dan dua rantai beta (β).
6

2. Hb A2 (2%-3,5%)
HbA2 mempunyai dua rantai alpha (α) dan dua rantai delta (δ).
3. Hb F (<2%)
HbF diproduksi pada saat masa kehamilan dan akan menurun seiring dengan
bertambahnya usia. HbF mempunyai dua rantai alpha (α) dan dua rantai gamma (γ).
Pada talasemia terjadi kelainan pada gen-gen yang mengatur pembentukan dari rantai
globin sehingga produksinya terganggu. Gangguan dari pembentukan rantai globin ini akan
mengakibatkan kerusakan pada sel darah merah yang pada akhirnya akan menimbulkan
pecahnya sel darah tersebut.
Klasifikasi Talasemia
Berdasarkan gangguan pada rantai globin yang terbentuk, talasemia dibagi menjadi :
1. Talasemia alpha
Talasemia alpha disebabkan karena adanya mutasi dari salah satu atau seluruh globin
rantai alpha yang ada. Talasemia alpha dibagi menjadi :
Silent Carrier State (gangguan pada 1 rantai globin alpha).Pada keadaan ini mungkin
tidak timbul gejala sama sekali pada penderita, atau hanya terjadi sedikit kelainan berupa
sel darah merah yang tampak lebih pucat (hipokrom).
Alpha Thalassaemia Trait (gangguan pada 2 rantai globin alpha). Penderita mungkin
hanya mengalami anemia kronis yang ringan dengan sel darah merah yang tampak pucat
(hipokrom) dan lebih kecil dari normal (mikrositer).
Hb H Disease (gangguan pada 3 rantai globin alpha). Gambaran klinis penderita dapat
bervariasi dari tidak ada gejala sama sekali, hingga anemia yang berat yang disertai
dengan perbesaran limpa (splenomegali).
Alpha Thalassaemia Major (gangguan pada 4 rantai globin aplha). Talasemia tipe ini
merupakan kondisi yang paling berbahaya pada talasemia tipe alpha. Pada kondisi ini
tidak ada rantai globin yang dibentuk sehingga tidak ada HbA atau HbF yang diproduksi.
Biasanya fetus yang menderita alpha talasemia mayor mengalami anemia pada awal
kehamilan, membengkak karena kelebihan cairan (hydrops fetalis), perbesaran hati dan
limpa. Fetus yang menderita kelainan ini biasanya mengalami keguguran atau meninggal
tidak lama setelah dilahirkan.
2. Talasemia Beta
7

Talasemia beta terjadi jika terdapat mutasi pada satu atau dua rantai globin yang ada.
Talasemia beta dibagi menjadi :
Beta Thalassaemia Trait. Pada jenis ini penderita memiliki satu gen normal dan satu gen
yang bermutasi. Penderita mungkin mengalami anemia ringan yang ditandai dengan sel
darah merah yang mengecil (mikrositer).
Thalassaemia Intermedia.Pada kondisi ini kedua gen mengalami mutasi tetapi masih bisa
memproduksi sedikit rantai beta globin. Penderita biasanya mengalami anemia yang
derajatnya tergantung dari derajat mutasi gen yang terjadi.
Thalassaemia Major (Cooley’s Anemia).Pada kondisi ini kedua gen mengalami mutasi
sehingga tidak dapat memproduksi rantai beta globin. Biasanya gejala muncul pada bayi
ketika berumur 3 bulan berupa anemia yang berat.
Diagnosis
Diagnosis dari talasemia diketahui dengan melakukan beberapa pemeriksaan darah, seperti :
FBC (Full Blood Count)
Pemeriksaan ini akan memberikan informasi mengenai berapa jumlah sel darah merah
yang ada, berapa jumlah hemoglobin yang ada di sel darah merah, dan ukuran serta
bentuk dari sel darah merah.
Sediaan Darah Apus
Pada pemeriksaan ini darah akan diperiksa dengan mikroskop untuk melihat jumlah dan
bentuk dari sel darah merah, sel darah putih dan platelet. Selain itu dapat juga dievaluasi
bentuk darah, kepucatan darah, dan maturasi darah.
Iron studies
Pemeriksaan ini bertujuan untuk mengetahui segala aspek penggunaan dan penyimpanan
zat besi dalam tubuh. Tujuan dari pemeriksaan ini adalah untuk membedakan apakah
penyakit disebabkan oleh anemia defisiensi besi biasa atau talasemia.
Haemoglobinophathy evaluation
Pemeriksaan ini bertujuan untuk mengetahui tipe dan jumlah relatif hemoglobin yang ada
dalam darah.
Analisis DNA
8

Analisis DNA digunakan untuk mengetahui adanya mutasi pada gen yang memproduksi
rantai alpha dan beta. Pemeriksaan ini merupakan tes yang paling efektif untuk
mendiagnosa keadaan karier pada talasemia.
Terapi
Sebagian besar penderita talasemia tidak memerlukan terapi. Penderita talasemia HbH
dan talsemia intermedia memerlukan pengawasan yang ketat dan kadang-kadang harus menjalani
transfusi darah. Pemberian asam folat kadang dapat diberikan, tetapi suplemen zat besi tidak
dianjurkan.
Penderita Major Beta Thalassaemia memerlukan transfusi secara reguler setiap enam
sampai delapan minggu tergantung dari derajat anemia. Transfusi darah secara terus menerus ini
dapat menimbulkan kelebihan zat besi di dalam tubuh, yang disebut hemosiderosis. Keadaan ini
dapat menimbulkan efek jangka panjang yang berbahaya karena dapat menyebabkan gagal
jantung dan hati. Oleh sebab itu biasanya transfusi darah disertai dengan penggunaan obat-
obatan yang dapat menurunkan kadar zat besi dalam tubuh (chelating agent).
Pada beberapa keadaan, kadang diperlukan suatu tindakan operasi untuk mengambil
limpa dari dalam tubuh (splenectomy), karena limpa telah rusak. Terapi lain dapat berupa
transplantasi sumsum tulang. Prosedur ini menjanjikan kesembuhan pada penderita talasemia
namun angka keberhasilan sampai saat ini sulit diprediksi.
Koenzim Q10 dan Talasemia
Adanya kerusakan sel darah merah dan zat besi yang menumpuk di dalam tubuh akibat
talasemia, menyebabkan timbulnya aktifasi oksigen atau yang lebih dikenal dengan radikal
bebas. Radikal bebas ini dapat merusak lapisan lemak dan protein pada membram sel, dan
organel sel, yang pada akhirnya dapat menyebabkan kerusakan dan kematian sel. Biasanya
kerusakan ini terjadi di organ-organ vital dalam tubuh seperti hati, pankreas, jantung dan kelenjar
pituitari. Oleh sebab itu penggunaan antioksidan, untuk mengatasi radikal bebas, sangat
diperlukan pada keadaan talasemia.
Dari penelitian yang dilakukan oleh Siriraj Hospital, Universitas Mahidol , Bangkok,
Thailand, ditemukan bahwa kadar koenzim Q 10 pada penderita talasemia sangat rendah.
Pemberian suplemen koenzim Q 10 pada penderita talasemia terbukti secara signifikan mampu
menurunkan radikal bebas pada penderita talasemia. Oleh sebab itu pemberian koenzim Q 10
9

dapat berguna sebagai terapi ajuvan pada penderita talasemia untuk meningkatkan kualitas
hidup.
(http://www.thalassemia.com/what_is_thal.html)
2.1.4 Leukemia
Produksi sel darah yang tidak terkontrol disebabkan oleh mutasi yang bersifat kanker
pada sel mielogen atau sel limfogen. Hal ini menyebabkan leukemia, yang biasanya ditandai
dengan sel darah putih abnormal yang sangat meningkat dalam sirkulasi darah. (Guyton & Hall,
2007)
Tipe Leukemia
Leukemia dibagi menjadi dua tipe umum : Leukemia Limfosit dan Leukemia
Mielogenosa. Leukemia limfositik disebabkan oleh produksi sel limfoid yang bersifat kanker,
biasanya dimulai di nodus limfe atau jaringan limfositik lain dan menyebar ke daerah tubuh
lainnya. Tipe leukemia yang kedua, leukemia mielogenosa, dimulai dari produksi sel
mielogenosa muda yang bersifat kanker di sumsum tulang dan kemudian menyebar ke seluruh
tubuh, sehingga sel darah putih diproduksi di banyak organ ekstramedular-terutama di nodus
limfe, limpa, dan hati.
Pada leukemia mielogenosa, kadang-kadang proses yang bersifat kanker itu memproduksi
sel yang berdiferensial sebagian, menghasilkan apa yang disebut dengan leukemia netrofilik,
leukemia eosinofilik, leukemia basofilik, atau leukemia monositik. Namun yang lebih sering
terjadi adalah sel leukemia dengan bentuk yang aneh dan tidak berdiferensiasi serta tidak identik
dengan sel darah putih yang normal apapun. Biasanya semakin sel tidak berdiferensiasi, maka
leukemia yang terjadi semakin akut, dan jika tidak diobati sering menyebabkan kematian dalam
waktu beberapa bulan. Pada beberapa sel yang lebih berdiferensiasi, prosesnya dapat
berlangsung kronik, kadang-kadang begitu lambatnya sampai lebih dari 10 hingga 20 tahun. Sel
leukemia, khususnya sel yang sangat tidak berdiferensiasi, biasanya tidak berfungsi memberikan
perlindungan normal terhadap infeksi. (Guyton & Hall, 2007)
Pengaruh Leukemia Terhadap Tubuh
10

Efek pertama leukemia adalah pertumbuhan metastatik sel leukemik di tempat yang
abnormal dari tubuh. Sel leukemik dari sumsum tulang dapat berkembang biak sedemikian
hebatnya sehingga dapat menginvasi tulang di sekitarnya, menimbulkan rasa nyeri dan, pada
akhirnya tulang cenderung mudah fraktur.
Hampir semua sel leukemia akan menyebar ke limpa, nadus limfe, hati, dan daerah
pembuluh darah lainnya, tanpa menghiraukan leukemia itu berasal dari sumsum tulang atau
nodus limfe. Efek umum dari leukemia adalah timbulnya infeksi, anemia berat, dan
kecenderungan untuk berdarah karena terjadi trombositopenia (kekurangan trombosit). Berbagai
pengaruh ini terutama diakibatkan oleh penggantian sel normal di sumsum tulang dan sel limfoid
oleh sel leukemik yang tidak berfungsi.
Akhirnya, pengaruh leukemia yang paling penting pada tubuh adalah penggunaan bahan
metabolik yang berlebihan oleh sel kanker yang sedang tumbuh. Jaringan leukemik
memproduksi kembali sel-sel abru dengan begitu cepat, sehingga timbul dengan kebutuhan
makanan yang besar sekali dari cadangan tubuh, khususnya asam amino dan vitamin. Akibatnya,
energi pasien jadi sangat berkurang, dan penggunaan asam amino yang berlebihan khususnya
menyebabkan jaringan protein tubuh yang normal mengalami kemunduran yang cepat. Jadi,
sewaktu jaringan leukemik tumbuh, jaringan lain akan melemah. Setelah mengalami kelaparan
metabolik yang berkepanjangan, hal ini sudah cukup untuk menyebabkan kematian. (Guyton &
Hall, 2007)
2.1.5 Multiple Myeloma
Definisi
Multipel Myeloma (mielomatosis) adalah proliferasi monoklonal neoplastik dari sel
plasma sumsum tulang, ditandai oleh lesi litik tulang, penimbunan sel plasma dalam sumsum
tulang, dan danya protein monoclonal dalam serum dan urine. Delapan puluh persen kasus
terjadi di atas umur 40 tahun. Di inggris terdapat angka kematian tahuanan rata-rata 9 per juta
penduduk.
(Hoffbrand & Pettit, 1996 : 180)
Penyakit ini menyerang pria dan wanita, dan biasanya ditemukan pada usia diatas 40
tahun. Tumor sel plasma (plasmasitoma) paling banyak ditemukan di tulang panggul, tulang
11

belakang, tulang rusuk dan tulang tengkorak. Kadang mereka ditemukan di daerah selain tulang,
terutama di paru-paru dan organ reproduksit.
(http://medicastore.com/penyakit/312/Mieloma_Multipel_multiple_myeloma.html)
Sel plasma yang abnormal hampir selalu menghasilkan sejumlah besar antibodi yang
abnormal dan pembentukan antobodi yang normal berkurang. Sebagai akibatnya, penderita lebih
mudah terkena infeksi.
Pecahan dari antibodi yang abnormal seringkali terkumpul di ginjal, menyebabkan
kerusakan dan kadang menyebabkan gagal ginjal.
Endapan dari pecahan antibodi di dalam ginjal atau organ lainnya bisa menyebabkan
amiloidosis. Pecahan antibodi abnormal di dalam air kemih disebut protein Bence-Jones.
(http://medicastore.com/penyakit/312/Mieloma_Multipel_multiple_myeloma.html)
Etiologi
Idiopatik
(http://medicastore.com/penyakit/312/Mieloma_Multipel_multiple_myeloma.html)
Gejala
Multipel Myeloma seringkali menyebabkan nyeri tulang (terutama pada tulang belakang
atau tulang rusuk) dan pengeroposan tulang sehingga tulang mudah patah. Nyeri tulang biasanya
merupakan gejala awal, tetapi kadang penyakit ini terdiagnosis setelah penderita mengalami:
- Anemia, karena sel plasma menggeser sel-sel normal yang menghasilkan sel darah merah di
sumsum tulang.
- Infeksi bakteri berulang, karena antibodi yang abnormal tidak efektif melawan infeksi.
- Gagal ginjal, karena pecahan antibodi yang abnormal (protein Bence-Jones) merusak ginjal.
Kadang mieloma multipel mempengaruhi aliran darah ke kulit, jari tangan, jari kaki dan
hidung karena terjadi pengentalan darah (sindroma hiperviskositas). Berkurangnya aliran darah
ke otak bisa menyebabkan gejala neurologis berupa kebingungan, gangguan penglihatan dan
sakit kepala.
(http://medicastore.com/penyakit/312/Mieloma_Multipel_multiple_myeloma.html)
Pemeriksaan Laboratoris
Beberapa pemeriksaan darah bisa membantu dalam mendiagnosis penyakit ini :
- Hitung jenis darah komplit, bisa menemukan adanya anmeia dan sel darah merah yang
12

abnormal.
- Laju endap sel darah merah (eritrosit) biasanya tinggi.
- Kadar kalsium tinggi, karena perubahan dalam tulang menyebabkan kalsium masuk ke dalam
aliran darah.
(http://medicastore.com/penyakit/312/Mieloma_Multipel_multiple_myeloma.html)
Tetapi kunci dari pemeriksaan diagnostik untuk penyakit ini adalah elektroforesis
protein serum dan imunoelektroforesis, yang merupakan pemeriksaan darah untuk menemukan
dan menentukan antibodi abnormal yang merupakan tanda khas dari mieloma multipel. Antibodi
ini ditemukan pada sekitar 85% penderita. Elektroforesisi air kemih dan imunoelektroforesis juga
bisa menemukan adanya protein Bence-Jones, pada sekitar 30-40% penderita.
(http://medicastore.com/penyakit/312/Mieloma_Multipel_multiple_myeloma.html)
Pemeriksaan Rontgen dan Biopsi
Pemeriksaan rontgen seringkali menunjukkan pengeroposan tulang (osteoporosis).
Biopsi sumsum tulang menunjukkan sejumlah besar sel plasma yang secara abnormal tersusun
dalam barisan dan gerombolan ; sel-sel juga tampak abnormal.
(http://medicastore.com/penyakit/312/Mieloma_Multipel_multiple_myeloma.html)
Penatalaksanan
Pengobatan ditujukan untuk :
- mencegah atau mengurangi gejala dan komplikasi.
- menghancurkan sel plasma yang abnormal.
- memperlambat perkembangan penyakit.
(http://medicastore.com/penyakit/312/Mieloma_Multipel_multiple_myeloma.html)
Obat pereda nyeri (analgesik) yang kuat dan terapi penyinaran pada tulang yang
terkena, bisa mengurangi nyeri tulang.
Penderita yang memiliki protein Bence-Jones di dalam air kemihnya harus minum
banyak untuk mengencerkan air kemih dan membantu mencegah dehidrasi, yang bisa
menyebabkan terjadinya gagal ginjal.
Penderita harus tetap aktif karena tirah baring yang berkepanjangan bisa mempercepat
terjadinya osteoporosis dan menyebabkan tulang mudah patah.
13

Tetapi tidak boleh lari atau mengangkat beban berat karena tulang-tulangnya rapuh.
(http://medicastore.com/penyakit/312/Mieloma_Multipel_multiple_myeloma.html)
Pada penderita yang memiliki tanda-tanda infeksi (demam, menggigil, daerah
kemerahan di kulit) diberikan antibiotik.
Penderita dengan anemia berat bisa menjalani transfusi darah atau mendapatkan
eritropoietin (obat untuk merangsang pembentukan sel darah merah).
Kadar kalsium darah yang tinggi bisa diobati dengan prednison dan cairan intravena,
dan kadang dengan difosfonat (obat untuk menurunkan kadar kalsium). Allopurinol diberikan
kepada penderita yang memiliki kadar asam urat tinggi.
(http://medicastore.com/penyakit/312/Mieloma_Multipel_multiple_myeloma.html)
Kemoterapi memperlambat perkembangan penyakit dengan membunuh sel plasma yang
abnormal. Yang paling sering digunakan adalah melfalan dan s iklofosfamid . Kemoterapi juga
membunuh sel yang normal, karena itu sel darah dipantau dan dosisnya disesuaikan jika jumlah
sel darah putih dan trombosit terlalu banyak berkurang. Kortikosteroid (misalnya prednison atau
deksametason) juga diberikan sebagai bagian dari kemoterapi. Kemoterapi dosis tinggi
dikombinasikan dengan terapi penyinaran masih dalam penelitian. Pengobatan kombinasi ini
sangat beracun, sehingga sebelum pengobatan sel stem harus diangkat dari darah atau sumsum
tulang penderita dan dikembalikan lagi setelah pengobatan selesai. Biasanya prosedur ini
dilakukan pada penderita yang berusia dibawah 50 tahun.
(http://medicastore.com/penyakit/312/Mieloma_Multipel_multiple_myeloma.html)
Pada 60% penderita, pengobatan memperlambat perkembangan penyakit. Penderita
yang memberikan respon terhadap kemoterapi bisa bertahan sampai 2-3 tahun setelah
penyakitnya terdiagnosis. Kadang penderita yang bertahan setelah menjalani pengobatan, bisa
menderita leukemia atau jaringan fibrosa (jaringan parut) di sumsum tulang. Komplikasi lanjut
ini mungkin merupakan akibat dari kemoterapi dan seringkali menyebabkan anemia berat dan
meningkatkan kepekaan penderita terhadap infeksi.
(http://medicastore.com/penyakit/312/Mieloma_Multipel_multiple_myeloma.html)
Prognosis
Perpanjangan hidup median (median survival) adalah dua tahun dengan 20% bertahan
hidup empat tahun. Sifat prognostik yang paling serius adalah konsentrasi urea darah; jika urea
14

darah lebih dari 14 mmol/L pada saat ditemukan perpanjangan hisup median hanya beberapa
bulan. Jika urea darah kurang dari 7 mmol/L perpanjangan hidup median adalah 33 bulan.
Anemia berat, albumin serum yang rendah pada saat ditemukan, dan proteinuria Bence-Jones
juga merupakan prognostik jelek.
(Hoffbrand & Pettit, 1996 : 185)
2.1.6 Neutropenia
Definisi
Jumlah absolute neutrofil pada orang dewasa kurang dari 1800 per µl. harus di catat
bahwa 1500 per µl merupakan batas normal rendah rentang normal pada beberapa penelitian dan
2 % populasi normal memiliki jumlah kurang dari batas bawah ini. Populasi kulit hitam di
Amerika Serikat memiliki batas neutrofil normal lebih rentan dibandingkan dengan populasi
Kaukasian(Water, Larry.1998)
Menentukan Mekanisme
Neutropenia menetap, bahkan pada derajat ringan, yang tidak dapat dijelaskan oleh suatu
kejadian akut (seperti infeksi virus) harus dievaluasi dan bila mungkin harus ditentukan etiologi
spesifiknya(Water, Larry.1998)
Data Dasar Rutin
Jumlah sel darah lengkap
Aspirasi dan biopsy sumsum tulang
Evaluasi ukuran limpa (PE, spleen scan)
Data-data di atas akan membantu menempatkan mekanisme neutropenia ke dalam salah
satu kategori berikut :
Penurunan proliferasi sumsum tulang
Produksi sumsum tulang yang tidak efektif
Penurunan daya tahan hidup neutrofil
Neutropenia redistribusi (marginasi)
(Water, Larry.1998)
15

1. Penurunan Proliferasi Sumsum Tulang
Etiologi yang Lazim
Anemia aplastik
Infiltrasi sumsum tulang (mieloptisis)
Agranulositosis akut
Neutropenia atau aplasia akibat obat
Sumsum tulang menunjukkan penurunan precursor granulosit dan dapat menunjukkan
suatu etiologi spesifik pada penyakit infiltrate sumsum tulang seperti leukemia, kanker
metastasis, dan sebagainya. Induksi obat merupakan etiologi yang paling umum(Water,
Larry.1998)
Neutropenia Hipoproliferatif Akibat Induksi Obat
a. Universal, Berhubungan dengan Dosis
Sebagian besar zat kemoterapetik yang digunakan dalam onkologi menyebabkan neutropenia
yang berhubungan dengan dosis (dan biasanya trombositopenia) pada setiap orang. Zat-zat lain,
yang biasanya tidak dianggap penekan sumsum tulang akan menyebabkan neutropenia pada
setiap orang bila digunakan dengan dosis yang cukup besar. Termasuk :
Kloramfenikol
Etanol
Rifampin
(Water, Larry.1998)
b. Idiosinkratik, Berhubungan dengan Dosis
Obat-obat ini hanya menyebabkan neutropenia pada sebagian individu. Biasanya obat
harus diminum dalam dosis besar selama kurun waktu tertentu (sedikitnya 2 minggu) sebelum
awitan neutropenia. Factor-faktor penjamu yang tidak dikenal merupakan prasyarat. Obat yang
sangat baik untuk dipelajari dalam kategori ini adalah klorpromasin, yang diketahui menghambat
sintesis DNA. Neutropenia biasanya terjadi selama 3 bulan pertama pengobatan atau sama sekali
tidak terjadi. Seringkali neutropenianya ringan (dapat juga berat), dan jumlah sel darah putih
cepat kembali normal setelah penghentian obat. Zat-zat lain (kurang teliti) yang dapat termasuk
kategori neutropenia akibat induksi obat adalah :
Zat-zat anti-tiroid
16

Fenotiasin yang lain
Imipramin
Antibiotika
Kloramfenikol
Sulfonamide
Carbenicillin
Isoniazid
Antibiotika β-laktam
Antihistamin (misalnya pyribenzamine)
Fenilbutazon
Penisilamin
(Water, Larry.1998)
c. Reaksi Hipersensitivitas
Beberapa neutropenia akibat induksi oabt tampak sebagai reaksi alergi, hipersensitivitas,
mengarah ke maekanisme antibody (sebagian besar tidak terbukti dengan baik). Raksi-reaksi
demikian tampaknya tidak berhubungan dengan dosis dan seringkali disertai eosinofilia. Obat-
obat yang dianggap menyebabkan tipe reaksi ini termasuk :
Sulfonamide
Antibiotika β-laktam (eosinofilia, ruam dan demam umum terjadi)
Ampisilin
Kloramfenikol
Penisilin
Fenilbutazon
Kuinidin
Prokainamid
Diuretika (tiasid, asam etakrinat)
(Water, Larry.1998)
Agranulositosis Akut
Neutropenia produksi terisolasi berat akibat induksi obat dengan jumlah absolute
neutrofil kurang dari 200 disebut agranulositosis akut. Terutama terlihat dalam bentuk reaksi
17

idiosinkrasi dan hipersensitivitas dan merupakan penyakit yang mengancam kehidupan
(mortalitas 20 %). Penyembuhan biasanya terjadi dalam 2 minggu setelah penghentian obat.
Pengobatan meliputi pengenalan, penghentian semua obat yang mungkin menjadi penyebab,
rawat inap dan antibiotika spectrum luas untuk mengatasi demam(Water, Larry.1998)
Anemia Aplastik
Agranulositosis akut merupakan penyakit yang dapat sembuh sendiri dalam waktu
singkat dengan kesembuhan sempurna bila penderita dapat bertahan melalui masa singkat
neutropenia. Sebaliknya, anemia aplastik yang dapat terjadi sebagai reaksi hipersensitivitas
terhadap obat tertentu, biasanya kronis dan seringkali fatal. Transplantasi sumsum tulang
menjadi tindakan pilihan untuk penderita muda dengan aplasia berat dan tersedianya saudara
kandung dengan HLA identik. Kadang-kadang androgen bermanfaat untuk penderita dengan
aplasia ringan(Water, Larry.1998)
d. Neutropenia atau Pansitopenia Kronis, Tidak Dapat Dijelaskan
Teknik biakan sumsum tulang in vitro sekarang sudah tersedia dan berguna untuk
membedakan kasus-kasus akibat supresi sel benih imunologis. Mekanisme imunologis ini
seringkali dijumpai pada pendertita-penderita dengan penyakit autoimun dan seringkali
perantarai oleh limfosit T. respons dapat terlihat dengan pemberian steroid, globulin antitimosit,
plasmaperesis, splenektomi dan sebagainya(Water, Larry.1998)
2. Produksi Sumsum Tulang yang Tidak Efektif
Etiologi yang Lazim
Anemia megaloblastik
Defisiensi folat
Defisiensi B12
Obat-obat yang mengganggu metabolism folat (metotreksat, hidroksiurea, sitosin
arabinosid, pirimetamin, difenilhidantoin)
(Water, Larry.1998)
Sindrom mielodiplastik
Sumsum tulang bersifat seluler tetapi biasanya menyingkapkan kelainan kualitatif semua
barisan sel. Ada kematian sel dalam sumsum tulang dan seringkali sitopenia perifer. Pada
18

defisiensi B12 dan asam folat neutropenia perifer cepat membaik dengan pengobatan vitamin
yang tepat(Water, Larry.1998)
3. Penurunan Daya Tahan Hidup Neutrofil
Sebagian penderita penyakit autoimun seperti SLE dan sindrom AFelty mengalami
neutropenia kronis sebagai akibat sekunder antibody antineutrofil. Beberapa neutropenia akibat
induksi obat juga dapat merupakan akibat sekunder adanya autoantibody terhadap neutrofil
perifer. Pelacakan in vitro adanya antibody antineutrofil sulit dikerjakan, banyak uji yang
memiliki masalah spesifisitas. Sumsum tulang pada penderita ini bersifat seluler tetapi biasanya
hanya menunjukkan precursor awal (ggambarn “henti pematangan”). Makin banyak sel matang
yang dilepaskan ke sirkulasi perifer secara dini(Water, Larry.)
Mekanisme leucopenia ini, bahkan bila berat, biasanya tidak terlalu berbahaya dan mengancam
jiwa disbanding neutropenia produksi pada derajat yang sama (Water, Larry.1998)
4. Neutropenia Redistribusi (Marginasi)
Normalnya granulosit darah perifer didistribusika kira-kira sebanding dalam “kelompok
sel dalam sirkulasi” yang diukur dengan jumlah neutrofil perifer dan dalam “kelompok sel
marginal” yang tersebar disepanjang dinding pembuluh darah, dalam mikro sirkulasi dan limpa
(tidak terhitung oleh jumlah neutrofil). Sel-sel dapat bergeser dari kelompok sirkulasi ke
kelompok marginal, memberikan kesan neutropenia yang salah pada keadaan-keadaan berikut :
Hipersplenisme
Sepsis bacterial yang berat
Viremia
Hantaran jaringan seringkali memadai meskipun jumlah neutrofil perifer menunjukkan
kebalikannya. Precursor granulosit sumsum tulang cukup atau meningkat(Water, Larry.1998).
2.2 Kelainan Jantung
2.2.1 Defek Katup
Defek katub jantung merupakan salah satu Penyakit Jantung Bawaan (PJB). PJB ialah
kelainan “susunan” jantung, “mungkin” sudah terdapat sejak lahir. Perkataan “susunan” berarti
19

menyingkirkan aritmia jantung, sedangkan “mungkin” sudah terdapat sejak lahir berarti tidak
selalu dapat ditemukan selama beberapa minggu/bulan setelah lahir.
Faktor etiologi PJB adalah sebagai berikut:
1.Faktor genetik (biasanya merupakan bagian dari sindroma tertentu).
2.Faktor lingkungan/faktor eksterna (obat, virus, radiasi) yang terdapat sebelum kehamilan 3
bulan. Hipoksia pada waktu persalinan dapat mengakibatkan tetap terbukanya ductus arteriosus
pada bayi.
3. Interaksi dari faktor genetik dan faktor lingkungan.
Defek katup dibagi menjadi 2, yaitu defek atrium (ASD) dan defek ventrikel (VSD).
VSD merupakan kelainan jantung bawaan (kongenital) berupa terdapatnya lubang pada septum
interventrikuler yang menyebabkan adanya hubungan aliran darah antara ventrikel kanan dan
kiri. Secara normal lubang tersebut akan menutup selama akhir minggu keempat massa embrio.
Lubang tersebut dapat hanya satu atau lebih yang terjadi akibat kegagalan fusi septum
interventrikuler semasa janin dalam kandungan. VSD merupakan penyakit kelainan bawaan yang
paling sering ditemukan sekitar 30,5 %. Klasifikasi VSD berdasarkan pada lokasi lubang, yaitu:
1) perimembranous (tipe paling sering, 60%) bila lubang terletak di daerah pars membranaceae
septum interventricularis, 2) subarterial doubly commited, bial lubang terletak di daerah septum
infundibuler dan sebagian dari batas defek dibentuk oleh terusan jaringan ikat katup aorta dan
katup pulmonal, 3) muskuler, bial lubang terletak di daerah septum muskularis interventrikularis.
Defek septum atrial atau Atrial Septal Defect (ASD) adalah gangguan septum atau sekat
antara rongga atrium kanan dan kiri. Septum tersebut tidak menutup secara sempurna dan
membuat aliran darah atrium kiri dan kanan bercampur.
Angka kejadian ASD berkisar 1 dari 1500 kelahiran hidup. Lubang septum tersebut dapat
terjadi di bagian mana saja dari septum namun bagian tersering adalah pada bagian foramen
ovale yang disebut dengan ostium sekundum ASD.
Kelainan ini terjadi akibat dari resorpsi atau penyerapan berlebihan atau tidak adekuatnya
pertumbuhan dari septum.
Patent Foramen Ovale (PFO) yang terjadi pada 20% dari populasi bukanlah ASD yang
sebenarnya. Foramen ovale merupakan lubang pada janin yang terdapat diantara rongga atrium.
20

Pada saat lahir, lubang ini akan akan menutup secara alami dan secara anatomis akan menutup
sempurna pada bayi usia 6 bulan dengan cara bergabung dengan septum atrial. PFO terjadi
apabila didapatkan kegagalan penutupan atau penggabungan dengan septum atrial.
2.2.2 Subacute Bacterial Endokarditis
Definisi
Endokarditis Bakterial adalah penyakit infeksi oleh organisme pada permukaan
endokardial atau jaringan endothelial jantung, termasuk katup jantung (baik yang alami atau
prostetik), endokardium muralis, korda tendinae atau defek septum (Talib 2001, Keith 2000,
Gerardo 2003). Nama lain dari endokarditis infektif adalah endokarditis bakterial (Soparman
1987, Mokhtar Moendiyah 1998) . Lesi yang khas pada endokarditis infektif adalah vegetasi
yang terdiri dari trombosit, fibrin, mikroorganisme dan sel-sel radang (Mokhtar Moendiyah
1998). Endokarditis infektif biasanya terjadi pada jantung yang telah mengalami kerusakan.
Penyakit jantung yang mendahului endokarditis, bisa berupa penyakit jantung bawaan maupun
penyakit jantung yang didapat. Dahulu diduga infeksi pada endokard hanya disebabkan oleh
bakteri, sehingga disebut endokarditis bakterial. Kemudian ternyata bahwa infeksi bukan saja
disebabkan oleh bakteri tetapi dapat juga disebabkan oleh mikroorganisme lain, seperti jamur,
virus dan lain-lain
( Soparman 1987,Mokhtar moendyah 1998)).
Endokarditis juga bisa terjadi pada endokard dan katup yang sehat, misalnya endokarditis
yang terjadi pada penyalahgunaan narkotik intravena dan penyakit yang kronik. Perjalanan
penyakit bisa akut atau sub-akut bergantung pada virulensi mikroorganisme dan daya tahan
pasien.
Epidemiologi
Terdapat perubahan epidemiologi endokarditis infektif pada saat sekarang yang
disebabkan tingkat kesehatan umum yang baik, tingkat kesehatan gigi yang baik, pengobatan
yang lebih dini dan penggunaan antibiotik(Keith 2000). Insidens endokarditis 10-60 kasus per
1.000.000 penduduk per tahun diseluruh dunia dan cenderung meningkat pada usia lanjut.
Faktor predisposisi dan Faktor pencetus
Faktor predisposisi dapat dibagi dua, yaitu kelainan jantung organik dan tanpa kelainan
jantung organik. Kelainan jantung organik dapat berupa penyakit jantung reumatik, penyakit
21

jantung bawaan, katup jantung prostetik, penyakit jantung sklerotik, prolaps katup mitral, operasi
jantung, kardiomiopati hipertrofi obstruktif(Soparman, 1987).
Endokarditis infektif sub-akut sering timbul pada penyakit jantung reumatik dengan fibrilasi dan
gagal jantung. Infeksi sering mengenai katup aorta dan mitral. Penyakit jantung bawaan yang
terkena endokarditis infektif adalah penyakit jantung bawaan tanpa sianosis dengan deformitas
katup dan tetralogi fallot(Soparmant 1987)).
Bila tidak ada kelainan organik pada jantung, maka faktor predisposisi endokarditis
infektif adalah akibat pemakaian obat imunosupresif atau sitostatik, hemodialisis atau dialysis
peritoneal, sirosis hati, diabetes mellitus, penyakit paru obstruktif kronik, penyakit ginjal, lupus
eritematosus, gout, penyalahgunaan narkotik intravena(Soparman, 1987).
Faktor pencetus endokarditis infektif adalah ekstraksi gigi atau tindakan lain pada mulut,
tindakan pada traktus respiratorius (tonsilektomi dan adenoidektomi, bronkoskopi, tindakan
bedah), tindakan pada traktus gastrointestinal (skleroterapi, operasi traktus biliaris, endoskopi),
tindakan pada traktus genitourinarius (kateterisasi, operasi prostate, sitoskopi), atau tindakan
obstetric-ginekologis(Gerardo 2003). Lima puluh persen pasien endokarditis sub-akut tidak
diketahui faktor pencetusnya(Soparman, 1987).
Etiologi
Sumber-sumber infeksi yang dapat menjadi fokal infeksi yang terdapat di mulut dan gigi
sehingga dapat menginfeksi jantung dan menimbulkan endokarditis adalah sisa akar, pulpitis
kronik, periodontal pocket dan penyakit periodontal lainnya, penyakit periapikal kronis dan gigi
nonvital yang tidak dirawat.
Sisa Akar
Sisa akar sering kali tidak mendapat perhatian karena tidak mengakibatkan keluhan
sakit , tetapi sisa akar ini dapat merupakan pengumpulan bakteri-bakteri dan menjadi fokal
infeksi(Mundiyah, dkk, 2003).
Pulpitis Kronik
Pulpitis kronik adalah peradangan pulpa karena adanya karies dentis yang sudah dalam,
atau dapat juga merupakan idiokatif pulpitis, dimana kuman tidak diketahui dari mana masuknya
; ada kemungkinan kuman masuk dari peredaran darah melalui foramen apikal, kuman yang
terdapat pada pulpitis kronik adalah streptococcus viridans, staphylococcus albus, basillus coli,
22

basillus proteus, streptococcus aureus, streptococcus hemolyticus(Mokhtar mundiyah, dkk,
2003).
Polip Pulpa yang kemerah-merahan, tumbuhan subur menonjol
ke atas dari ruangan pulpa.(Langlais Robert P ; 1998)
Karies Interproksimal dan Onklusal(Lanlais Robert P ; 1998)
Periodental Pocket dan penyakit periodental lainnya.Yang disebut periodental pocket
adalah bertambah dalamnya sulkus gingiva karena proses patologis(Mokhtar Mundiyah, dkk,
2003).
Periodontal pocket berisi eksudat yang purulent berisi food debris, serum darah, bakteri-
bakteri yang sudah mati dan masih hidup beserta produk-produknya, polymorphnuclear
leucocyte cell yang desquamatif, musin saliva dan dapat disertai adalanya kalkus(Mokhtar
Mundiyah, dkk, 2003).
Penyakit periodontal lainnya yang dapat menjadi fokal infeksi adalah gingivitis kronik
dan periodontitis kronik. Penyakit periodontal dapat disebabkan oleh faktor fokal seperti
kalkulus, food dedrisdental plaque, traumatik oklusi atau faktor¬fakto sistemik seperti defisiensi
nutrisi (kekurangan vitamin C dan sebagainya), ketidakseimbangan hormon (pada kehamilan,
menstruasi, menopause) atau penyakit¬penyakit darah (blood dycrasia) (Mokhtar Mundiyah,
dkk, 2003).
Pada gingivitis warna gusi berubah menjadi merah, bengkak, sakit dan mudah
berdarah.Terkadang terjadi bau nafas yang tidak sedap serta rasa pahit dimulut. Gingivitis ini
mulanya disebabkan oleh plak gigi. Gingivitis dapat sembuh dengan penangan serta perawatan
yang baik, namun jika tidak ditangani dengan baik dapat berlanjut menjadi
Periodontitis(Mokhtar Mundiyah, dkk, 2003).
Gingivitis kronis meluas ke gusi cekat(Langlais Robert P ; 1998)
Penyakit periapikal kronis
Termasuk penyakit periapikal kronis adalah : periodontitis apikal kronika, granuloma
dentis, kista radikular yang mengalami infeksi kronik. Penyakit periapikal kronik dimulai dengan
periodontitis apikalis yang biasanya merupakan kelanjutan dari pulpitis atau kematian pulpa.
Rangsangan yang ringan dan terus menerus menyebabkan membrana periodontal di daerah apeks
bereaksi membentuk dinding untuk mengisolasi terjadinya infeksi yang lanjut. Dengan demikian
pada daerah rusak dibentuklah jaringan granulasi. Fibroblas berproliferasi dan dari membrana
23

periodontal dibentuk kapsul fibrus untuk melindungi tulang yang lebih dalam. Jaringan
granuloma yang dikelilingi oleh kapsul dari membrana periodontium pada apeks gigi ini disebut
dengan granoloma dentis(Mokhtar Mundiyah, dkk, 2003).
Granuloma mengalami infeksi jika terdapat invasi kuman dari pulpa yang gangren,
melalui saluran akar dan foramen apikalis. Dengan terjadinya degenerasi dan pencairan bagian
sentral serta transudasi cairan melalui epitel ke dalam lumen. Maka granuloma akan berubah
menjadi kista. Infeksi yang terjadi secara hematogenik kebanyakan disebabkan oleh
streptococcus viridans(Mokhtar Mundiyah, dkk, 2003)..
Secara histologi diketemukan bahwa pada kapsul granuloma terdapat jaringan jaringan
kapiler diantara serat-seratnya, dan pembuluh-pembuluh darah yang besar sehingga
memungkinkan kuman dan toksin kuman masuk ke dalam peredaran darah (Mokhtar Mundiyah,
dkk, 2003).
Gigi nonvital yang tidak dirawat
Gigi-gigi non vital di mana pulpa giginya sudah tidak ada, dapat mengalami infeksi yang
kronis. Gigi yang demikian ini dapat menjadi fokal infeksi untuk tempat yang lain. Walaupun
pulpa gigi itu sudah mati tetapi pembuluh darah dalam pulpa gigi masih berhubungan dengan
tulang sekitarnya melalui jaringan periodontium dan sementum. Gigi nonvital yang dirawat
dengan baik tidak dapat menjadi fokal infeksi ((Mokhtar Mundiyah, dkk, 2003).
Endokarditis infektif sub-akut paling banyak disebabkan oleh Streptococcus viridans,
yaitu suatu mikroorganisme yang biasa hidup pada saluran nafas bagian atas. Sebelum
ditemukan antibiotik, 90-95% endokarditis infektif sub-akut disebabkan oleh Streptococcus
viridans dan sesudah ditemukan antibiotik hanya kira – kira 50%, yang merupakan sepertiga dari
seluruh endokarditis infektif (Keith 2000, Gerardo 2003, Soparman 1987).
Penyebab endokarditis infektif akut adalah mikroorganisme yang relative lebih pathogen,
yaitu Staphylococcus aureus. Staphylococcus aureus selain menyebabkan endokarditis akut,
dapat juga menyebabkan endokardtis infektif sub-akut. Mikroorganisme lain yang dapat
menyebabkan endokarditis infektif ialah Streptococcus fecalis, Streptococcus dan
Staphylococcus lain, bakteri gram negative aerob dan anaerob, jamur, virus, ragi dan kandida
(Keith 2000, Gerardo 2003).
Patogenesis dan Patologi anatomi
24

Port d’entrée kuman yang paling sering adalah saluran pernafasan bagian atas, selain itu
juga melalui saluran kemih dan genital, saluran pencernaan, pembuluh darah vena dan kulit
(Soparman 1987).
Endokard yang rusak dan tidak rata mudah terinfeksi oleh mikroorganisme, menimbulkan
vegetasi yang terdiri dari trombosit dan fibrin. Vaskularisasi jaringan granular tersebut biasanya
tidak baik, sehingga memudahkan mikroorganisme berkembang biak dan akibatnya akan
menambah kerusakan katup dan endokard, kuman yang sangat pathogen dapat menyebabkan
robeknya katup sehingga terjadi kebocoran. Infeksi dengan mudahnya meluas ke jaringan
sekitarnya menimbulkan abses miokard atau aneurisma mikotik. Bila infeksi mengenai korda
tendinae maka dapat terjadi rupture, mengakibatkan terjadinya kebocoran katup. Endokarditis
akut, terutama yang disebabkan Staphylococcus aureus disertai abses pada lingkaran katup
(Soparman 1987 ).
Pembentukan thrombus yang mengandung kuman dan kemudian lepas dari endokard
merupakan gambaran yang khas pada endokarditis infektif. Besarnya emboli bermacam-macam.
Emboli yang disebabkan oleh jamur biasanya lebih besar, menyangkut dan menyumbat
pembuluh darah besar pula. Tromboemboli yang infeksius bisa tersangkut di otak, limpa, ginjal,
saluran cerna, jantung, anggota gerak, kulit dan paru (Soparman 1987).
Klasifikasi
Endokarditis akut dan sub-akut merupakan istilah umum dan sudah lama digunakan.
Endokarditis infektif bacterial sub-akut, biasanya disebabkan oleh organisme yang kurang
virulen seperti Streptococcus viridans. Perjalanan penyakit biasanya dalam beberapa minggu
sampai beberapa bulan. Endokarditis infektif bacterial akut biasanya berjalan cepat, dalam
beberapa hari sampai seminggu dan biasanya disebabkan oleh Staphylococcus aureus. Native
valve endocarditis atau endokarditis katup alami adalah endokarditis yang terjadi pada katup
jantung asli sedang endokarditis infektif prostetik adalah endokarditis yang terjadi pada katup
jantung buatan (Soparman 1987).
Manifestasi klinis
Endokarditis infektif sub-akut (Tryanti 1999, Edward 1995).
Sering pasien tidak mengetahui dengan jelas sejak kapan penyakitnya timbul. Pada beberapa
25

pasien, manifestasi penyakit menjadi jelas sesudah pencabutan gigi, infeksi saluran nafas atau
tindakan lain. Gejala umum yang sering ditemukan adalah demam yang berlangsung terus
menerus, remitten ataupun intermitten, atau sama sekali tidak teratur. Umumnya puncak demam
38-40 oC dan terjadi pada sore atau malam hari. Sering diikuti menggigil dan kemudian
berkeringat banyak. Dapat terjadi anemia yang bersifat progresif dan dapat pula ditemui
pembesaran hati dan limpa. Gejala emboli dan vascular berupa ptekie biasanya timbul pada
mukosa tenggorok, mata dan juga pada semua bagian kulit. Bagian tengah ptekie biasanya lebih
pucat, dan bisa terjadi di retina yang disebut Roth’s spot. Emboli yang timbul sub-ungual jari
tangan dan kaki yang berbentuk linier disebut Splinter hemorrhages. Lesi yang spesifik adalah
Osler’s nodes yaitu penonjolan kulit berwarna merah jambu atau merah, yang terdapat di bagian
dalam jari, otot tenar dan hipotenar, bersifat nyeri. Emboli yang besar dapat tersangkut di otak
sehingga bisa menimbulkan hemiplegi, atau gangguan saraf sentral lain atau gangguan psikiatri.
Bila tersangkut di arteri koroner dapat menyebabkan infark miokard akut, dan jika di paru – paru
dapat terjadi abses paru. Tanda-tanda kelainan jantung penting untuk menentukan adanya
kelainan katup atau kelainan bawaan karena sebagian besar endokarditis sub-akut didahului oleh
penyakit jantung.
Endokarditis infektif akut (Tryanti 1999, Edward 1995).
Endokarditis infektif akut lebih sering timbul pada jantung normal, berbeda dengan
endokarditis infektif sub-akut yang hampir selalu mengenai jantung abnormal. Gejala timbul
mendadak, tanda – tanda infeksi lebih menonjol seperti panas yang tinggi dan mengigil, jarang
ditemukan pembesaran limpa, jari tabuh, anemia, ptekie, splinter hemorrhages dan Osler’s nodes.
Emboli lebih sering terjadi dan umumnya tersangkut di arteri yang lebih besar sehingga
menimbulkan infark. Karena endokarditis infektif akut mengenai jantung yang normal,
perubahan pada jantung penting sekali. Timbulnya bising menunjukan kerusakan katup.
Pemeriksaan Penunjang
Pada pemeriksaan laboratorium terdapat leukositosis (neutrofilia), anemia normositik
normokrom, peningkatan laju endap darah (LED), immunoglobulin serum meningkat, uji fraksi
gamaglobulin positif, total hemolitik komplemen dan komplemen C3 dalam serum menurun, C-
reactive protein walau tidak spesifik meningkat, faktor rheumatoid positif, serta kadar bilirubin
darah sedikit meningkat. Pada pemeriksaan urin didapat proteinuria dan mikrohematuria (Keith
2000, Gerardo 2003,).
26

Yang terpenting adalah kultur darah untuk menentukan mikroorganisme penyebab yang
sedikitnya dua kali memberikan hasil yang sama dan uji resistensi antibiotik untuk menentukan
antibiotik yang tepat (Keith 2000, Gerardo 2003).
Elektrokardiografi (EKG) diperlukan untuk mencari infark yang tersembunyi yang
disebabkan emboli atau vegetasi pada arteri koronaria dan gangguan hantaran yang disebabkan
oleh endokarditis(Soparman 1987).
Ekokardiografi diperlukan untuk melihat vegetasi pada katup aorta terutama vegetasi
yang besar (>5 mm), melihat dilatasi atau hipertrofi atrium atau ventrikel yang progresif,
mencari penyakit yang menjadi predisposisi endokarditis seperti prolaps mitral, dan melihat
penutupan katup mitral yang lebih dini yang menunjukan kerusakan pada katup aorta(Soparman
1987).
Photo thoraks penting dilakukan untuk mencari tanda – tanda gagal jantung kongestif
sebagai salah satu komplikasi(Soparman 1987).
Diagnosis
Diagnosis endokarditis infektif dapat ditegakkan dengan sempurna bila ditemukan
manifestasi klinis seperti kelainan katup atau kelainan bawaan dengan bising, fenomena emboli,
demam dan kultur darah yang positif(Soparman 1987).
Penatalaksanaan Medis (Keith 2000, Gerardo 2003)
Pengobatan akan berhasil dengan baik bila dimulai sedini mungkin, serta pemilihan obat
yang tepat (terutama sesuai dengan uji resistensi) dan waktu yang cukup.
Endokarditis dengan kelainan jantung reumatik dan bawaan sering disebabkan S.viridans. Dan
biasanya diberikan terapi penisilin G 10-20 juta unit/hari IV dibagi menjadi 4 dosis selama 4
minggu untuk dewasa dan 200.000-400.000 unit/kg BB/hari IV dibagi menjadi 4 dosis selama 4
minggu untuk anak – anak.
Pada orang tua atau wanita setelah tindakan obstetric-ginekologik dapat diberi Penisilin
G 10-20 juta unit/hari IV dibagi menjadi 4 dosis ditambah gentamisin 1 mg/kg BB IV tiap 8 jam.
Ampisilin dapat dipakai dengan dosis 2 gr IV tiap 4 jam selama minimal 4 minggu.
Bila kuman resisten terhadap Penisilin, dapat dipakai sefalotin 1,5 gr IV tiap 3 jam IV
atau nafsilin 2 gr IV tiap 6 jam, oksasilin 2 gr IV tiap 4 jam atau vankomisin 15 mg/kg BB IV
tiap 12 jam. Lama pengobatan minimum 4 minggu.
27

Untuk endokarditis infektif yang disebabkan oleh bakteri gram negative dapat diberikan
aminoglikosid seperti gentamisin 1,5 mg/kg BB IV tiap 8 jam. Sering dikombinasikan dengan
sefalotin, atau sefazolin 2-4 gr per hari IV, atau ampisilin.
Endokarditis yang disebabkan jamur biasanya fatal. Bisa dipakai ampoterisin B 0,5-1,2 mg/kg
BB/hari IV dan flusitosin 150 mg/kg BB oral, dapat dipakai sendiri – sendiri atau
dikombinasikan.
Indikasi bedah adalah gagal jantung yang tidak dapat diatasi dengan obat – obatan,
septikemi yang tidak berespon dengan antibiotik, emboli multiple, endokarditis relaps,
endokarditis pada katup buatan, perluasan infeksi intrakardiak, endokarditis pada lesi jantung
bawaan, dan endokarditis karena jamur.
Penatalaksanaan pada Perawatan Gigi (Keith 2000, Gerardo 2003)
Garis Pedoman Umum
Pemeriksaan gigi pasien tergantung atas suatu riwayat terperinci, dan konsultasi medis
dengan dokter pasien. Riwayat harus termasuk pertanyaan secara spesifik yang diperlukan
mengenai riwayat murmur jantung, penyakit jantung kongenital, demam rheumatik dan
bersamaan penyakit jantung katup sebelumnya dan pembedahan cardiovasculer. Dokter gigi
harus berkonsultasi pada dokter pasien dan menanyakan sifat abnormalitas yang mendasarinya
dan diperlukan untuk prophylaksis. Masalah yang paling sering untuk dokter gigi yang berkisar
sekitar riwayat murmur, demam rhematik atau pembedahan cardiovasculer.
Garis Pedoman Spesifik
Apabila pasien datang dengan keluhan lesu, maka pasien dapat di kelompokkan sesuai
dengan resiko relatif untuk perkembangan endocarditis. Pasien dengan resiko tinggi, pasien
dipertimbangkan pada resiko tinggi seandainya mereka terutama rentan terhadap infeksi
intravasuler meskipun infeksi caries terutama suatu prognosis buruk. Hal ini termasuk dengan
endokarditis bakteri sebelumnya, katup jantung prostetik, dan shunt atau saluran pulmonal
systemic.
Pasien dengan resiko rendah, pasien dengan prolaps katup mitral tanpa regurgitasi mitral
berada pada resiko minimal dan tidak memerlukan prophylaksis. Dalam beberapa kasus, katup
mitral dapat menjadi tebal dan oleh karena itu beresiko, beberapa individu tersebut dapat
memerlukan propylaksis oral.
28

Pasien yang tidak memerlukan propylaksis, pasien dengan murmur sejati, pasien dengan
antrial septal defek tanpa komplikasi, dan pasien yang telah menjalani pembedahan by pass
arteria coronaria tidak mengalami peningkatan resiko endocarditis bacterial dan tidak
memerlukan prophylaksis antibiotik.
Pasien dengan prolaps katup mitral tanpa regurgitasi mitral tidak berada pada
peningkatan resiko dan tidak memerlukan prophylaksis. Pasien dengan pace maker transvenous
atau penanaman defebribator tidak memerlukan prophylaksis. Pasien dengan riwayat demam
rheumatik tetapi tidak memperhatikan hubungan lesi katup tidak memerlukan prophylaksis
antibiotika.
Tinjauan Kasus
Seorang wanita berusia 25 tahun mantan penyalahguna narkotika dirawat di rumah sakit
4 tahun yang lalu karena didiagnosa endokarditis bakterial. Dia memiliki desah jantung abnormal
namun tidak ada gejala atau keterbatasan kegiatan fisik. Konsultasi dengan dokternya dia
diagnosa endokarditis yang mengenai katup trikuspid. Organisme penyebab adalah
Staphylococcus aureus dan dirawat selama 6 minggu dan diterapi dengan penisilin dosis tinggi.
Sekitar 6 minggu yang lalu dia pergi ke dokter gigi karena mengalami periodontitis kronik dan
karies sehingga memerlukan perawatan gigi. Namun dia tidak menceritakan riwayat pernah
menderita endokarditis kepada dokter gigi tersebut. Sekarang dia kembali ke dokternya untuk
konsultasi karena mengalami demam selama seminggu terakhir yang tidak kunjung mereda
setelah minum obat yang dijual bebas dan bercak – bercak kemerahan pada telapak tangan dan
kakinya, denyut nadi 80 x/menit tekanan darah 130/84 mmHg dan temperature 39 0C.
Pemeriksaaan
Ditemui desah jantung pada daerah trikuspid pada saat sistolik menandakan adanya
regurgitasi tricuspid, pada kedua telapak tangan dan kaki ditemukan ptekie dan penonjolan kulit
berwarna kemerahan bersifat nyeri tekan (Osler’s nodes). Pada pemeriksaan laboratorium
dijumpai leukositosis (neutrofilia), anemia dan kultur darah positif untuk Streptococcus viridans.
Uji resistensi bakteri sensitive terhadap sefalotin dan nafsilin, dan resisten terhadap penisilin G.
Diagnosa Sementara
Endokarditis bakterial + Regurgitasi trikuspid
29

Terapi
Berdasarkan hasil kultur dan uji resistensi bakteri, pasien diberi terapi nafsilin 2 gr IV
tiap 6 jam selama 6 minggu. Pasien pulang dalam keadaan sehat.
Kesimpulan
Perawatan kelainan gigi dan mulut pada penderita endokarditis bakterial harus dilakukan
scalling 6 bulan sekali untuk menghindari faktor resiko. Endokarditis bakterial erat kaitannya
dengan fokal infeksi pada gigi dan mulut dan memiliki angka mortalitas yang tinggi walau
dengan pengobatan yang canggih dan angka insidens yang relative kecil.
Faktor predisposisi dapat berupa kelainan jantung dan bukan jantung, sedang faktor
pencetus atau resiko adalah semua tindakan medis yang dapat menyebabkan terjadinya
perdarahan yang kemudian terkontaminasi oleh mikroorganisme. Endokarditis bakterial dapat
dibagi sub-akut yang paling sering disebabkan Streptococcus viridans dan akut yang disebabkan
Staphylococcus aureus. Manifestasi klinis dapat beragam tergantung dari virulensi
mikroorganime dan daya tahan pasien.
Endokarditis bakterial dapat menimbulkan berbagai komplikasi akibat terlepasnya
vegetasi yang mengandung bakteri kedalam aliran darah sistemik sehingga perlu diperiksa secara
seksama. Beberapa diantaranya yang cukup berbahaya yaitu gagal jantung kongestif, kerusakan
katup dan infark pada organ.
Diagnosis ditegakkan secara sempurna dari pemeriksaan fisik dan laboratorium sehingga
dapat diberikan antibiotik yang sesuai dan tepat. Antibiotik yang biasa dipakai dalam
penatalaksanaan endokarditis antara lain Penisilin G, Ampisilin, Sefalotin, Nafsilin dan
Oksasilin. Sedangkan untuk yang disebabkan oleh bakteri gram negative dapat digunakan
golongan aminoglikosid seperti Gentamisin.
2.2.3 Penyakit Jantung Rematik
Penyakit Jantung Rematik (PJR) atau dalam bahasa medisnya Rheumatic Heart Disease
(RHD) adalah suatu kondisi dimana terjadi kerusakan pada katup jantung yang bisa berupa
penyempitan atau kebocoran, terutama katup mitral (stenosis katup mitral) sebagai akibat adanya
gejala sisa dari Demam Rematik (DR).
30

Demam rematik merupakan suatu penyakit sistemik yang dapat bersifat akut, subakut,
kronik, atau fulminan, dan dapat terjadi setelah infeksi Streptococcus beta hemolyticus group A
pada saluran pernafasan bagian atas. Demam reumatik akut ditandai oleh demam
berkepanjangan, jantung berdebar keras, kadang cepat lelah. Puncak insiden demam rematik
terdapat pada kelompok usia 5-15 tahun, penyakit ini jarang dijumpai pada anak dibawah usia 4
tahun dan penduduk di atas 50 tahun.
Seseorang yang mengalami demam rematik apabila tidak ditangani secara adekuat, maka sangat
mungkin sekali mengalami serangan penyakit jantung rematik. Infeksi oleh kuman Streptococcus
Beta Hemolyticus group A yang menyebabkan seseorang mengalami demam rematik dimana
diawali terjadinya peradangan pada saluran tenggorokan, dikarenakan penatalaksanaan dan
pengobatannya yang kurah terarah menyebabkan racun/toxin dari kuman ini menyebar melalui
sirkulasi darah dan mengakibatkan peradangan katup jantung. Akibatnya daun-daun katup
mengalami perlengketan sehingga menyempit, atau menebal dan mengkerut sehingga kalau
menutup tidak sempurna lagi dan terjadi kebocoran.
(http://www.infopenyakit.com/2008/08/penyakit-jantung-rematik-pjr.html)
Gejala Klinis
31

Demam reumatik merupakan kumpulan sejumlah gejala dan tanda klinik. Demam
reumatik merupakan penyakit pada banyak sistem, mengenai terutama jantung, sendi, otak dan
jaringan kulit. Tanda dan gejala akut demam reumatik bervariasi tergantung organ yang terlibat
dan derajat keterlibatannya. Biasanya gejala-gejala ini berlangsung satu sampai enam minggu
setelah infeksi oleh Streptococcus. Gejala klinis pada penyakit jantung reumatik bisa berupa
gejala kardiak (jantung) dan non kardiak (jantung). Gejalanya antara lain:
a. Manifestasi kardiak dari demam reumatik
- Pankarditis (radang pada jantung) adalah komplikasi paling serius dan kedua paling
umum dari demam reumatik (sekitar 50 %). Pada kasus-kasus yang lebih lanjut, pasien
dapat mengeluh sesak nafas, dada terasa tidak nyaman, nyeri dada, edema (bengkak),
batuk.
- Manifestasi kardiak lain adalah gagal jantung kongestif dan perikarditis.
- Kelainan pada bunyi jantung
- Gagal jantung
- Radang pada selaput jantung
b. Gejala umum non kardiak dan manifestasi lain dari demam rematik akut antara lain:
- Poliartritis (radang sendi dibeberapa bagian tubuh) adalah gejala umum dan merupakan
manifestasi awal dari demam reumatik (70 – 75 %). Umumnya arthritis dimulai pada
sendi-sendi besar di ekstremitas bawah (lutut dan engkel) lalu bermigrasi ke sendi-sendi
besar lain di ekstremitas atas atau bawah (siku dan pergelangan tangan). Sendi yang
terkena akan terasa sakit, bengkak, terasa hangat, kemerahan dan gerakan terbatas. Gejala
artritis mencapai puncaknya pada waktu 12 – 24 jam dan bertahan dalam waktu 2 – 6 hari
(jarang terjadi lebih dari 3 minggu) dan berespon sangat baik dengan pemberian aspirin.
Poliartritis lebih umum dijumpai pada remaja dan orang dewasa muda dibandingkan pada
anakanak.
- Khorea Sydenham, khorea minor atau St. Vance, dance mengenai hampir 15% penderita
demam reumatik. Manifestasi ini mencerminkan keterlibatan system syaraf sentral pada
proses radang. Hubungan khorea Sydenham sampai demam reumatik tetap merupakan
tanda tanya untuk beberapa waktu lamanya. Periode laten antara mulainya infeksi
streptokokus dan mulainya gejala-gejala khorea lebih lama daripada periode laten yang
diperlukan untuk arthritis maupun karditis. Periode laten khorea ini sekitar 3 bulan atau
32

lebih, sedangkan periode laten untuk arthritis dan karditis hanya 3 minggu. Penderita
dengan khorea ini datang dengan gerakan-gerakan yang tidak terkoordinasi dan tidak
bertujuan dan emosi labil. Manifestasi ini lebih nyata bila penderita bangun dan dalam
keadaan stres. Penderita tampak selalu gugup dan seringkali menyeringai. Bicaranya
tertahantahan dan meledak-ledak. Koordinasi otot-otot halus sukar. Tulisan tangannya
jelek dan ditandai oleh coretan ke atas yang tidak mantap dengan garis yang raguragu.
Pada saat puncak gejalanya tulisannya tidak dapat dibaca sama sekali.
- Erithema marginatum merupakan ruam (kemerahan) yang khas untuk demam reumatik
dan jarang ditemukan pada penyakit lain. Karena kekhasannya tanda ini dimasukkan
dalam manifestasi minor. Keadaan ini paling sering ditemukan pada batang tubuh dan
tungkai yang jauh dari badan, tidak melibatkan muka. Ruam makin tampak jelas bila
ditutup dengan handuk basah hangat atau mandi air hangat, sementara pada penderita
berkulit hitam sukar ditemukan.
- Nodul subkutan. Frekuensi manifestasi ini menurun sejak beberapa decade terakhir, dan
kini hanya ditemukan pada penderita penyakit jantung reumatik khronik. Nodulus ini
biasanya terletak pada permukaan ekstensor sendi, terutama ruas jari, lutut, dan
persendian kaki. Kadang-kadang nodulus ini ditemukan pada kulit kepala dan di atas
kolumna vertebralis.
- Manifestasi lain dari demam reumatik antara lain nyeri perut, epistaksis (mimisan),
demam dengan suhu di atas 39 °C dengan pola yang tidak karakteristik, pneumonia
reumatik yang gejalanya mirip dengan pneumonia karena infeksi.
c. Anemia
(www.uqu1.com/vb/showthread.php?t=4374)
33

Infeksi bakteri demam reuma pada katup jantung
Penegakan Diagnosis Penyakit Jantung Rematik
Selain dengan adanya tanda dan gejala yang tampak secara langsung dari fisik, umumnya
dokter akan melakukan beberapa pemeriksaan laboratorium, misalnya; pemeriksaan darah rutin,
ASTO, CRP, dan kultur ulasan tenggorokan. Bentuk pemeriksaan yang paling akurat adalah
dengan dilakukannya echocardiografi untuk melihat kondisi katup-katup jantung dan otot
jantung.
(http://www.infopenyakit.com/2008/08/penyakit-jantung-rematik-pjr.html)
Penatalaksanaan/Pengobatan
Apabila diagnosa penyakit jantung rematik sudah ditegakkan dan masih adanya infeksi
oleh kuman Streptococcus tersebut, maka hal utama yang terlintas dari Tim Dokter adalah
pemberian antibiotika dan anti radang. Misalnya pemberian obat antibiotika penicillin secara oral
atau benzathine penicillin G. Pada penderita yang allergi terhadap kedua obat tersebut, alternatif
lain adalah pemberian erythromycin atau golongan cephalosporin. Sedangkan antiradang yang
biasanya diberikan adalah Cortisone and Aspirin.
Penderita dianjurkan untuk tirah baring dirumah sakit, selain itu Tim Medis akan terpikir
tentang penanganan kemungkinan terjadinya komplikasi seperti gagal jantung, endokarditis
bakteri atau trombo-emboli. Pasien akan diberikan diet bergizi tinggi yang mengandung cukup
vitamin.
34

Penderita Penyakit Jantung Rematik (PJR) tanpa gejala tidak memerlukan terapi.
Penderita dengan gejala gagal jantung yang ringan memerlukan terapi medik untuk mengatasi
keluhannya. Penderita yang simtomatis memerlukan terapi surgikal atau intervensi invasif.
Tetapi terapi surgikal dan intervensi ini masih terbatas tersedia serta memerlukan biaya yang
relatif mahal dan memerlukan follow up jangka panjang.
(http://www.infopenyakit.com/2008/08/penyakit-jantung-rematik-pjr.html)
2.2.4 Myokarditis
Myocardium lapisan medial dinding jantung yang terdiri atas jaringan otot jantung yang
sangat khusus. Myocarditis adalah peradangan pada otot jantung atau miokardium. pada
umumnya disebabkan oleh penyakit-penyakit infeksi, tetapi dapat sebagai akibat reaksi alergi
terhadap obat-obatan dan efek toxin bahan-bahan kimia dan radiasi.
Myocarditis adalah peradangan dinding otot jantung yang disebabkan oleh infeksi atau
penyebab lain sampai yang tidak diketahui (idiopatik). Miokarditis adalah inflamasi fokal atau
menyebar dari otot jantung (miokardium).
Miokarditis akut relative jarang ditemukan dan diagnosis seringkali hanya dugaan
berdasarkan gejala dan tanda klinis., meskipun sebenarnya miokarditis adalah diagnosis
histologist berdasarkan adanya nekrosis miosit dan infiltrasi peradangan. Riwayat penyakit
miokarditis akut sangat bervariasi. Pada banyak pasien kondisi ringan dan dapat sembuh sendiri
dan mungkin asimtomatik. Namun, pada beberapa pasien, miokarditis berat dapat menyebabkan
gagal jantung berat dan kematian. Jika pasien selamat dari episode miokarditis akut berat,
perbaikan sangat bervariasi. Selain itu pada beberapa pasien juga akan mengalami peradangan
kronis pada jantung.
Etiologi miokarditis seringkali idiopatik atau tidak diketahui penyebabnya, meskipun
demikian diketahui adanya penyebab infektif dan non infektif. Hampir tiap infeksi (bakteri,
virus, jamur, protozoa dan lain sebagainya) daoat menyebabkan miokarditis akut, meskipun
infeksi virus terutama coxsackie. Miokarditis akut juga dapat terjadi sebagai manivestasi infeksi
virus HIV baik secara langsung atau sebagai akibat dari infeksi oportunistik.
Gambaran klinis miokarditis sangat bervariasi dan dapat dikenali hanya karena
perikarditis yang menyertainya, sebagai bagian dari mioperikarditis meskipun banyak pasien
35

akan mendiskripsikan penyakit prodromal seperti flu. Pasien mungkin mengeluh rasa lelah
umum dan letargi atau kadang palpitasi sebagai akibat dari aritmia ventrikel atau fibrilasi atrium.
Dispnu biasanya merupakan tanda penyakit yang lebih serius dengan adanya disfungsi miokard
atau efusi perikard bermakna. Pada kasus yang berat , presentasi klinis mungkin berupa
gambaran edema paru akut dan penurunan hemodinamik berat yang membutuhkan dukungan
sirkulasi.
2.3 Kelainan Pembuluh Darah
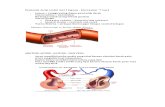
2.3.1 Aterosklerosis
Sumbatan pembuluh darah atau di sebut Aterosklerosis adalah penyakit pembunuh nomer
1 di negeri obama, penyakit sumbatan pembuluh darah ini bertanggung jawab atas seperempat
dari seluruh kematian yang terjadi di amerika serikat.
Penyakit ini terjadi di arteri, suatu jenis pembuluh darah yang menyalurkan oksigen dan
nutrisi ke seluruh organ dan jaringan (termasuk otot jantung). Aterosklerosis diartikan sebagai
kekakuan arteri karena plak yang berakibat gangguan peredaran darah. Fatalnya, aterosklerosis
merupakan ‘silent disease’ karena terjadi dibagian dalam tubuh dan tidak mudah terdeteksi.
Bagaimana Aterosklerosis Berkembang ?
1. Secara normal arteri seperti pipa karet yang elastis, kuat dan fleksibel.
2. Diawali dari daerah pencetus yang belum diketahui secara pasti, tapi peneliti yakin
bahwa proses sumbatan dimulai dari kerusakan dinding bagian dalam arteri yang
disebabkan oleh kolesterol tinggi, merokok, hipertensi dan lain-lain.
3. Dalam jangka waktu tertentu, kolesterol, kalsium dan berbagai zat lainnya terakumulasi
di daerah tersebut sehingga membentuk plak.
4. Plak ini bisa menumpuk sehingga terjadi sumbatan pembuluh darah. (gambar dibawah)
36

Apa yang terjadi jika terdapat sumbatan pembuluh darah ?
1. Jika sumbatan tersebut terjadi di arteri sekitar jantung dan menghambat aliran darah ke
otot jantung maka akan terjadi nyeri dada dan bahkan serangan jantung. Kejadian ini
disebut sebagai Coronary Arteries Disease.
2. Stroke. Stroke karena aterosklerosis terjadi jika sumbatan tersebut terjadi di pembuluh
darah dekat otak. Karena aliran darah ke otak terhambat, maka suplai nutrisi dan oksigen
ke otak terhambat sehingga terjadi kematian jaringan otak. Stroke dah..
3. Nyeri Tungkai. Jika sumbatan tersebut terjadi daerah kaki bawah, maka sampean
mengalami gangguan yang disebut sebagai peripheral arterial disease dengan gejala
nyeri di beberapa bagian tungkai dan kesulitan berjalan. Pada beberapa kasus kondisi ini
menyebabkan kematian jaringan di kaki dan diharuskan untuk di amputasi.
37

Penyebab dan Pencegahan
Perkembangan aterosklerosis di pengaruhi oleh beberapa faktor seperti kolesterol tinggi,
alkohol, merokok, obesitas dan gaya hidup yang buruk. Pencegahan aterosklerosis adalah dengan
memperbaiki gaya hidup yang kurang baik.
2.3.2 Hipertensi
Hipertensi atau darah tinggi adalah penyakit kelainan jantung dan pembuluh darah yang
ditandai dengan peningkatan tekanan darah.Hipertensi takubahnya bomwaktu.Dia tak
mengirimkan sinyal-sinyal bahaya terlebih dahulu. Vonis sebagai pengidap tekanan darah tinggi
datang begitu saja.Karenatak mengirimkan alarm bahaya,orang kerap meng-
abaikannya.Hipertensi kini ditengara isebagai penyebab utama stroke dan jantung. Menurut
HannsPeter Wolff,dalam bukunya SpeakingofHigh BloodPressure , satu dari setiap lima orang
menderita tekanan darah tinggi,dan sepertiganya tid k menyadarinya. Padahal, sekitar40%
kematian dibawah usia 65 tahun bermula dari tekanan darah tinggi. Penyaki tini sudah jadi
epidemi dizaman modern, menggantikan wabah kolera dan TBC di zaman dulu. Orang juga
sering tidak sada rdengan karakter penyaki tini yang timbul tenggelam.Ketika
sipenderitahipertensi dinyatakan bisa berhenti minumobat karena tekanan darahnya sudah nor-
mal,dia sering menganggap kesembuhannya permanen. Padahal, sekali divonis
hipertensi,penyakit itu akan terus membelit tubuh .Dalam satu atau dua tahun,mungkin tekanan
darah normal,tapi pasti akan mengunjungi di kesempatan berikut- nya. Pada sebagian kasus
memang bisa disembuhkan total. Tapi persentasenya kecil .Itupun hanya hipertens iringan. Yang
38

bisa dilakukan mengontrolnya dengan mengonsumsi obat penurun hipertensi dan menjalankan
pola hidup sehat. Seperti penderita diabetes mellitus yang harus selalu siaga dengan insulin,
begitu juga penderita hipertensi. Harus selalu siap dengan obat penurun hipertensi. Andapun
sebaiknya memiliki alat pengukur tensi dirumah sehingga bisamemeriksa tekanan darah sesering
mungkin.Sedikit merepotkan, tapi lebih bijaksana daripada membiarkannya menjadi pembunuh
dikemudian hari.
WHO (WorldHealthOrganization), memberikan batasan tekanan darah normal adalah
140/90 mmHg,dan tekanan darah sama atau diatas160/95 mmHg dinyatakan sebagai hipertensi.
Batasan ini tidak membedakan antara usia dan jenis kelamin. NMKaplan (Bapak Ilmu Penyakit
Dalam), memberikan batasan dengan membedakan usia dan jenis kelamin sebagai berikut.
✤ Pria,usia <45tahun, dikatakan hipertensi apabila tekanan darah pada waktu berbaring
>130/90mmHg
✤ Pria,usia >45tahun, dikatakan hipertensi apabila tekanan darahnya>145/95mmHg
✤ Pada wanita tekanan darah >160/95 mmHg,dinyatakan hipertensi.
Ahli penyakit dalam lain, Gordon H Williams, mengklasifikasikan hipertensi sebagai berikut :
. Tensisistolik: - <140 : Normal - 140–159 :Normal tinggi - >159 :Hipertensi sistolik tersendiri
Tensi diastolik: - <85 : Normal - 85- 89 :Normaltinggi - 90–104 :Hipertensi ringan - 105–
114 :Hipertens isedang - >115 : Hipertensi berat
National Institute of Health, lembaga kesehatan nasional di Amerika mengklasifikasikan sebagai
berikut:
Tekanan Sistolik: - < 119 mmHg
Normal - 120 –139 mmHg
Pra Hipertensi - 140 –159 mmHg
Hipertensi derajat 1 - > 160 mmHg
Hipertensi derajat 2
Tekanandiastolik: - < 79mmHg
Normal - 80 –89mmHg
39

PraHipertensi - 90 –99mmHg
Hipertensiderajat1 - > 100 mmHg
Klasifikasi
Klasifikasi Tekanan Darah Pada Dewasa
Kategori Tekanan Darah Sistolik Tekanan Darah Diastolik
Normal < 120 mmHg (dan) < 80 mmHg
Pre-
hipertensi
120-139 mmHg (atau) 80-89 mmHg
Stadium 1 140-159 mmHg (atau) 90-99 mmHg
Stadium 2 >= 160 mmHg (atau) >= 100 mmHg
Pada hipertensi sistolik terisolasi, tekanan sistolik mencapai 140 mmHg atau lebih, tetapi
tekanan diastolik kurang dari 90 mmHg dan tekanan diastolik masih dalam kisaran normal.
Hipertensi ini sering ditemukan pada usia lanjut.
Sejalan dengan bertambahnya usia, hampir setiap orang mengalami kenaikan tekanan
darah; tekanan sistolik terus meningkat sampai usia 80 tahun dan tekanan diastolik terus
meningkat sampai usia 55-60 tahun, kemudian berkurang secara perlahan atau bahkan menurun
drastis.
Dalam pasien dengan diabetes mellitus atau penyakit ginjal, penelitian telah
menunjukkan bahwa tekanan darah di atas 130/80 mmHg harus dianggap sebagai faktor resiko
dan sebaiknya diberikan perawatan.
II.3.3 Angina Pectoris
Angina pektoris adalah jenis nyeri dada yang perlu diperhatikan karena merupakan
petunjuk ke arah penyakit jantung koroner dan indikasi untuk mengirim penderita ke Rumah
Sakit guna pemeriksaan lebih lanjut. Untuk mengenal indikasi yang tepat pada penatalaksanaan
angina selanjutnya yaitu kapan silakukan arteriografi koroner, angioplasti koroner ataupun cedah
koroner maka perlu diketahui lebih dulu mengenai jenis angina, prevalensi angina, patigenesa
dan perjalanan penyakitnya serta pemeriksaan yang perlu dilakukan.
40

A. Jenis Angina
Ada 3 dasar jenis angina yaitu angina stabil, angina tak stabil dan angina variant sebagian
besar penderita angina, kelainan disebabkan karena adanya pembuluh darah koroner yang
obstruktif serta kemungkinan timbul spasme koroner dengan derajat yang bervariasi. Pada angina
variant (angina Prinzmetal) yaitu jenis angina yang jarang, nyeri timbul akibat spasme pembuluh
darah koroner yang normal ataupun ketidak seimbangan antara kebutuhan O2 miokard dengan
aliran darah juga dapat terjadi bukan karena faktor koroner yang dapat menimbulkan angina non-
koroner seperti pada :
- Penyakit katup jantung terutama pada stenosis aorta
- Stenosis aorta akibat klasifikasi (non-rematik) yang terjadi pada orang tua atau karena
penggantian katup
- Tahikardi yang intermiten atau menetapkan seperti fibrilasi atrial terutama pada orang tua
- Hipertensi, anemi dan DM yang tidak terkontrol.
B. Prevalansi Angina
Penelitian dari Framingham di Amerika Serikat melaporkan setiap tahunnya 1% dari laki
– laki 30-62 tahun tanpa gejala pada permulaan pemeriksaan akan timbul kemudian gejala
penyakit jantung koroner yaitu dari jumlah tersebut 38 % dengan angina stabil dan 7 % dengan
angina tak stabil (Dawber, 1980). Penelitian dari Irlandia mendapatkan insedens angina pertahun
0,44% pada laki –laki umur 45-54 tahun, sedangkan pada perempuan separuhnya
Diamond dan Forrester 1979 telah mengadakan penelitian untuk mengetahui prevelansi
penyakit jantung koroner dengan nyeri dada jenis angina tipikal, angina apitikal dan nonangina
berdasarkan umur dan jenis kelamin.
41

Gamb
ar 1. Prevalensi penyakit Jantung koroner pada kelompok gejala yang berbeda
berdasarkan umur dan jenis kelamin
C. Potogenesa
Pola penyakit jantung koroner dapat diketahui berdasarkan hubungan antara jala klinis
dengan patologi endotelial yang dilihat secara angioskopi. Pada perulaan penyakit akan tampak
lapisan lemak pada permukaan pembuluh darah. Bila licin. Bila plak bertambah besar aliran
koroner akan berkurang yang menyebabkan kumpulan platelet pada tempat tersebut. Kumpulan
platelet tersebut akan mengakibatkan lepasnya vasokonstriktor koroner secara periodik dari
aliran darah dan menyebabkan angina yang laju (accelerated angina) yaitu bentuk peralihan dari
angina stabil ke angina tidak stabil. Bila trombus menyebabkan obstruksi yang total akan terjadi
infark miokard. Setelah terjadi infark, trombus akan lisis oleh proses endogen. Ulserasi
endotelial menyembuh dalam beberapa minggu. Proses penyembuhan kadang – kadang tidak
seluruhnya sempurna, seringkali trombus yang tersisa membentuk sumbatan ke dalam pembuluh
darah .
D. Pemeriksaan Khusus pada angina
Pemeriksaan darah rutin, kadar glukosa, lipid dan EKG waktu istirahat perlu dilakukan.
Hasilnya meungkin saja normal walaupun ada penyakit jantung koroner yang berat. EKG bisa
didapatkan gambaran iskemik dengan infark miokard lama atau depresi ST dan T yang terbalik
pada penyakit yang lanjut.
Test exercise selanjutnya perlu dipertimbangkan dengan indikasi sebagai berikut:
- Untuk menyokong diagnosa angina yang dirangsang akibat nyeri dengan perubahan iskemik
pada EKG
42

- Untuk menilai penderita dengan resiko tinggi serta prognosa penyakit
- Untuk menilai kapasitas fungsional dan menentukan kemampuan exercise
- Untuk evaluasi nyeri dada yang atipik
Jenis test exercise bermacam-macam antara lain test treadmill, protokol Bruce, test
Master dan Sepeda ergometri. Test exercise tidak perlu dilakukan untuk diagnostik pada wanita
dengan nyeri dada non anginal karena kemungkinan penyakit jantung koroner sangat rendah,
sedangkan pada laki-laki dengan angina tipikal perlu dilakukan untuk menentukan penderita
dengan resiko tinggi dimana sebaliknya perlu dibuat arteriografi koroner. Penderita dengan
angina atau perubahan iskemik dalam EKG pada tingkat exercise yang rendah biasanya penderita
yang mencapai beban kamsimum yang rendah biasanya menderita kelainan pembuluh darah
yang multipel dan bermanfaat bila dilakukan bedah koroner. Bila tekanan darah turun waktu
exercise perlu dicurigai adanya obstruksi pada pembuluh darah utama kiri yang juga merupakan
indikasi untuk pembedahan. Penderita dengan angina atipikal terutama wanita sering memberi
hasil false positif yang tinggi. Sedangkan hasil test yang negatif pada angina atipikal dan non-
angina besar kemungkinannya tidak ada kelainan koroner. Bila hasil exercise test meragukan
perlu dilakukan pemeriksaan radionuklir karena jarang sekali didapatkan hasil false positif.
Thallium scintigrafi menggambarkan perfusi miokard saat istirahat maupun exercise ataupun
gangguan fungsi ventrikel kiri yang timbul akibt exercise.
Pemeriksaan arteriografi koroner sangat akurat untuk menentukan luas dan beratnya
penyakit jantung koroner. Angiografi koroner dilakukan dengan keteterisasi arterial di bawah
anastesi lokal, biasanya pada a. femoralis atau pad a. rakialis. Kateter dimaksudkan di bawah
kontrol radiologis ke ventrikel kiri dan a. koronaria kiri dan kanan, kemudian dimasukkan
kontras media. Lesi yang sering tampak pada angiogram koroner adalah stenosis atau oklusi oleh
ateroma yang bervariasi derajat luas dan beratnya.
Tidak semua penderita angina harus dilakukan test exercise dan angiografi koroner.
Indikasi penderita angina yang harus dikirim ke rumah sakit untuk pemeriksaan lebih lanjut
adalah sebagai berikut:
- angina yang menyebabkan terbatasnya aktifitas walaupun dengan pemakaian obat-obatan.
- Angina progresif dan tak stabil
- Angina baru yang timbul terutama bila tidak dapat diatasi dengan obat-obatan
43

- Angina dengan kapasitas exercise yang buruk dibandingan dengan penderita pada umur dan
jenis kelamin yang sama.
- Angina dengan gagal jantung
- Angina atipikal pada laki-laki dan wanita di atas 40 tahun.
- Angina post-infark
- Nyeri dada non-anginal yang menetapkan dan tidak dapat didiagnosa pada penderita usia tua
terutama bila ada risiko yang multipel
- Keadaan lainnya seperti keadaan non-kardial yang serius dan umur tua.
E. Penerangan Angina
Penerangan angina bertujuan untuk:
- memperlambat atau menghentikan progresifitas penyakit.
- Memperbaiki kualitas hidup dengan mengurangi frekuensi serangan angina
- Mengurangi atau mencegah infark miokard dan kematian mendadak.
a. Memperbaiki faktor risiko
Walaupun masih diperdebatkan ternyata menurunkan kolesterol darah dalam jangka lama dapat
mengurangi progresifitas penyakit. Pencegahan primer dengan diet ternyata bermanfaat, bila
tidak ada respons dapat diberikan obat-obatan anti lipid. Exercise dapat menurunkan kolesterol
LDL. Pngobatan hipertensi juga dapat mengurangi progresifits penyakit, demikian juga merokok
perlu dilarang.
b. Pemberian obat-obatan
1. Nitrat
Nitrat meningkatkan pemberian D2 miokard dengan dialatasi arteri epikardial tanpa
mempengaruhi, resistensi arteriol arteri intramiokard. Dilatasi terjadi pada arteri yang normal
maupun yang abnormal juga pada pembuluh darah kolateral sehingga memperbaiki aliran darah
pada daerah isomik. Toleransi sering timbul pada pemberian oral atau bentuk lain dari nitrat
long-acting termasuk pemberian topikal atau transdermal. Toleransi adalah suatu keadaan yang
memerlukan peningkatan dosis nitrat untuk merangsang efek hemodinamik atau anti-angina.
Nitrat yang short-acting seperti gliseril trinitrat kemampuannya terbatas dan harus dipergunakan
44

lebih sering. Sublingual dan jenis semprot oral reaksinya lebih cepat sedangkan jenis buccal
mencegah angina lebih dari 5 am tanpa timbul toleransi.
2. Beta- Bloker
Beta –Bloker tetap merupakan pengobatan utama karena pada sebagian besar penderita
akan mengurangi keluhan angina. Kerjanya mengurangi denyut jantung, kontasi miokard,
tekanan arterial dan pemakaian O2. Beta Bloker lebih jarang dipilih diantara jenis obat lain
walaupun dosis pemberian hanya sekali sehari. Efek samping jarang ditemukan akan tetapi tidak
boleh diberikan pada penderita dengan riwayat bronkospasme, bradikardi dan gagal jantung.
3. Ca-antagonis
Kerjanya mengurangi beban jantung dan menghilangkan spasma koroner, Nifedipin dapat
mengurangi frekuensi serangan anti-angina, memperkuat efek nitrat oral dan memperbaiki
toleransi exercise. Merupakan pilihan obat tambahan yang bermanfaat terutama bila dikombinasi
dengan beta-bloker sangat efektif karena dapat mengurangi efek samping beta bloker. Efek anti
angina lebih baik pada pemberian nifedipin ditambah dengan separuh dosis beta-bloker daripada
pemberian beta-bloker saja.
Jadi pada permulaan pengobatan angina dapat diberikan beta-bloker di samping
sublingual gliseril trinitrat dan baru pada tingkat lanjut dapat ditambahkan nifedi-pin. Atau
kemungkinan lain sebagai pengganti beta-bloker dapat diberi dilti azem suatu jenis ca-antagonis
yang tidak merangsang tahikardi. Bila dengan pengobatan ini masih ada keluhan angina maka
penderita harus direncanakan untuk terapi bedah koroner. Pengobatan pada angina tidak stabil
prinsipnya sama tetapi penderita harus dirawat di rumah sakit. Biasanya keluhan akan berkurang
bila ca-antagonis ditambah pada beta-bloker akan tetapi dosis harus disesuaikan untuk mencegah
hipertensi. Sebagian penderita sengan pengobatan ini akan stabil tetapi bila keluhan menetap
perlu dilakukan test exercise dan arteriografi koroner. Sebagian penderita lainnya dengan risiko
tinggi harus diberi nitrat i.v dan nifedipin harus dihentikan bila tekanan darah turun. Biasanya
kelompok ini harus segera dilakukan arteriografi koroner untuk kemudian dilakukan bedah
pintas koroner atau angioplasti.
4. Antipletelet dan antikoagulan
45

Segi lain dari pengobatan angina adalah pemberian antipletelet dan antikoagulan. Cairns dkk
1985 melakukan penelitian terhadap penderita angina tak stabil selama lebih dari 2 tahun,
ternyata aspirin dapat menurunkan mortalitas dan insidens infark miokard yang tidak fatal pada
penderita angina tidak stabil. Pemberian heparin i.v juga efeknya sama dan sering diberikan
daripada aspirin untuk jangka pendek dengan tujuan menstabilkan keadaan penderita sebelum
arteriografi. Terdapat obat-obatan pada angina pektoris tak stabil secara praktis dapat
disimpulkan sebagai berikut:
- Heparin i.v dan aspirin dapat dianjurkan sebagai pengobatan rutin selama fase akut maupun
sesudahnya
- Pada penderita yang keadaannya cenderung tidak stabil dan belum mendapat pengobatan, beta-
bloker merupakan pilihan utama bila tidak ada kontra indikasi. Tidak ada pemberian kombinasi
beta-bloker dengan ca-antagonis diberikan sekaligus pada permulaan pengobatan.
- Pada penderita yang tetap tidak stabil dengan pemberian beta-bloker dapat ditambah dengan
nifedipin.
- Pengobatan tunggal dengan nifedipin tidak dianjurkan.
c. Bedah pintas koroner (Coronary Artery Bypass Graft Surgery)
Walupun pengobatan dengan obat-obatan terbaru untuk pengobatan angina dapat
memeperpanjang masa hidup penderita, keadaan tersebut belum dapat dibuktikan pada kelompok
penderita tertentu terutama dengan penyakit koroner proksimal
yang berat dan gangguan fungsi ventrikel kiri dengan risiko kerusakan mikardium yang luas
2.3.4 Stroke
Stroke merupakan masalah kesehatan utama dalam masyarakat karena risiko terkena
stroke meningkat seiring usia, sehingga strategi yang utama adalah memperbaiki kualitas
pelayanan dalam penanganan stroke, tidak hanya mengobati tapi terutama untuk mencegah
stroke pada usia dini. Meskipun usia muda memiliki risiko yang lebih rendah, namun stroke pada
kelompok usia ini memiliki dampak yang besar dalam masyarakat, diantaranya berhubungan
46

dangan hilangnya masa-masa produktivitas. Angka kejadian stroke pada anak-anak sekitar 2 per
100.000 anak per tahun, sedangkan angka kejadiannya pada bayi mencapai 25 per 100.000 bayi
per tahun. Pada usia muda, etiologi stroke lebih bervariasi dibandingkan usia lanjut yang
biasanya akibat faktor atherosklerosis. Karena itu, pemahaman tentang berbagai faktor risiko lain
yang spesifik pada usia muda mutlak diperlukan. Telaah pustaka ini akan membahas secara
mendalam berbagai faktor risiko, prognosis dan tatalaksana stroke pada usia muda.
Secara umum stroke merupakan gangguan pembuluh darah otak atau gangguan sirkulasi
serebral atau juga merupakan gangguan neurologik fokal yang dapat timbul sekunder dari suatu
proses patologis pada pembuluh darah serebral, misalnya trombosis, embolus, ruptura dinding
pembuluh atau penyakit vascular dasar, misalnya aterosklerosis, arteritis, trauma, aneurisme dan
kelainan perkembangan.
Stroke merupakan gangguan fungsional otak yang bersifat: fokal dan atau global, akut,
berlangsung antara 24 jam atau lebih, disebabkan gangguan aliran darah ke otak, tidak
disebabkan karena tumor/infeksi
Penggolongan stroke berdasarkan perjalanan penyakit, dibagi menjadi tiga jenis, yaitu:
Serangan iskemik sepintas (TIA) : merupakan gangguan neurologis fokal yang timbul
mendadak dan menghilang dalam beberapa menit sampai beberapa jam.
Progresif atau inevolution (stroke yang sedang berkembang) : perjalanan stroke
berlangsung perlahan meskipun akut. Stoke dimana deficit neurologisnya terus bertambah
berat.
Stroke lengkap/completed : gangguan neurologis maksimal sejak awal serangan dengan
sedikit perbaikan. Stroke dimana deficit neurologisnya pada saat onset lebih berat, bisa
kemudian membaik/menetap.
Penggolongan stroke berdasarkan patologi:
1. Stroke hemoragi: stroke yang terjadi karena pembuluh darah di otak pecah sehingga timbul
iskhemik dan hipoksia di hilir. Penyebab stroke hemoragi antara lain: hipertensi, pecahnya
aneurisma, malformasi arteri venosa,
2. stroke non hemoragi: stroke yang disebabkan embolus dan thrombus.
47

Faktor Resiko Stroke:
Secara garis besar faktor risiko stroke dibagi atas faktor risiko yang dapat dimodifikasi
(modifiable) dan yang tidak dapat dimodifikasi (nonmodifiable). Faktor risiko stroke yang dapat
dimodifikasi diantaranya adalah hipertensi, penyakit jantung (fibrilasi atrium), diabetes melitus,
merokok, konsumsi alkohol, hiperlipidemia, kurang aktifitas, dan stenosis arteri karotis.
Sedangkan faktor risiko yang tidak dapat dimodifikasi antara lain usia, jenis kelamin, ras/suku,
dan faktor genetik.
Menurut The seventh report of the joint national commite on prevention, detection,
evaluation, and treatment of high blood pressure (JNC 7), klasifikasi tekanan darah pada orang
dewasa terbagi menjadi kelompok normal, prahipertensi, hipertensi derajat 1, dan hipertensi
derajat 2. Diabetes mellitus juga merupakan faktor yang signifikan dan terjadi pada 10% pasien
stroke. Keadaan ini dihubungkan dengan terjadinya atherosklerosis intrakranial.
48

BAB III
PEMBAHASAN
3.1. Penyakit Darah
3.1.1 Kelainan Pembekuan Darah
Proses terjadinya gangguan pembekuan darah
Gangguan itu dapat terjadi karena jumlah pembeku darah jenis tertentu kurang dari jumlah
normal, bahkan hampir tidak ada. Perbedaan proses pembekuan darah yang terjadi antara orang
normal (Gambar 1) dengan penderita hemofilia( gambar 2). Gambar 1 dan Gambar 2
menunjukkan pembuluh darah yang terluka di dalam darah tersebut terdapat faktor-faktor
pembeku yaitu zat yang berperan dalam menghentukan perdarahan.
a. Ketika mengalami perdarahan berarti terjadi luka pada pembuluh darah
(yaitu saluran tempat darah mengalir keseluruh tubuh), lalu darah keluar
dari pembuluh.
b. Pembuluh darah mengerut/ mengecil.
c. Keping darah (trombosit) akan menutup luka pada pembuluh.
d. Faktor-faktor pembeku darah bekerja membuat anyaman (benang -
benang fibrin) yang akan menutup luka sehingga darah berhenti mengalir
keluar pembuluh.
Gambar 1
49

a.
K
et
ik
a
m
e
n
g
al
a
m
i
p
er
d
ar
a
h
a
n
b
er
ar
ti
te
rj
a
di
lu
k
50

a
p
a
d
a
p
e
m
b
ul
u
h
d
ar
a
h
(y
ai
tu
sa
lu
ra
n
te
m
p
at
d
ar
a
h
51

m
e
n
g
al
ir
k
es
el
ur
u
h
tu
b
u
h)
,
la
lu
d
ar
a
h
k
el
u
ar
d
ar
i
p
52

e
m
b
ul
u
h.
b. Pembuluh darah mengerut/ mengecil.
c. Keping darah (trombosit) akan menutup luka pada pembuluh.
d. Kekurangan jumlah factor pembeku darah tertentu, mengakibatkan
anyaman penutup luka tidak terbentuk sempurna, sehingga darah tidak
berhenti mengalir keluar pembuluh.
Gambar 2
Haemofili A
Etiologi: kekurangan factor VIII dalam darah
Gejala klinis: Bayi yang terkena berat dapat menderita perdarahan banyak setelah disunat.
Haemartrosis nyeri dan berulang dan haematoma otot mendominasi perjalanan
klinis – dengan deformitas progresif dan pincang. Perdarahan yang memanjang
terjadi setelah pencabutan gigi. Haematuria lebih umum daripada perdarahan
gastrointestinal. Perdarahan operasi dan ruda paksa adalah mengancam jiwa baik
pada pasien yang berat dan ringan. Walaupun tidak biasa, perdarahan intraserebral
spontan terjadi lebih sering daripada penduduk umum dan merupakan sebab
kematian penting pada pasien dengan penyakit berat.
Diagnosis laboratorium:
Tes berikut ini abnormal: (i) APTT (activated partial thromboplastin time)
(ii) Waktu pembekuan seluruh darah (kasus berat)
(iii) Pengujian bekuan factor VIII (VIII:C)
Metode imunologis memperlihatkan VIIIR: AG normal. Tes waktu perdarahan dan waktu
protrombin juga normal.
Pengobatan: Episode perdarahan diobati dengan terapi penggantian faktor VIII atau dengan
pemberian desmopresin (DDAVP). Kadar faktor VIII dinaikkan paling efektif
53

dengan pemberian infus kriopresipitat plasma atau ”faktor VIII concentrates”.
Perdarahan spontan dikontrol jika kadar VIII pasien naik di atas 20% normal. Untuk
bedah besar (major surgery), perdarahan ruda paksa serius atau ketika perdarahan
terjadi pada tempat berbahaya, akan tetapi, kadar faktor VIII harus dinaikkan
sampai 100% dan selanjutnya dipertahankan di atas 60% ketika perdarahan akut
telah berhenti,sanpai terjadi kesembuhan.
Haemofili B
Etiologi: kekurangan faktor IX
Gejala klinis: identik dengan haemofili A,memang kedua kelainan itu hanya dapat dibedakan
dengan pengujian faktor pembekuan spesifik. Insidennya seperlima haemofili A.
Banyak pasien mempunyai bukti imunologis untuk adanya protein faktor IX yang
tak berfungsi.
Diagnosis laboratorium:
Tes berikut ini abnormal: (i) APTT
(ii) waktu bekuan seluruh darah (kasus berat)
(iii) pengujian bekuan faktor IX
Seperti pada haemofili A waktu perdarahan dan tes waktu protrombin normal.
Penatalaksanaan: Prisnsip terapi penggantian serupa dengan haemofili. Episode perdarahan
diobati dengan factor IX concentrats. Karena stabilitas faktor IX di luar
tubuh,plasma simpanan juga efektif. Karena waktu paruh biologisnya lebih
panjang,infus tidak perlu diberikan sesering faktor VIII concentrates pada
haemofili.
3.1.2 Anemia
A. Definisi
Anemia adalah suatu keadaan dimana kadar Hb dan atau hitung eritrosit lebih rendah dari
harga normal. Dikatakan sebagai anemia jika Hb < 14 g/dl dan Ht < 41 % pada pria atau Hb < 12
g/dl dan Ht <37 % pada wanita.
Gejala umum antara lain cepat lelah, takikardi, palpitasi, dan takipnea pada latihan fisik.
B. Patofisiologi
Patofisiologi anemia terdiri dari :
1. Penurunan produksi :anemia defisiensi, anemia aplastik, dll
54

2. Peningkatan penghancuran : anemia karena perdarahan, anemia hemolitik, dll
C. Pembagian anemia
1. Anemia mikrositik hipokrom
a. Anemia defisiensi besi
b. Anemia penyakit kronik
2. Anemia makrostatik
a. Defisiensi vitamin B12
b. Defisiensi asam folat
3. Anemia karena perdarahan
4. Anemia hemolitik
5. Anemia aplastik
1. Anemia defisiensi besi
Etiologi
Diet yang tidak mencukupi
Absorpsi yang menurun
Kebutuhan yang meningkt pada kehamilan, laktasi
Perdarahan pada saluran cerna. Menstruasi, donor darah
Hemoglobulinuria
Penyimpanan besi yang berkurang
Patogenesis Anemia Defisiensi Besi
Anemia defisiensi besi terjadi sebagai akibat dari gangguan balans zat besi yang negatif,
jumlah zat besi (Fe) yang diabsorbsi tidak mencukupi kebutuhan tubuh. Pertama -tama balans Fe
yang negatif ini oleh tubuh diusahakan untuk diatasinya dengan cara menggunakan cadangan
besi dalam jaringan-jaringan depot. Pada saat cadangan besi tersebut habis, baru anemia
defisiensi besi menjadi manifest.
Perjalanan keadaan kekurangan zat besi mulai dari terjadinya anemia sampai dengan
timbulnya gejala-gejala yang klasik, melalui beberapa tahap :
Tahap I : Terdapat kekurangan zat besi ditempat-tempat cadangan besi (depot iron), tanpa
disertai dengan anemia (anemia latent) ataupun perubahan konsentrasi besi dalam serum (SI).
Pada pemeriksaan didapati kadar feritin berkurang.
55

Tahap II : Selanjutnya mampu ikat besi total (TIBC) akan meningkat yang diikuti dengan
penurunan besi dalam serum (SI) dan jenuh (saturasi) transferin. Pada tahap ini mungkin anemia
sudah timbul, tetapi masih ringan sekali dan bersifat normokrom normositik. Dalam tahap ini
terjadi eritropoesis yang kekurangan zat besi (iron deficient erythropoesis).
Tahap III : Jika balans besi tetap negatif maka akan timbul anemia yang tambah nyata
dengan gambaran darah tepi yang bersifat hipokrom mikrositik.
Tahap IV : Hemoglobin rendah sekali. Sumsum tulang tidak mengandung lagi cadangan besi,
kadar besi plasma (SI) berkurang. Jenuh transferin turun dan eritrosit jelas bentuknya hipokrom
mikrositik. Pada stadium ini kekurangan besi telah mencapai jaringan-jaringan. Gejala klinisnya
sudah nyata sekali
Manivestasi klinis
Selain gejala umum pada anemia, defisiensi Fe yang berat akan mengakibatkan
perubahan kulit dan mukosa yang progresif, seperti lidah yang halus, keilosis, dsb. Didapatkan
tanda-tanda malnutrisi.
Manifestasi oral
Lidah lebih sensitif jika digunakan untuk makan makanan yang pedas atau panas dan
akan terasa terbakar.
Pemeriksaan penunjang
Defisiensi Fe berlangsung secara bertahap dan lambat. Pada tahap pertama yang terjadi
adalah penurunan simpanan Fe. Terjadi anemia tapi belum terjad perubahan pada ukuran sel
darah merah. Feritin serum menjadi rendah sementara Total Iron Binding Capacity (TIBC)
serum meingkat. Setelah simpanan Fe habis, produksi sel darah meah tetap dilakukan. Fe serum
56

akan mulai menurun kurang dari 30 mg/dl dan saturasi transferin menurun hingga kurang dari
15%. Pada tahap awal Mean Corpuscular Volume (MCV) tetap normal, pada tahap lanjut MCV
mulai menurun dan ditemukan gambaran sel mikrositik hipokrom. Kemudian terjadi anisositosis
diikuti poikilositosis. Ditemukan sel darah mera yang mikrositik hipokrom. Serum iron (SI)
menurun, Iron Binding capacity (IBC) bertmabah. Tanda patogonomik adalah tidak
ditemukannya hemosiderin dalam sumsung tulang. Untuk mendiagnosis ankilostomiasis perlu
pemeriksaan tinja.
Penatalaksanaan
1. Zat besi diberikan per oral dalam dosis 2 – 3 mg/kg unsur besi semua bentuk zat besi sama
efektifnya ( fero sulfat, fero fumarat, fero suksinat, fero glukonat.
2. Vitamin C harus diberikan bersama dengan besi ( Vitamin C meningkatkan absorpsi besi ).
Terapi besi hendaknya diberikan sekurang-kurangnya selama 6 minggu setelah anemia dikoreksi
untuk mengisi kembali cadangan besi. Zat besi yang disuntikkan jarang dipakai lagi kecuali
terdapat penyakit malabsorpsi usus halus.
2. Anemia pada penyakit kronik
Etiologi
Banyak dihubungkan dengan penyakit infeksi seperti infeksi ginjal, abses, empiema
Inflamasi kronik seperti atritis reumatoid
Neoplasma seperti limfoma malignum dan nekrosis jaringan
Patogenesis
Anemia pada penyakit kronik adalah survival sel darah merah yang menurun dan
gagalnya sumsum tulang mengkompensasi kekurangan dengan meningkatkan produksi sel darah
merah. Kegagalan peningkatan produksi sel darah merah sebagian besar disebabkan oleh
sequestration besi pada sisitem retikuloendotelial. Penurunan eritropoietin jarang menjadi
penyebab penurunan produksi eritrosit selain pada gagal ginjal. Semua proses diatas diduga
karena adanya perubahan sitokin-sitokin pada pasien yang menderita penyakit kronik.
Manivestasi klinis
Hematokrit biasanya berkisar antara 25-30 %, biasany normositik atau normokrom
Jika disertai penurunan adar besi dalam serum atau saturasi transferin anemia berbentuk
hipokrom mikrositik.
Kadar feritin dala serum normal atau meningkat
57

Leukosit dan hitung jenisnya normal
Pemeriksaan sumsum tulang normal
Berkurangnya dideroblas dalam sumsum tulang
Deposit besi dalam sistem retikuloendotelial nermal atau bertambah
Penatalaksanaan
Terapi terutama ditujukan pada penyakit dasarnya. Dapat diberikan tranfusi darah merah
pada anemia yang berat. Untuk mengatas anemia atritis reumatoid dengan pengobatan
suplementasi besi. Pemberian kobalt dan eritropoetin dikatakan dapat memperbaiki anemia pada
penyakit kronik.
3. Anemia Pernisisosa
Kekurangan vitamin B12 bisa disebabkan oleh faktor intrinsik dan ekstrinsik.
Kekurangan vitamin B12 karena faktor intrinsik terjadi karena gangguan absorbsi vitamin yang
merupakan penyakit herediter autiun sehingga pada pasien mungkin dijumpai penyakit autoimun
lainnya.
Manivestasi klinis
Anoreksia, diare, dispepsia, lidah yang licin, pucat, dan agak ikterik. Terjadi gangguan
neurologis biasanya dimulai dengan parestesia, gangguan keseimbangan. Pada kasus yang berat
terjadi perubahan fungsi serebral, demensia dan perubahan neropsikiatrik lainnya.
58

Pemeriksaan penunjang
Sel darah merah besar-besar, MCV > 100fmol/L, neutrofil hipersegmentasi. Gambaran
sumsum tulang megaloblastik. Sering ditemukan gastritis atrofi, kadar vitamin B12 < dari
100pg/ml.
Penatalaksanaan
Pemberian vitamin B12 1000 mg/hari selama 5-7 hari, 1 kali tiap bulan
3. Anemia defisiensi asam folat
Asam folat terutama terdapat di dalam daging, susu, dan daun-daun yang hijau.
Umumnya berhubungan dengan malnutrisi.
Manivestasi klinis
Anemiamegaloblastik dan perubahan megaloblastik pada mukosa, mungkin dapat
ditemukan gejala-gejala neurologis seperti gangguan kepribadian dan gangguan daya ingat
Pemeriksaan penunjang
Kadar vitamin B12 serum normal dan asam folat serum rendah, biasanya < dari 3 ng/ml.
Kadar folat sel darah merah < dari 150 ng/ml
Penatalaksanaan
Meliputi pengobatan terhadap penyebabnya dan dapat dilakukan pula dengan pemberian
suplementasi asam folat oral 1 mg / hari
4. Anemia karena perdarahan
Anemia karena perdarahan terbagi atas :
a. Perdarahan akut, mungkin timbul bila pengeluaran darah cukup banyak sedangkan
penurunan kadar Hb baru terjadi beberapa hari kemudian
Penatalaksanaan : menagtasi perdarahan, mengatasi renjatan dengan transfusi darah
atau pemberian cairan per infus
59

b. Perdarahan kronik, pengeluaran darah sedikt-sedikit sehingga tidak diketahui pasien.
Penyebabnya antara lain ulkus peptikum, menometroragi, perdarahan saluran cerna
karena pemakaian analgesik dan epistaksis
Pemeriksaan laboratorium : sesuai dengan defisiensi Fe. Perdarahan pada saluran cerna
akan memberi hasil positif pada tes benzidin dari tinja
Penatalaksanaan :mengobati sebab perdarahan, pemberian preparat Fe
5. Anemia hemolitik
Pada anemia ini terjadi penurunan usia sel darah merah (normal 120 hari). Anemia terjadi
jika sumsum tulang sudah idak mampu mengatasinya karena usia sel darah merah sangat pendek
Etiologi
1. Intrinsik :
Kelainan membran seperti sferositosi herediter
Kelainan glikolisis seperti defisiensi piruvat kinase
Kelainan enzim seperti defisiensi glukosa-6-fosfat dehidrogense (G6PD)
Hemoglobinopati, sperti anemia sel sabit
2. Ekstrisik :
Gangguan sistem imun
Mikroangiopati, seperti pada purpura trombotik trombositopenik
Infeksi seperti akibat plasmodium
Hipersplenisme
Luka bakar
Manivestasi klinis
Ikters dan splenomegali
Pemeriksaan penunjang
Penurunan kadar Ht, retikulositosism, peningian bilirubin indirek dalam darah dan
peningkatan bilirubin total sampai dengan 4 mg/dl, peninggian urobilinogen urin, dan
eritropoeisis hiperaktif dalam sumsung tulang.
Penatalaksanaan
60

Disesuaikan dengan penyababnya. Jika karena reaksi toksik-imunologik dapat diberikan
kortikosteroid (prednison, prednisolon) kalau perlu diberikan splenektomi. Jika keduanya tidak
berhasil maka diberikan sitostatik sperti klorambusil dan sikofosfamid
6. Anemia hemolitik autoimun
Merupakan kelainan darah yang didapat, dimana autoantibodi IgG yang dibentuk terikat
pada mebran sel darah merah (SDM). Antibodi ini umumnya berhadapan langsung dengan
komponen dasar dari sitem Rh dan sebenarnya dapat terlihat pada SDM semua orang.
Klasifikasi
1. Warm-antibody immunohemolytik anemia
Idiopatik:> 50 % kasus
Imfoma :leukemia limfositik kronik, limfoma non hodgkin, dan penyakit hodgkin
Lupus eritematous sistemik dan penyakit kolagen vaskular lainnya
Obat-obatan : tipe alfa metildopa, tipe penisilin, tipe kuinidin
Pasca infeksi virus
Tumor-tumor lainnya namun jarang
2. Cold antibody immunohemolytic anemia
Penyakit cold aglutinin
a.Akut : infeksi mikoplasma, infeksi mononukleus
b. Kronik : idiopatik, limfoma
Paroxymal cold heglobinuria
Manivestasi klinis
Fatig dengan angina atau gagal jantung kongestif. Pada pemeriksaan fisik ditemukan
ikterus dan splenomegali
Pemeriksaan penunjang
Pemeriksaan laboratorium menemukan kadr Hb bervariasi (Ht < 10%). Retikulositosis
dan sferositosis dapat terlihat pada pemeriksaan apusan dara tepi. Pada kasus dengan hemolisis
61

berat, penekanan pada sumsum tulang dapat mengakibatkan SDM yang terpecah-pecah. Tes
coombs langsung positif dan tes coombs tak langsung dapat posiif atau negatif
Penatalaksanaan
Terapi inisial dengan menggunakan prednison 1-2 mg/kg BB/hari dalam dsis terbagi. Jika
terjad anemia mengancam hidup maka dilakukan trafusi darah. Keputusan tranfusi harus melalui
konsultan dengan ahli hemtologi terlebih dahulu. Jika prednison tidak efektif dalam
menanggulangi kelainan ini, atau penyakit mengalami kekambuhan dalam periode taperingoff
dari prednson maka dianjurkan untuk dilakukan splenektomi. Apabila keduanya tidak menolong,
maka dilakukan terapi dengan menggunakan berbagai jenis obat imunosupresif. Untuk
mengontrol hemolisis dengan imunoglobulin dosis tinggi intravena (500mg/kg BB/hari selama 1-
4 hari.
7. Anemia Aplastik
Terjadi karena ketidaksanggupan sumsum tulang untuk membentuk sel-sel darah.
Etiologi
Kongenital
idiopatik (kemungkinan autoimun)
LES
Kemoterapi
Radioterapi
Toksin seperti benzen, toluen, insektisid
Obat-obat seperti kloramfenikol, sulfnamid, analgesik, sulfonilurea
Pasca hepatitis
Kehamilan
Hemoglobinurea paroksimal noktural
Manivestasi klinis
Pasien tampak pucat, lemah, mungkin timbul demam, purpura, perdarahan
62

Pemeriksaan penunjang
Terdapat pensitopenia, sumsumtulang kosong diganti lemak dan retikulosit menurun.
Pada pasien anemia aplastik berat ditemukan neutrofil < dari 500 ml, trombosit <dari
20.000/ml,retikulosit < dari 1% dan kepadatan selular sumsum tulang < dari 20%
Penatalaksanaan
Tranfusi darah
Infeksi denagn antibiotik
Kortikosteroid dosis rendah bermanfaat pada perdarahan akibat trombositopenia berat
Androgen seperti fluokrimesteron, testosteron, metandrostenolon dan nondrolon
Imunosupresif seperti siklosporin, globulin antitimosit
Tanplantasi sumsum tulang
3.1.3 Thalasemia
Talasemia adalah salah satu penyakit darah yang keturunan, umumnya menyerang anak –
anak di kalangan masyarakat, berdasarkan penelitian yang pernah dilakukan menunjukkan
bahwa terdapat sekurang – kurangnya 2000 orang yang menderita talasemia di seluruh negara.
Sekarang kira – kira 100.000 anak – anak diseluruh dunia di lahirkan dengan penyakit ini setiap
tahun.
Talesemia ialah sejenis penyakit keturunan yang melibatkan sel – sel darah merah. Sel
darah merah penderita talasemia mudah pecah yang menyebabkan penderita mengalami
kekurangan darah. Talasemia merupakan penyakit keturunan yang paling sering ditemukan di
negara ini dengan 3-5% atau 5 dari 100 orang menjadi pembawa penyakit talasemia.
Penderita talasemia cukup banyak di Indonesia. Di Jawa Baratpun jumlah mereka tidak
sedikit. Data di Perhimpunan Orang Tua Penderita Talesemia Jawa Barat menunjukkan ada 189
penderita yang rajin berobat ke RS dr. Hasan Sadikin Bandung. Talasemia merupakan suatu
kelainan darah yang biasanya menimpa orang – orang yang berasal dari daerah Laut Tengah,
Timur Tengah dan Asia. Kelainan ini jarang ditemukan pada orang – orang dari Eropa Utara.
Talasemia terdiri dari dua jenis, talasemia trait atau minor dan talasemia mayor.
Talasemia jenis pertama hanyalah pembawa sifat dan tidak berbahaya. Namun demikian, orang
dengan talasemia minor dapat menurunkan kelainan darah berupa talasemia mayor pada
anaknya. Menurut perkiraan, di Indonesia ditemukan 200.000 orang dengan talasemia
63

trait/minor. Sementara itu, telasemia mayor termasuk kelainan darah yang serius dan bermula
sejak kanak – kanak. Anak – anak dengan talasemia mayor tidak dapat membentuk hemoglobin
yang cukup dalam darah mereka. Di indonesia, tidak kurang dari 1000 anak kecil yang menderita
talasemia mayor. Talasemia mayor juga bisa disebut Mediterrannean Cooley’s Anaemia atau
Homozygous Beta Thalassaemia.
Umumnya anak – anak yang menderita talasemia mayor diketahui saat beberapa bulan
setelah lahir, mereka menderita anemia. Mereka hanya memiliki sedikit hemoglobin dalam
darahnya sehingga pasokan oksigen ke seluruh tubuhpun berkurang.
Karena talasemia bersifat turunan, bila kedua orang tua tidak menderita talasemia trait,
tidak mungkin mereka menurunkan talasemia trait atau talasemia mayor pada anak – anaknya.
Namun, jika salah seorang dari orang tua menderita talasemia trait, satu dari dua anak (50%)
kemungkinan setiap anak mereka akan menderita talasemia trait, tetapi tidak seorangpun
diantaranya yang menderita talesima mayor. Akan tetapi, kalau kedua orang tua menderita
talasemia trait, anak – anaknya mungkin akan menderita talasemia trait atau bahkan memiliki
darah normal, atau malah menderita talasemia mayor dalam setiap kehamilan terdapat satu dari
empat (25%) kemungkinan bahwa anak mereka mempunyai darah normal, dua dari empat 150%
mungkin menderita talasemia bawaan.
Definisi
Merupakan penyakit anemia hemolitik herediter yang diturunkan dari kedua orang tua
kepada anak – anaknya secara resesif, menurut hukum mendel,
Talasemia adalah suatu kelompok anemia hemolitik kongenital yang disebabkan oleh
kekurangan sintesis rantai polipeptid yang menyusun molekul globin dalam hemoglobin.
Talasemia merupakan penyakit anemia hemolitik herediter yang diturunkan secara
resesif.
Etiologi
Talasemia disebabkan oleh delesi (hilangnya) satu gen penuh atau sebagian dari gen (ini
terdapat terutama pada talasemia -a) atau mutasi noktah pada gen (terutama pada talasemia - b),
kelainan itu menyebabkan menurunnya sintesis rantai polipeptid yang menyusun globin.
Penyebab anemia pada talasemia bersifat primer dan sekunder. Primer adalah
berkurangnya sintesis HbA dan eritropoesis yang tidak efektif disertai penghancuran sel-sel
eritrosit intramedular. Sedangkan yang sekunder ialah karena defisiensi asam folat,
64

bertambahnya volume plasma intravaskular yang mengakibatkan hemodilusi dan destruksi
eritrosit oleh sistem retikuloendotelial dalam limpa dan hati. Penelitian biomolekular
menunjukkan adanya mutasi DNA pada gen sehingga produksi rantai alfa atau beta dari
hemoglobin berkurang.
Epidemiologi
Dari ribuan penyakit talasemia di Indonesia, diperkirakan 85% di antaranya berasal dari
keluarga miskin dan berpenghasilan rendah.
Indonesia termasuk wilayah dengan kasus talasemia cukup tinggi. Data dari sejumlah
rumah sakit besar dan pusat pendidikan menunjukkan frekuensi gen talasemia berkisar antara 8 –
10% artinya dari 100 orang penduduk mempunyai gen talasemia.
Wilayah dengan prevalensi tinggi talasemia adalah sekitar Laut Tengah, Timur Tengah,
Asia Selatan dan Asia Tenggara, termasuk Indonesia. Oleh karena itu, talasemia juga sering
disebut sebagai Mediterranean Cooley’s Anaemia atau Homozygous Beta Tallasesaemia.
Diperkirakan, ada sekitar 3000 penderita talasemia mayor di seluruh Indonesia. Sekarang yang
berobat di pusat Talasemia FKUI RSCM berjumlah sekitar 900 orang.
Sementara itu, wakil sekretaris PIKAB V, Dr Susi Susanah, Sp.A, menyatakan setiap
tahunnya di Indonesia kemungkinan 2000 bayi lahir dengan talasemia berat. Di RSHS saja ada
250 anak yang menderita talasemia mayor.
Frekuensi talasemia beta di Asia Tenggara adalah antara 3 – 9 % gen untuk talasemia
beta tersebar luas di daratan Cina. Fokus talasemia alfa adalah di daerah perbatasan Muangthai
Utara dan Laos dengan frekuensi 3– 40 %, kemudian tersebar dalam frekuensi lebih rendah di
Asia Tenggara termasuk Indonesia.
65

Klasifikasi
Secara molekuler talasemia dibedakan atas :
1. Talasemia - a (gangguan pembentukan rantai a)
2. Talasemia - b (gangguan pembentukan rantai b)
3. Talasemia - b - d (gangguan pembentukan rantai b dan d yang letak gennya di duga
berdekatan).
4. Talasemia - d (gangguan pembentukan rantai d)
Secara klinis talasemia di bagi dalam 2 golongan yaitu :
1. Talasemia mayor (bentuk homozigot)
Memberikan gejala klinis yang khas
2. Talasemia minor
Biasanya tidak memberikan gejala klinis
Patofisiologi
Hb tersusun atas heme (cincin porfirin yang mengikat Fe) dan globin (protein). Globin
tersusun atas 2 pasang rantai polipeptid, yaitu sepasang rantai a dan sepasang rantai non a pada
orang normal rantai non a adalah rantai b, l dan d
Sehingga dapat di rumuskan sebagai berikut :
- a 2 b 2 = Hb A atau Hb A1 atau adult 95% total Hb.
- a 2 l 2 = Hb F ata UHb Fetal 2% total Hb = pada fetus atau neonatus hampir 100% adalah
HbF.
- a 2 d 2 = Hb A2 3% total Hb.
Sintesis rantai globulin tadi masing-masing disandi oleh gen a, b¸ l, d.
Telasemia disebabkan oleh delesi satu gen penuh atau sebagian dari gen atau mutasi
noktah pada gen, kelainan ini menyebabkan menurunnya sintesis rantai polipeptid yang
menyusun globin. Kelainan pada gen - a atau gen-b karena kedua rantai itu adalah komponen
penyusun HbA yang merupakan porsi > 95% Hb total orang normal. Kelainan pada sintesis
rantai - l dan rantai - d praktis tidak menimbulkan masalah klinik karena HbF (a2l2) dan HbA2
(a2d2) jumlahnya memang sangat sedikit.
Kecuali terjadi kekurangan pembentukan Hb (anemia), bila terjadi penurunan sintesis
rantai -b, maka banyak rantai - a tidak mendapat pasangan dan rantai a yang berlebihan itu akan
mengalami agregasi agregat akan diendapkan pada membran eritrosit dan defek dengan akibat
66

eritrosit mudah hancur di dalam sumsum tulang (ineffective erythropoesis) maupun disirkulasi,
jadi umur eritrosit pendek dan terjadi anemia hemolitik.
Pewarisan
Gen yang menjadi sintesis globin - b terdapat pada kromoson 11 dan bersifat resesif
(atau dominan parsial). Sindrom talasemia akan timbul pada individu homozigot (talasemia
mayor). Manifestasi talasemia juga akan timbul kalau terjadi interaksi gen talasemia dengan
Hemoglobin E (penyakit talasemia –Hb E atau bo/bE). Kedua keadaan ini disebut sindrom
talasemia. Individu heterozygot bertindak sebagai pengemban bakat (carier atau trait) dan
menunjukkan anemia ringan sekali (Gb 9 –10%) atau tidak anemia sama sekali, hipokromik dan
mikrositosis nyata (MCU < 26; MCH <80) ada sepasang gen b dalam kromosom 11, karena itu
pewarisan talasemia -b dapat digambarkan sebagai berikut :
Orang tua keduanya trait
Anak 25% Normal
50% trait
25% talasemia
Gb.1 Bagan pewarisan talasemia - b menurut mendel.
Manifestasi Klinis
Secara klinis talasemia dapat dibagi dalam beberapa tingkatan sesuai beratnya gejala
klinis mayor, intermedia dan minor atau trait (pembawa sifat). Batas antara tingkatan tersebut
sering tidak jelas.
Biasanya bersifat homozygot. Sinonim : Anemia Cooley, Talasemia Beta Mayor Anemia
Mediteranean, Talasemia Homozygot. Gejala klinis berupa muka mogoloid, pertumbuhan badan
kurang sempurna (pendek), pembesaran hati dan limpa, perubahan pada tulang karena
hiperaktivitas sumsum merah berupa deformitas dan faktor spontan, terutama kasus yang tidak
atau kurang mendapat tranfusi darah. Deformitas tulang disamping mengakibatkan muka
67

mongoloid, dapat menyebabkan pertumbuhan berlebihan tulang frontal dan zigomatik serta
maksila. Pertumbuhan gizi biasanya buruk. Sering disertai retraksi tulang rahang. Sinusitis
(terutama maksilaris) sering kambuh, akibat kurang lancarnya drainase pertumbuhan intelektual
dan berbicara biasanya tidak terganggu. IQ kurang baik apabila tidak mendapat tranfusi darah
secara teratur dan cukup menaikkan kadar Hb.
Anemia biasanya berat dan biasanya mulai muncul gejalanya pada usia beberapa bulan
serta menjadi jelas pada usia 2 tahun. Ikterus jarang terjadi dan bila ada biasanya ringan.
Talasemia -bo homozygot pada umumnya memerlukan tranfusi secara reguler, tetapi ada kalanya
berlangsung ringan dan memberikan gambaran klinis seperti talasemia intermedia. Talasemia
beta diantara orang negro (talasemia beta 2) pada umumnya berlangsung ringan.
Pada talasemia intermedia dan minor sesuai dengan arti katanya didapatkan variasi luas
mengenai jenis gejala klinis. Talasemia intermedia fenotipik adalah talasemia mayor tanpa
adanya kerusakan gen. Keadaan klinisnya lebih baik dan gejala lebih ringan daripada talasemia
mayor. Pada talasemia intermedia umumnya tidak ada splenomegali. Anemia ringan, bila ada
disebabkan oleh masa hidup eritrosit yang memendek.
Pada talasemia trait umumnya tidak dijumpai gejala klinis yang khas. Hanya di dapat
kelainan pada eritrosit dan atau hanya sebagian dari gejala yang didapat pada kasus homozygot.
Gambaran klinis penyakit talasemia beta Hb E menyerupai talasemia mayor Hb dalam
hal ini terdiri dari HbE, HbF dan apabila ada Hb A1 dalam jumlah yang sedikit.
Talesemia mayor mulai menunjukkan gejala anemia pada masa bayi (kadang – kadang
pada umur 3 bulan) pada waktu sintesis rantai -b menggantikan sintesis rantai - l. Anak semakin
pucat dan mengalami gangguan pertumbuhan sehingga makin nyata tampak kecil, fragil. Lama –
lama perut membuncit karena splenomegali. Karena itu setiap anak dengan pucat (terutama bila
anemia berat), fragil, mungkin juga ditemukan PEM I maka dia harus dicurigai menderita
talasemia, mengingat Indonesia adalah daerah sindrom talasemia. Pada pengamatan lebih dekat
tampak muka mongoloid dengan hipertolerisme, nasal bridge pesek; pada anak yang agak besar
mulut tonggos (rodent like mouth) akibat maksila yang lebih menonjol, bibir atas agak terangkat.
Splenomegali makin nyata dengan makin bertambahnya umur. Hepatomegali umumnya ada,
pasca splenektomi hepatomegali selalu ada dan progresif. Limfadenopati jarang terjadi.
Pada masa remaja terjadi keterlambatan menarche dan pertumbuhan alat kelamin
sekunder, keterlambatan fungsi reproduksi. Dapat pula terjadi fraktur patologik, ulkus kronik
68

ditungkai bawah seperti pada anemia hemolitik kronik yang lain sebagai akibat dari ekspansi
eritropoesis. Terjadi distorsi tulang – tulang muka sehingga dahi menonjol, mulut tonggos,
pertumbuhan gigi tidak teratur.
Hemosiderosis makin nyata pada dekade kedua kehidupan terutama pada penderita yang
sering mendapat tranfusi (sampai > 100 kali) dan tidak mendapat iron chelating agent untuk
mengeluarkan timbunan besi tubuh. Pada Rontgen tulang kepala tampak gambaran “hair on end”
korteks tipis bahkan tak tampak, diploe tampak seperti garis – garis tegak lurus pada lengkung
tengkorak seperti gambaran singkat.
Pemeriksaan Penunjang
1. Darah tepi
- Hb rendah dapat sampai 2 atau 3 gr%
- Gambaran morfologi eritrosit : mikrositik hipokromik, sel target, anisositosis berat dengan
makrovaloositosis, mikrosferosit, polikromasi, basophilic stippling, benda Howell – jolly,
poikilositosis dan sel target. Gambaran ini lebih kurang khas.
- Normoblas di daerah tepi terutama jenis asidofil (perhatikan normoblas adalah sel darah merah
yang masih berinti sehingga ikut terhitung pada perhitungan lukosit dengan bilik hitung adalah
AL lebih tinggi dari pada sebenarnya)
- Retikulosit meninggi
2. Susunan Tulang (tidak menentukan diagnosis)
- Hiperplasi sistem eritropoesis dengan normoblas terbanyak dari jenis asidofil.
- Granula Fe (dengan pengecatan prussian Blue) meningkat.
3. Pemeriksaan Khusus
- HbF meninggi : 20% - 90% Hb total (alkali denaturasi)
- Elektroforesis Hb untuk menunjukkan hemoglobinopati yang lain maupun mengukur kadar
HbF.
- Pemeriksaan pedigree untuk memastikan diagnosis : kedua orang tua pasien telasemia mayor
merupakan trait (carier) dengan Hb A2 meninggi (> 3,5 dari Hb total)
4. Pemeriksaan Lain
- Foto Ro tulang kepala menunjukkan gambaran hair on end kortex menipis, diploe melebar
dengan traberkula tegak lurus pada kortex.
69

- Foto tulang pipih dan ujung tulang panjang menunjukkan perluasan sumsum tulang ® trabekula
tampak jelas.
- Fragilitas eritrosit terhadap larutan NaCl menurun
- Bukti pasti fenotif talasemia adalah ketidakseimbangan produksi rantai polipeptida globin
(diagnosis molekuler) (3)
Diganosis
Diagnosis talasemia dapat didasarkan atas gejala dan tanda sebagai berikut:
1. Anamnesis
a. Anemia sejak masa bayi, biasanya tampak setelah umur 6 bulan. Pertumbuhan kurang, perut
buncit, aktifitas fisik kurang.
b. Dari anamaesis keluarga sering terungkap adanya anggota keluarga dengan gambaran penyakit
serupa.
2. Pemeriksaan Fisik
a. anak tampak anemia, fragil dengan ekstrimitas kecil – kecil, perut membuncit.
b. Facies mongoloid, hipertelorismus, rodent like appearance
c. Splenomegali, mungkin juga hepatomegali.
3. Pemeriksaan Penunjang
Komplikasi
Akibat anemia yang berat dan lama, sering tarjadi gagal jantung. Tranfusi darah yang
berulang-ulang dan proses hemolisis menyebabkan kadar besi dalam darah sangat tinggi,
sehingga ditimbun dalam berbagai jaringan tubuh seperti hepar, limpa, kulit, jantung dan lain-
lain. Hal ini dapat mengakibatkan gangguan fungsi alat tersebut (hemokromatosis). Limpa yang
membesar mudah ruptur akibat trauma yang ringan. Kadang-kadang talasemia disertai oleh tanda
hipersplenisme seperti leukopenia dan trombopenia. Kematian terutama disebabkan oleh infeksi
dan gagal jantung.
Penatalaksanaan
Hingga sekarang, talasemia belum ada obat yang bisa menyembuhkan. Satu – satunya
tindakan yang bisa dilakukan untuk memperpanjang usia penderita kekurangan darah sebagai
dampak dari kurang normalnya sistem produksi sel darah merah.
Atasi anemia dengan tranfusi PRC (Packed Red Cell). Tranfusi hanya diberikan bila Hb <
8 gr/dl. Sekali di putuskan untuk diberi tranfusi darah, Hb harus selalu dipertahankan di atas
70

12gr/dl dan tidak melebihi 15gr/dl, diberikan 10 – 15 mg/kg BB per satu kali pemberian selama
2 jam atau 20 ml/kgBB dalam waktu 3-4 jam. Bila terdapat tanda gagal jantung, pernah ada
kelainan jantung, atau Hb <5gr/dl, dosis satu kali pemberian tidak boleh lebih dari 5ml/kg BB
dengan kecepatan tidak leibh dari 2ml kgbb/jam. Sambil menunggu persiapan tranfusi darah
diberikan oksigen dengan kecepatan 2-4 lt/mnt. Setiap selesai pemberian satu seri tranfusi, kadar
Hb pasca tranfusi di periksa 30 menit setelah pemberian tranfusi terakhir.
Metode transfusi sendiri, memberi efek negatif kalau terapi diberikan dalam jangka
panjang. Bahan asing seperti besi yang seringkali masuk memicu penyumbatan nafas yang
mampu berakhir dengan kematian. Di samping itu, pasien akan menderita kelebihan zat besi.
Setiap 250 ml darah yang selalu membawa kira – kira 250 mg zat besi. Sedangkan kebutuhan
manusia normal hanya 1 – 2 mg perhari. Zat besi berlebih ini akan mengganggu fungsi organ
tubuh.
Talesemia belum bisa disembuhkan. Satu – satunya pengobatan di Indonesia saat ini
adalah tranfusi darah, setidaknya satu kali per bulan khelasi zat besi dengan desferal
(Deferioksamin) lima sampai tujuh kali per minggu. Khelasi perlu dilakukan, karena sel darah
merah mengandung hemoglobin yang berisi zat besi yang dibutuhkan untuk metabolisme tubuh.
Pada orang normal, zat besi dari sel darah merah yang rusak digunakan lagi oleh tubuh untuk
pembentukan sel darah merah baru. Pada penderita talasemia yang mendapat tranfusi darah rutin,
zat besi tidak dipakai tubuh sehingga menumpuk dalam tubuh. Hal ini mengganggu fungsi hati,
jantung, dan organ lain. Kematian penderita talasemia biasanya disebabkan keracunan zat besi.
Khelasi dilakukan dengan menyuntikkan deferioksamin dibawah kulit lewat syringe driver
(pompa suntik). Zat ini akan mengambil zat besi dari tubuh dan mengeluarkan lewat air kemih.
Proses khelasi berlangsung sekitar 8 – 10 jam. Alat ini cukup kecil dan bisa ditempelkan ditubuh.
Cara lain adalah cangkok sumsum tulang. Namun, untuk talasemia belum pernah
dilakukan di Indonesia. Selain sulit karena jenis sumsum tulang donor harus cocok dan bisa
diterima tubuh penderita telasemia.
Splenektomi diindikasikan bila terjadi hipersplenisme atau limpa terlalu besar sehingga
membatasi gerak pasien, menimbulkan tekanan intraabdominal yang mengganggu nafas dan
beresiko mengalami ruptur. Hipersplemisme dini ditandai dengan jumlah tranfusi melebihi 250
m/kg BB dalam 1 tahun terakhir dan adanya penurunan Hb yang drastis. Hipersplenisme lanjut
71

ditandai oleh adanya pansitopenia. Splenektomi sebaiknya dilakukan pada umur 5 tahun ke atas
saat fungsi limpa dalam sistem imun tubuh telah dapat diambil alih oleh organ lifoid lain.
Prognosis
Tanpa terapi penderita akan meninggal pada dekade pertama kehidupan, pada umur, 2-6 tahun,
dan selama hidupnya mengalami kondisi kesehatan buruk. Dengan tranfusi saja penderita dapat
mencapai dekade ke dua, sekitar 17 tahun, tetapi akan meninggal karena hemosiderosis,
sedangkan dengan tranfusi dan iron chelating agent penderita dapat mencapai usia dewasa
meskipun kematangan fungsi reproduksi tetap terlambat.
3.1.4 Leukemia
Leukemia adalah kanker dari sel-sel darah. Leukemia biasanya mengenai sel-sel darah
putih. Penyebab dari sebagian besar jenis leukemia tidak diketahui. Virus menyebabkan
beberapa leukemia pada binatang (misalnya kucing). Virus HTLV-I (human T-cell lymphotropic
virus type I), yang menyerupai virus penyebab AIDS, diduga merupakan penyebab jenis
leukemia yang jarang terjadi pada manusia, yaitu leukemia sel-T dewasa. Pemaparan terhadap
penyinaran (radiasi) dan bahan kimia tertentu (misalnya benzena) dan pemakaian obat
antikanker, meningkatkan resiko terjadinya leukemia. Orang yang memiliki kelainan genetk
tertentu (misalnya sindroma Down dan sindroma Fanconi), juga lebih peka terhadap leukemia.
Sel darah putih berasal dari sel stem di sumsum tulang. Leukemia terjadi jika proses
pematangan dari stem sel menjadi sel darah putih mengalami gangguan dan menghasilkan
perubahan ke arah keganasan. Perubahan tersebut seringkali melibatkan penyusunan kembali
bagian dari kromosom (bahan genetik sel yang kompleks). Penyusunan kembali kromosom
(translokasi kromosom) mengganggu pengendalian normal dari pembelahan sel, sehingga sel
membelah tak terkendali dan menjadi ganas. Pada akhirnya sel-sel ini menguasai sumsum tulang
dan menggantikan tempat dari sel-sel yang menghasilkan sel-sel darah yang normal. Kanker ini
juga bisa menyusup ke dalam organ lainnya, termasuk hati, limpa, kelenjar getah bening, ginjal
dan otak.
Terdapat 4 jenis utama leukemia, yang diberi nama berdasarkan kecepatan perkembangan
penyakit dan jenis sel darah putih yang terkena:
72

JenisPerkembangan
penyakit
Sel darah putih
yg terkena
Leukemia Limfositik (limfoblastik) Akut Cepat Limfosit
Leukemia Mieloid (mielositik, mielogenous,
mieloblastik, mielomonositik) AkutCepat Mielosit
Leukemia Limfositik Kronik
termasuk sindroma S?zary dan leukemia sel
berambut)
Lambat Limfosit
Leukemia Mielositik (mieloid, mielogenous,
granulositik) KronikLambat Mielosit
A. Leukemia Limfositik Akut
Definisi
Leukemia Limfositik Akut (LLA) adalah suatu penyakit yang berakibat fatal, dimana sel-
sel yang dalam keadaan normal berkembang menjadi limfosit berubah menjadi ganas dan dengan
segera akan menggantikan sel-sel normal di dalam sumsum tulang.
LLA merupakan leukemia yang paling sering terjadi pada anak-anak. Leukemia jenis ini
merupakan 25% dari semua jenis kanker yang mengenai anak-anak di bawah umur 15 tahun.
Paling sering terjadi pada anak usia antara 3-5 tahun, tetapi kadang terjadi pada usia remaja dan
dewasa. Sel-sel yang belum matang, yang dalam keadaan normal berkembang menjadi limfosit,
berubah menjadi ganas. Sel leukemik ini tertimbun di sumsum tulang, lalu menghancurkan dan
menggantikan sel-sel yang menghasilkan sel darah yang normal. Sel kanker ini kemudian
dilepaskan ke dalam aliran darah dan berpindah ke hati, limpa, kelenjar getah bening, otak, ginjal
dan organ reproduksi; dimana mereka melanjutkan pertumbuhannya dan membelah diri. Sel
kanker bisa mengiritasi selaput otak, menyebabkan meningitis dan bisa menyebabkan anemia,
gagal hati, gagal ginjal dan kerusakan organ lainnya.
73

Etiologi
Sebagian besar kasus tampaknya tidak memiliki penyebab yang pasti. Radiasi, bahan
racun (misalnya benzena) dan beberapa obat kemoterapi diduga berperan dalam terjadinya
leukemia. Kelainan kromosom juga memegang peranan dalam terjadinya leukemia akut.
Faktor resiko untuk leukemia akut adalah:
- sindroma Down
- memiliki kakak/adik yang menderita leukemia
- pemaparan oleh radiasi (penyinaran), bahan kimia dan obat.
Gejala klinis
Gejala pertama biasanya terjadi karena sumsum tulang gagal menghasilkan sel darah
merah dalam jumlah yang memadai, yaitu berupa:
- lemah dan sesak nafas, karena anemia (sel darah merah terlalu sedikit)
- infeksi dan demam karena, berkurangnya jumlah sel darah putih
- perdarahan, karena jumlah trombosit yang terlalu sedikit.
Pada beberapa penderita, infeksi yang berat merupakan pertanda awal dari leukemia;
sedangkan pada penderita lain gejalanya lebih ringan, berupa lemah, lelah dan tampak pucat.
Perdarahan yang terjadi biasanya berupa perdarahan hidung, perdarahan gusi, mudah memar dan
bercak-bercak keunguan di kulit. Sel-sel leukemia dalam otak bisa menyebabkan sakit kepala,
muntah dan gelisah; sedangkan di dalam sumsum tulang menyebabkan nyeri tulang dan sendi.
Diagnosa
Pemeriksaan darah rutin (misalnya hitung jenis darah komplit) bisa memberikan bukti
bahwa seseorang menderita leukemia. Jumlah total sel darah putih bisa berkurang, normal
ataupun bertambah; tetapi jumlah sel darah merah dan trombosit hampir selalu berkurang. Sel
darah putih yang belum matang (sel blast) terlihat di dalam contoh darah yang diperiksa dibawah
mikroskop. Biopsi sumsum tulang hampir selalu dilakukan untuk memperkuat diagnosis dan
menentukan jenis leukemia.
74

Penatalaksanaan
Tujuan pengobatan adalah mencapai kesembuhan total dengan menghancurkan sel-sel
leukemik sehingga sel noramal bisa tumbuh kembali di dalam sumsum tulang. Penderita yang
menjalani kemoterapi perlu dirawat di rumah sakit selama beberapa hari atau beberapa minggu,
tergantung kepada respon yang ditunjukkan oleh sumsum tulang.
Sebelum sumsum tulang kembali berfungsi normal, penderita mungkin memerlukan:
- transfusi sel darah merah untuk mengatasi anemia
- transfusi trombosit untuk mengatasi perdarahan
- antibiotik untuk mengatasi infeksi.
Beberapa kombinasi dari obat kemoterapi sering digunakan dan dosisnya diulang selama
beberapa hari atau beberapa minggu. Suatu kombinasi terdiri dari prednison per-oral (ditelan)
dan dosis mingguan dari vinkristin dengan antrasiklin atau asparaginase intravena.
Untuk mengatasi sel leukemik di otak, biasanya diberikan suntikan metotreksat langsung
ke dalam cairan spinal dan terapi penyinaran ke otak.
Beberapa minggu atau beberapa bulan setelah pengobatan awal yang intensif untuk
menghancurkan sel leukemik, diberikan pengobatan tambahan (kemoterapi konsolidasi) untuk
menghancurkan sisa-sisa sel leukemik. Pengobatan bisa berlangsung selama 2-3 tahun. Sel-sel
leukemik bisa kembali muncul, seringkali di sumsum tulang, otak atau buah zakar. Pemunculan
kembali sel leukemik di sumsum tulang merupakan masalah yang sangat serius. Penderita harus
kembali menjalani kemoterapi. Pencangkokan sumsum tulang menjanjikan kesempatan untuk
sembuh pada penderita ini. Jika sel leukemik kembali muncul di otak, maka obat kemoterapi
disuntikkan ke dalam cairan spinal sebanyak 1-2 kali/minggu. Pemunculan kembali sel leukemik
di buah zakar, biasanya diatasi dengan kemoterapi dan terapi penyinaran.
75

Prognosis
Sebelum adanya pengobatan untuk leukemia, penderita akan meninggal dalam waktu 4
bulan setelah penyakitnya terdiagnosis. Lebih dari 90% penderita penyakitnya bisa dikendalikan
setelah menjalani kemoterapi awal.
Banyak penderita yang mengalami kekambuhan, tetapi 50% anak-anak tidak
memperlihatkan tanda-tanda leukemia dalam 5 tahun setelah pengobatan. Anak berusia 3-7 tahun
memiliki prognosis paling baik.
Anak-anak atau dewasa yang jumlah sel darah putih awalnya kurang dari 25.000
sel/mikroL darah cenderung memiliki prognosis yang lebih baik daripada penderita yang
memiliki jumlah sel darah putih lebih banyak.
B. Leukemia Limfositik Kronis
Definisi
Leukemia Limfositik Kronik (LLK) ditandai dengan adanya sejumlah besar limfosit
(salah satu jenis sel darah putih) matang yang bersifat ganas dan pembesaran kelenjar getah
bening. Lebih dari 3/4 penderita berumur lebih dari 60 tahun, dan 2-3 kali lebih sering
menyerang pria.
Pada awalnya penambahan jumlah limfosit matang yang ganas terjadi di kelenjar getah
bening. Kemudian menyebar ke hati dan limpa, dan keduanya mulai membesar. Masuknya
limfosit ini ke dalam sumsum tulang akan menggeser sel-sel yang normal, sehingga terjadi
anemia dan penurunan jumlah sel darah putih dan trombosit di dalam darah. Kadar dan aktivitas
antibodi (protein untuk melawan infeksi) juga berkurang.
Sistem kekebalan yang biasanya melindungi tubuh terhadap serangan dari luar, seringkali
menjadi salah arah dan menghancurkan jaringan tubuh yang normal. Hal ini bisa menyebabkan:
- penghancuran sel darah merah dan trombosit
- peradangan pembuluh darah
- peradangan sendi (artritis rematoid)
- peradangan kelenjar tiroid (tiroiditis).
Beberapa jenis leukemia limfositik kronik dikelompokkan berdasarkan jenis limfosit
yang terkena. Leukemia sel B (leukemia limfosit B) merupakan jenis yang paling sering
76

ditemukan, hampir mencapai 3/4 kasus LLK. Leukemia sel T (leukemia limfosit T) lebih jarang
ditemukan.
Jenis yang lainnya adalah:
- Sindroma S?zary (fase leukemik dari mikosis fungoides)
- leukemia sel berambut adalah jenis leukemia yang jarang, yang menghasilkan sejumlah
besar sel darah putih yang memiliki tonjolan khas (dapat dilihat dibawah mikroskop).
Etiologi
Penyebabnya tidak diketahui.
Gejala klinis
Pada stadium awal, sebagian besar penderita tidak memiliki gejala selain pembesaran
kelenjar getah bening. Gejala yang timbul kemudian bisa berupa:
- Lelah
- hilang nafsu makan
- penurunan berat badan
- sesak nafas pada saat melakukan aktivitas
- perut terasa penuh karena pembesaran limpa.
Pada stadium awal, leukemia sel T bisa menyusup ke dalam kulit dan menyebabkan ruam
kulit yang tidak biasa, seperti yang terlihat pada sindroma S?zary. Lama-lama penderita akan
tampak pucat dan mudah memar. Infeksi bakteri, virus dan jamur biasanya baru akan terjadi pada
stadium lanjut.
Diagnosa
Kadang-kadang penyakit ini diketahui secara tidak sengaja pada pemeriksaan hitung jenis
darah untuk alasan lain. Jumlah limfosit meningkat sampai lebih dari 5.000 sel/mikroL. Biasanya
dilakukan biopsi sumsum tulang. Hasilnya akan menunjukkan sejumlah besar limfosit di dalam
sumsum tulang.
Pemeriksaan darah juga bisa menunjukkan adanya:
- anemia
- berkurangnya jumlah trombosit
- berkurangnya kadar antibodi.
77

Penatalaksanaan
Leukemia limfositik kronik berkembang dengan lambat, sehingga banyak penderita yang
tidak memerlukan pengobatan selama bertahun-tahun sampai jumlah limfosit sangat banyak,
kelenjar getah bening membesar atau terjadi penurunan jumlah eritrosit atau trombosit.
Anemia diatasi dengan transfusi darah dan suntikan eritropoietin (obat yang merangsang
pembentukan sel-sel darah merah).
Jika jumlah trombosit sangat menurun, diberikan transfusi trombosit. Infeksi diatasi
dengan antibiotik.
Terapi penyinaran digunakan untuk memperkecil ukuran kelenjar getah bening, hati atau
limpa.
Obat antikanker saja atau ditambah kortikosteroid diberikan jika jumlah limfositnya
sangat banyak. Prednison dan kortikosteroid lainnya bisa menyebabkan perbaikan pada penderita
78

leukemia yang sudah menyebar. Tetapi respon ini biasanya berlangsung singkat dan setelah
pemakaian jangka panjang, kortikosteroid menyebabkan beberapa efek samping.
Leukemia sel B diobati dengan alkylating agent, yang membunuh sel kanker dengan
mempengaruhi DNAnya.
Leukemia sel berambut diobati dengan interferon alfa dan pentostatin.
Prognosis
Sebagian besar LLK berkembang secara perlahan. Prognosisnya ditentukan oleh stadium
penyakit.
Penentuan stadium berdasarkan kepada beberapa faktor, seperti:
- jumlah limfosit di dalam darah dan sumsum tulang
- ukuran hati dan limpa
- ada atau tidak adanya anemia
- jumlah trombosit.
Penderita leukemia sel B seringkali bertahan sampai 10-20 tahun setelah penyakitnya
terdiagnosis dan biasanya pada stadium awal tidak memerlukan pengobatan. Penderita yang
sangat anemis dan memiliki trombosit kurang dari 100.000/mikroL darah, akan meninggal dalam
beberapa tahun. Biasanya kematian terjadi karena sumsum tulang tidak bisa lagi menghasilkan
sel normal dalam jumlah yang cukup untuk mengangkut oksigen, melawan infeksi dan mencegah
perdarahan.
Prognosis
Prognosis leukemia sel T adalah lebih buruk.
C. Leukemia Mieloid Akut
Definisi
Leukemia Mieloid (mielositik, mielogenous, mieloblastik, mielomonositik, LMA) Akut
adalah penyakit yang bisa berakibat fatal, dimana mielosit (yang dalam keadaan normal
berkembang menjadi granulosit) berubah menjadi ganas dan dengan segera akan menggantikan
sel-sel normal di sumsum tulang.
79

Leukemia ini bisa menyerang segala usia, tetapi paling sering terjadi pada dewasa. Sel-sel
leukemik tertimbun di dalam sumsum tulang, menghancurkan dan menggantikan sel-sel yang
menghasilkan sel darah yang normal. Sel kanker ini kemudian dilepaskan ke dalam aliran darah
dan berpindah ke organ lainnya, dimana mereka melanjutkan pertumbuhannya dan membelah
diri. Mereka bisa membentuk tumor kecil (kloroma) di dalam atau tepat dibawah kulit dan bisa
menyebabkan meningitis, anemia, gagal hati, gagal ginjal dan kerusakan organ lainnya.
Etiologi
Pemaparan terhadap radiasi (penyinaran) dosis tinggi dan penggunaan beberapa obat
kemoterapi antikanker akan meningkatkan kemungkinan terjadinya LMA.
Gejala klinis
Gejala pertama biasanya terjadi karena sumsum tulang gagal menghasilkan sel darah
yang normal dalam jumlah yang memadai.
Gejalanya berupa:
- lemah
- sesak nafas
- infeksi
- perdarahan
- demam.
Gejala lainnya adalah sakit kepala, muntah, gelisah dan nyeri tulang dan sendi.
Diagnosa
Hitung jenis darah merupakan bukti pertama bahwa seseorang menderita leukemia. Sel
darah putih muda (sel blast) akan terlihat dalam sediaan darah yang diperiksa dibawah
mikroskop.
Biopsi sumsum tulang hampir selalu dilakukan untuk memperkuat diagnosis dan
menentukan jenis leukemia.
80

Penatalaksanaan
Tujuan pengobatan adalah menghancurkan semua sel leukemik sehingga penyakit bisa
dikendalikan. LMA hanya memberikan respon terhadap obat tertentu dan pengobatan seringkali
membuat penderita lebih sakit sebelum mereka membaik. Penderita menjadi lebih sakit karena
pengobatan menekan aktivitas sumsum tulang, sehingga jumlah sel darah putih semakin sedikit
(terutama granulosit) dan hal ini menyebabkan penderita mudah mengalami infeksi. Mungkin
diperlukan transfusi sel darah merah dan trombosit.
Pada kemoterapi awal biasanya diberikan sitarabin (selama 7 hari) dan daunorubisin
(selama 3 hari). Kadang diberikan obat tambahan (misalnya tioguanin atau vinkristin) dan
prednison. Setelah tercapai remisi, diberikan kemoterapi tambahan (kemoterapi konsolidasi)
beberapa minggu atau beberapa bulan setelah pengobatan awal. Biasanya tidak diperlukan
pengobatan untuk otak. Pencangkokan tulang bisa dilakukan pada penderita yang tidak
memberikan respon terhadap pengobatan dan pada penderita usia muda yang pada awalnya
memberikan respon terhadap pengobatan.
Prognosis
50-85% penderita LMA memberikan respons yang baik terhadap pengobatan. 20-40%
penderita tidak lagi menunjukkan tanda-tanda leukemia dalam waktu 5 tahun setelah
pengobatan; angka ini meningkat menjadi 40-50% pada penderita yang menjalani pencangkokan
sumsum tulang. Prognosis yang paling buruk ditemukan pada:
- penderita yang berusia diatas 50 tahun
- penderita yang menjalani kemoterapi dan terapi penyinaran untuk penyakit lain.
81

D. Leukemia Mielositik Kronik
Definisi
Leukemia Mielositik (mieloid, mielogenous, granulositik, LMK) adalah suatu penyakit
dimana sebuah sel di dalam sumsum tulang berubah menjadi ganas dan menghasilkan sejumlah
besar granulosit (salah satu jenis sel darah putih)yang abnormal.
Penyakit ini bisa mengenai semua kelompok umur, baik pria maupun wanita; tetapi
jarang ditemukan pada anak-anak berumur kurang dari 10 tahun.
Sebagian besar granulosit leukemik dihasilkan di dalam sumsum tulang, tetapi beberapa
diantaranya dibuat di limpa dan hati. Pada LMK, sel-selnya terdiri dari sel yang sangat muda
sampai sel yang matang; sedangkan pada LMA hanya ditemukan sel muda.
Granulosit leukemik cenderung menggeser sel-sel normal di dalam sumsum tulang dan
seringkali menyebabkan terbentuknya sejumlah besar jaringan fibrosa yang menggantukan
sumsum tulang yang normal. Selama perjalanan penyakit ini, semakin banyak granulosit muda
yang masuk ke dalam aliran darah dan sumsum tulang (fase akselerasi). Pada fase tersebut,
terjadi anemia dan trombositopenia (penurunan jumlah trombosit) dan proporsi sel darah putih
muda (sel blast) meningkat secara dramatis. Kadang granulosit leukemik mengalami lebih
banyak perubahan dan penyakit berkembang menjadi krisis blast. Pada krisis blast, sel stem yang
ganas hanya menghasilkan granulosit muda saja, suatu pertanda bahwa penyakit semakin
memburuk. Pada saat ini kloroma (tumor yang berisi granulosit) bisa tumbuh di kulit, tulang,
otak dan kelenjar getah bening.
Etiologi
Penyakit ini berhubungan dengan suatu kelainan kromosom yang disebut kromosom
Filadelfia
Gejala klinis
Pada stadium awal, LMK bisa tidak menimbulkan gejala. Tetapi beberapa penderita bisa
mengalami:
- kelelahan dan kelemahan
- kehilangan nafsu makan
- penurunan berat badan
82

- demam atau berkeringat di malam hari
- perasaan penuh di perutnya (karena pembesaran limpa).
Lama-lama penderita menjadi sangat sakit karena jumlah sel darah merah dan trombosit
semakin berkurang, sehingga penderita tampak pucat, mudah memar dan mudah mengalami
perdarahan.
Demam, pembesaran kelenjar getah bening dan pembentukan benjolan kulit yang terisi
dengan granulosit leukemik (kloroma) merupakan pertanda buruk.
Diagnosa
LMK sering terdiagnosis pada pemeriksaan darah rutin. Jumlah sel darah putih sangat
tinggi, mencapai 50.000-1.000.000 sel/mikroliter darah (mornal kurang dari 11.000).
Pada pemeriksaan mikroskopik darah, tampak sel darah putih muda yang dalam keadaan
normal hanya ditemukan di dalam sumsum tulang.
Jumlah sel darah putih lainnya (eosinofil dan basofil) juga meningkat dan ditemukan
bentuk sel darah merah yang belum matang.
Untuk memperkuat diagnosis dilakukan pemeriksaan untuk menganalisa kromosom atau
bagian dari kromosom. Analisa kromosom hampir selalu menunjukkan adanya penyusunan
ulang kromosom. Sel leukemik selalu memiliki kromosom Filadelfia dan kelainan penyusunan
kromosom lainnya.
83

Penatalaksanaan
Sebagian besar pengobatan tidak menyembuhkan penyakit, tetapi hanya memperlambat
perkembangan penyakit. Pengobatan dianggap berhasil apabila jumlah sel darah putih dapat
diturunkan sampai kurang dari 50.000/mikroliter darah. Pengobatan yang terbaik sekalipun tidak
bisa menghancurkan semua sel leukemik.
Satu-satunya kesempatan penyembuhan adalah dengan pencangkokan sumsum tulang.
Pencangkokan paling efektif jika dilakukan pada stadium awar dan kurang efektif jika dilakukan
pada fase akselerasi atau krisis blast.
Obat interferon alfa bisa menormalkan kembali sumsum tulang dan menyebabkan remisi.
Hidroksiurea per-oral (ditelan) merupakan kemoterapi yang paling banyak digunakan
untuk penyakit ini. Busulfan juga efektif, tetapi karena memiliki efek samping yang serius, maka
pemakaiannya tidak boleh terlalu lama.
Terapi penyinaran untuk limpa kadang membantu mengurangi jumlah sel leukemik.
Kadang limpa harus diangkat melalui pembedahan (splenektomi) untuk:
- mengurangi rasa tidak nyaman di perut
- meningkatkan jumlah trombosit
- mengurangi kemungkinan dilakukannya transfusi.
Prognosis
Sekitar 20-30% penderita meninggal dalam waktu 2 tahun setelah penyakitnya
terdiagnosis dan setelah itu sekitar 25% meninggal setiap tahunnya.
Banyak penderita yang betahan hidup selama 4 tahun atau lebih setelah penyakitnya
terdiagnosis, tetapi pada akhirnya meninggal pada fase akselerasi atau krisis blast.
84

Angka harapan hidup rata-rata setelah krisis blast hanya 2 bulan, tetapi kemoterapi
kadang bisa memperpanjang harapan hidup sampai 8-12 bulan.
3.1.5 Multiple Myeloma
Multiple myeloma ialah gamopati monoklonal karena keganasan sel plasma dalam
sumsum tulang yang menghasilkan protein abnormal (paraprotein) dalam plasma atau urine, khas
disertai lesi osteolitik, akumulasi sel plasma abnormal (sel mieloma) dalam sumsum tulang, dan
adanya protein monoclonal dalam serum dan urine.
Epidemiologi
Insiden penyakit ini di Negara barat adalah 3/100.000 per tahun. Sebagian besar
mengenai umur tua (50-70 tahun), jarang dijumpai pada umur di bawah 40 tahun. Laki-laki
cenderung lebih sering terkenan dibandingkan dengan wanita. Di Amerika Serikat, insiden pada
orang kulit hitam hampir dua kali lipat dibandingkan dengan orang kulit putih. Tidak ada
predileksi pekerjaan tertentu untuk terkena Multiple myelom. Seperti halnya pada neoplasma
ganas lainnya, penyebab Multiple myeloma belum diketahui.
Patofisiologi
Gejala penyakit Multiple myeloma timbul karena berikut :
1. Pelepasan produk sel myeloma berupa :
a. Imunoglobulin monoklonal dalam serum (M-protein)
b. Free light chain, di mana paraprotein ini :
i. Dikatabolisir dalam jaringan sehingga menimbulkan amiloid
ii. Dibuang ke urine berupa protein Bence Jones
2. Peningkatan osteoclast activating factor (IL-1β, TNF-α) sehingga menimbulkan lesi
osteolitik yang mengakibatkan timbulnya gejala nyeri tulang dan penekanan saraf.
3. Gangguan hematopoesis, terdiri atas :
a. Akibat pendesakan masa tumor pada jaringan hemopoetik normal
b. Produk sel tumor (IL-6) yang mengakibatkan anemia, neutropenia, dan
trombositopenia.
4. Gangguan produksi antibodi, neitropenia, dan imbolisasi menyebabkan penderita mudah
85

terkena infeksi. Infeksi berulang, terutama pada paru-paru dan saluran kencing.
5. Hiperkalsemia karena reabsorpsi kalsium dari tulang menimbulkan gejala anoreksia,
mual, muntah, konstipasi, poliuria dan gangguan kesadaran.
6. Gagal ginjal karena kerusakan akibar light chain, hiperkalsemia, hiperurirkemia, dan
infeksi.
7. Perdarahan terjadi akibat menurunnya faal trombosit dan faal faktor koagulasi yang
timbul karena pengaruh dari paraprotein.
8. Sindrom hiperviskositas, darah menjadi pekat karena tingginya kadar paraprotein
sehingga menimbulkan gangguan visus, vertigo, penurunan kesadaran dan gagal jantung.
9. Kelainan neurologi ; nauropati karena paraprotein dan kompresi saraf dapat menimbulkan
paraplegi.
10. Gejala amiloidosis terjadi karena deposit bahan amiloid dalam jaringan.
Gejala klinis
Gambaran klinis Multiple Myeloma dapat dijumpai dalam bentuk berikut :
1. Gejala yang paling sering dijumpai adalah nyeri tulang, terutama nyeri punggung.
2. Gejala anemia berupa lemah, lesu, pucat dan sesak nafas.
3. Gejala infeksi yang berulang, terutama infeksi paru.
4. Gejala gagal ginjal dan hiperkalsemia : polidipsi, poliuria, anoreksia, mual, muntah,
konstipasi dan gangguan mental.
5. Gejala perdarahan.
6. Sindrom hiperviskositas : gangguan penglihatan, kesadaran menurun atau payah jantung.
7. Fraktur patologikoleh karena adanya lesi osteolitik.
8. Gangguan saraf berupa parastesia atau paraplegia/ paraparesa.
9. Sebagian penderita bersifat asimtomatik dijumpai secara kebetulan pada saat check up atau
pemeriksaan untuk penyakit lain.
Pemeriksaan Laboratorium
Pada pemriksaan laboratorium kasus Multiple Myeloma dapat dijumpai :
a. Anemia normokromik normositer, lau endap darah meningkat, serta bentukan roulleaux
pada apusan darah.kadang-kadang dijumpai sel plasma darah tepi.
86

b. Leukopenia dan trombositopenia dapat dijumpai pada fase lanjut.
c. Pada sumsum tulang dijumpai sel plasma lebih dari 10%. Sel myeloma adalah sel plasma
abnormal dengan inti besar, bizarre, ukuran bervariasi. Sering ada bentukan multi nucleus.
d. Pada elektroforesis protein didapatkan paraprotein (M-protein) yang membentuk “spike”
pada daerah gamma. Secara imunoelektroforesis didapatkan jenis : IgG (59%), IgA (23%),
IgD (1%), hanya light chain (16%) dan tidak ada M-protein (1%). Pada Multiple Myeloma
tipe IgA, spike sering dijumpai pada daerah globulin beta.
e. Pada pemeriksaan urine dapat dijumpai : Bence jone’s protein positif. Yang lebih sensitive
adalah pengukuran light chain dalam urine selama 24 jam.
f. Sering dijumpai hiperkalsemia, hiperurirkemia, peningkatan ureum dan creatinin serum.
g. Pemeriksaan serum β2 microglobulin dan plasma cell labeling index diperlukan untuk
menentukan prognosis.
Pemeriksaan Foto Rontgen Tulang
Pada penderita Multiple Myeloma perlu dilakukan “bone survey”, yaitu foto tulang
pipih dan pangkal tulang panjang. Khas ditemukan adanya lesi osteolitik : punched out lesion
pada tulang pipih : tengkorak, costae, sternum, juga pada tulang belakang, tulang-tulang pelvis,
bagian proksimal femur dan humerus.
Diagnosis
Diagnosis Multiple Myeloma dapat ditegakkan dengan beberapa kriteria :
A. Kriteria Klinik
1. Jika sel plasma sumsum tulang lebih dari 10% dengan “malignant looking plasma cell”
2. Jika sel plasma menunjukkan gambaran mendekati normal, untuk diagnosis diperlukan
tambahan :
a. Hipergamaglobulinemia (>2 g/dl) dengan spike pada daerah gamma.
b. Protein Bence Jones positif dalam urine.
c. Lesi osteolitik pada tulang.
B. Wintrobe membuat kriteria diagnosis sebagai berikut :
1. Kriteria sitologik
a. Sumsum tulang : sel plasma/ sel myeloma >10%
87

b. Biopsy sumsum tulang/ jaringan menunjukkan plasma macytoma
2. Kriteria klinik dan laboratorik, terdiri atas :
a. Protein myeloma yang dibuktikan secara elektroforesis dalam plasma;
b. Protein myeloma yang dibuktikan secara elektroforesis dalam urine;
c. Lesi osteolitik pada tulang;
d. Ditemukan sel plasma dari 2 sediaan hapus darah tepi.
Diagnosis dibuat jika berikut :
a. Ia dan Ib positif;
b. Ia atau Ib + salah satu dari II positif;
c. Sel plasma/ sel myeloma tulang >30% yang disertai lesi osteolitik.
C. Kriteria menurut Durie dan Salmon
Kriteria diagnosis Multiple myeloma dibagi menjadi dua, yaitu :
Kriteria mayor :
1. Plasmasitoma pada biopsy jaringan
2. Plasmasitoma pada sumsum tulang dengan sel plasma > 30%
3. Spike dari globulin monoklonal pada elektroforesis : IgG >35 g/l, IgA >20g/l, ekskresi
light chain urine (elektroforesis) > 1 g/24jam tanpa adanya amiloidosis.
Kriteria minor :
1. Plasmasitosis sumsum tulang dengan sel plasma 10-30 %.
2. Terdapat spike globulin monoklonal, tetapi nilainya kurang dari nilai di atas.
3. Lesi osteolitik.
4. IgM normal <0,5 g/l, IgA <1 g/l, atau IgG <6 g/l.
Diagnosis ditegakkan jika : 1 mayor dan 1 minor (tidak boleh 2+1) positif, atau 3 minor
positif termasuk 1+2.
Indolent Multiple Myeloma (IMM)
Kriteria seperti Multiple Myeloma, tetapi dengan pembatasan :
1. Tidak terdapat lesi osteolitik atau lesi <3, tanpa ada fraktur kompresif
2. IgG <70 g/l, IgA <50 g/l
3. Tidak ada gejala atau penyakit yang menyertai : Karnofsky >70%, Hb >10 g/dl, kalsium
serum normal, kreatinin serum <3 mg/dl, tidak ada infeksi.
88

Smoldering Multiple Myeloma (SMM)
Seperti kriteria IMM dengan pembatasan :
1. Tidak dijumpai lesi osteolitik
2. Sel plasma sumsum tulang 10-30%
D. Kriteria dari Kyle dan Greipp
Multiple Myeloma (MM)
1. Paraprotein dalam serum meningkat (biasanya >30 g/l) atau dalam urine positif.
2. Sel plasma sumsum tulang 10% atau dijumpai agregat sel plasma dalam biopsy.
3. Satu atau lebih penemuan penting, yang bukan disebabkan oleh penyakit lain :
a. Anemia.
b. Lesi osteolitik, atau osteoporosis dan ≥30% sel plsma dalam sumsum tulang.
c. Bone marrow labeling index >1%.
d. Insufisiensi renal (adult acquired Fanconi atau light chain deposition disease tidak
cukup).
Smoldering Multiple Myeloma (SMM
1. Paraprotein serum meningkat (biasanya >30 g/l) dan 10% atau lebih sel plasma dalam
sumsum tulang atau dijumpai agregat sel plasma dalam biopsy.
2. Tidak terdapat anemia, gagal ginjal atau hiperkalsemia yang disebabkan oleh myeloma.
3. Tes penting lainnya negative :
a. Tidak dijumpai lesi osteolitik dalam bone survey
b. Bone marrow labeling index <1%
c. Tidak dijumpai plasmablast
d. Beta-2 microglobulin normal tanpa adanya insufisiensi renal, tidak terdapat isotype-
spesific plasma cells, peripheral blood B-cell labeling index <0,5 g/24 jam, paraprotein
serum dan urine stabil dalam follow up.
Solitary Plasmacytoma
1. Tumor sel plasma tunggal.
2. Tidak dijumpai kriteria untuk multiple myeloma sistemik.
3. Tidak dijumpai atau sedikit sekali paraprotein setelah terapi lokal.
4. Sel plasma sel sumsum tulang <10%.
89

Prognosis
Prognosis penderita Multiple Myeloma sangat bervariasi, sebagian besar ditentukan oleh
tingkat penyakit. Durie dan Salmon membuat kriteria klasifikasi tingkat penyakit sebagai berikut
:
1. Stadium I
Memenuhi semua kriteria di bawah ini, yaitu :
a. Foto rotgen normal atau dijumpai lesi osteolitik soliter
b. Laboratorium
i. Kadar Hb. >10 g/dl;
ii. Kalsium serum ≤ 12 mg/dl;
iii. IgG <5 g/dl atau IgA <3 g/dl dalam serum atau rantai ringan dalam urine < 4 g/ 24 jam.
2. Stadium II
Terletak antara stadium I dan III, tetapi tidak memenuhi secara lengkap kriteria stadium I
atau III.
3. Stadium III
Memenuhi satu atau lebih kriteria di bawah ini, terdiri atas :
a. Pada foto rotgen tulang dijumpai lesi osteolitik luas
b. Laboratorium
i. Kadar Hb. < 8,5 g/dl;
ii. Kalsium serum > 12 mg/dl;
iii. IgG > 7 g/dl atau IgA > 5 g/dl dalam serum atau rantai ringan dalam urine > 12 g/ 24
jam.
Subklasifikasi :
A : jika kreatinin serum <2 mg/dl
B : jika kreatinin serum >2 mg/dl
Tingkat penyakit mempunyai korelasi dengan prognosis, yaitu :
1. Penderita stadium IA mempunyai harapan hidup 19 bulan;
2. Penderita stadium IIIB mempunyai harapan hidup 5 bulan.
Penatalaksanaan / Terapi
Terapi untuk Multiple Myeloma terdiri atas :
90

1. Terapi spesifik, yaitu terapi untuk membunuh sel myeloma :
a. Melphalan 9 mg/m2 oral, selama 4 hari
b. Prednisone 80 mg oral, selama 4 hari
Siklus diulang setiap 28 hari. Regimen VAD : terdiri atas vincristine, adriamycine,dan
dexamethasone.
Vinkristin 0,4 mg/hari iv kontinu - selama 4 hari
Doksorubisin 9 mg/m2/hari iv kontinu - selama 4 hari
Deksametasone 32 mg tds oral - selama 5 hari
Atau 40 mg/hari
Berikan ranitidine 150 mg dua kali sehari selama pemberian VAD. Juga diberikan
kotrimoksasol 2 kali sehari untuk mencegah pneumosistis. Dapat juga diberikan regimen
kemoterapi dosis tinggi lainnya. Regimen melphalan dan prednisone merupakan regimen standar
yang memberikan hasil yang sama dengan regimen kemoterapi kombinasi dengan dosis tinggi
lainnya. Untuk penderita yang dipersiapkan untuk transplantasi, VAD merupakan regimen
pilihan.
Transplantasi sumsum tulang memberikan harapan kesembuhan, tetapi komplikasi lebih
sering terjadi karena umur penderita umumnya tua. Sekarang thalidomide sedang diteliti untuk
Multiple myeloma yang resisten atau kambuh sementara dan hasilnya cukup menggembirakan.
Obat baru lain yang sedang dikembangkan adalah bortezomid, suatu proteosome inhibitor.
2. Terapi suportif
Terapi suportif : diberikan untuk mengatasi gejala atau kompliksi yang timbul, seperti :
a. Sindrom hiperviskositas : dilakukan plasmapheresis;
b. Hiperkalsemia : diatasi dengan pemberian cairan intravena yang adekuat. Dapat juga
diberikan furosemid dan kortikosteroid. Jika tidak berhasil diberi calcitonin dan
mithramycin, atau bifosfonat intravena;
c. Penderita Multiplr Myeloma perlu mobilisasi secepat mungkin untuk mengurangi
terjadinya hiperkalsemia dan infeksi;
d. Radiasi local diberikan untuk nyeri tulang yang resisten;
e. Untuk pencegahan nyeri jangka panjang diberikan bifosfonat oral;
f. Pengobatan infeksi, anemia, dan perdarahan : diberikan terapi, seperti pada keganasan
hematologi lainnya.
91

3. Terapi dengan imunomodulator, seperti interferon, masih dalam taraf penelitian.
Pendrita Multiple Myeloma derajat I dan Smoldering Multiple Myeloma tidak perlu
diobati, hanya dilakukan observasi. Pengobatan dengan kemoterapi pada kasus seperti ini tidak
memperpanjang masa hidup, malahn mungkin memperpendek masa hidup.
Secara umum dapat dikatakan bahwa keberhasilan terapi Multiple Myeloma belum
memuaskan. Kemoterapi dilaporkan belum dapat memberikan kesembuhan sempurna. Satu-
satunya harapan adalah dengan transplantasi sumsum tulang.
3.1.6 Neutropenia
Definisi
Neutropenia adalah jumlah neutrofil yang sangat sedikit dalam darah. Neutrofil
merupakan sistem pertahan seluler yang utama dalam tubuh untuk melawan bakteri dan jamur.
Neutrofil juga membantu penyembuhan luka dan memakan sisa-sisa benda asing.
Patofisiologi
Pematangan neutrofil dalam sumsum tulang memerlukan waktu selama 2 minggu.
Setelah memasuki aliran darah, neutrofil mengikuti sirkulasi selama kurang lebih 6 jam, mencari
organisme penyebab infeksi dan benda asing lainnya. Jika menemukannya, neutrofil akan pindah
ke dalam jaringan, menempelkan dirinya kepada benda asing tersebut dan menghasilkan bahan
racun yang membunuh dan mencerna benda asing tersebut. Reaksi ini bisa merusak jaringan
sehat di daerah terjadinya infeksi. Keseluruhan proses ini menghasilkan respon peradangan di
daerah yang terinfeksi, yang tampak sebagai kemerahan, pembengkakan dan panas.
Neutrofil biasanya merupakan 70% dari seluruh sel darah putih, sehingga penurunan
jumlah sel darah putih biasanya juga berarti penurunan dalam jumlah total neutrofil.
Jika jumlah neutrofil mencapai kurang dari 1.000 sel/mikroL, kemungkinan terjadinya
infeksi sedikit meningkat; jika jumlahnya mencapai kurang dari 500 sel/mikroL, resiko
terjadinya infeksi akan sangat meningkat. Tanpa kunci pertahan neutrofil, seseorang bisa
meninggal karena infeksi.
92

Etiologi
Neutropenia memiliki banyak penyebab di antaranya yaitu :
a. Penurunan jumlah neutrofil bisa disebabkan karena berkurangnya pembentukan neutrofil
di sumsum tulang
b. Karena penghancuran sejumlah besar sel darah putih dalam sirkulasi.
c. Anemia aplastik menyebabkan neutropenia dan kekurangan jenis sel darah lainnya.
d. Penyakit keturunan lainnya yang jarang terjadi, seperti agranulositosis genetik infantil
dan neutropenia familial, juga menyebabkan berkurangnya jumla sel darah putih. Pada
neutropenia siklik (suatu penyakit yang jarang), jumlah neutrofil turun-naik antara
normal dan rendah setiap 21-28 hari; jumlah neutrofil bisa mendekati nol dan kemudian
secara spontan kembali ke normal setelah 3-4 hari. Pada saat jumlah neutrofilnya sedikit,
penderita penyakit ini cenderung mengalami infeksi.
e. Beberapa penderita kanker, tuberkulosis, mielofibrosis, kekurangan viatamin B12 dan
kekurangan asam folat mengalami neutropenia.
f. Obat-obat tertentu, terutama yang digunakan untuk mengobati kanker (kemoterapi), bisa
mengganggu kemampuan sumsum tulang dalam membentuk neutrofil. Obat-obatan yang
bisa menyebabkan neutropenia:
- Antibiotik (penisilin, sulfonamid, kloramfenikol)
- Anti-kejang
- Obat anti-tiroid
- Kemoterapi untuk kanker
- Garam emas
- Fenotiazin.
g. Pada infeksi bakteri tertentu, beberapa penyakit alergi, beberapa penyakit autoimun dan
beberapa pengobatan; penghancuran neutrofil lebih cepat daripada pembentukannya.
h. Pada pembesaran limpa (misalnya pada sindroma Felty, malaria atau sarkoidosis), bisa
terjadi penurunan jumlah neutrofil karena neutrofil terperangkap dan dihancurkan dalam
limpa yang membesar.
Gejala klinis
93

Neutropenia dapat terjadi secara tiba-tiba dalam beberapa jam atau beberapa hari
(neutropenia akut) atau bisa berlangsung selama beberapa bulan atau beberapa tahun
(neutropenia kronik). Neutropenia tidak mempunyai gejala yang spesifik, sehingga cenderung
tidak diperhatikan sampai terjadinya infeksi.
Pada neutropenia akut, bisa terjadi demam dan luka terbuka (ulkus, borok) yang terasa
nyeri di sekitar mulut dan anus. Yang akan diikuti oleh pneumonia bakteri dan infeksi lainnya.
Pada neutropenia kronik, perjalanan penyakitnya tidak terlalu berat jika jumlah
neutrofilnya tidak terlalu rendah.
Diagnosa
Jika seseorang mengalami infeksi yang berulang atau infeksi yang tidak biasa, maka
dicurigai suatu neutropenia dan dilakukan hitung jenis darah komplit untuk menegakkan
diagnosis. Jumlah neutrofil yang sedikit menunjukkan neutropenia. Selanjutnya dicari penyebab
dari neutropenia. Dilakukan aspirasi atau biopsi sumsum tulang. Contoh sumsum tulang
diperiksa dibawah mikroskop untuk menentukan keadaan sumsum tulang, jumlah prekursor
neutrofil dan jumlah sel darah putih.
Dengan menentukan jumlah se prekursor dan pematangannya, bisa diperkirakan waktu
yang diperlukan untuk mengembalikan jumlah neutrofil ke angka yang normal. Jika jumlah sel
prekursornya berkurang, neutrofil yang baru tidak dkan muncul dalam aliran darah dalam waktu
2 minggu atau lebih; jika jumlahnya cukup dan pematangannya normal, maka neutrofil yang
baru akanmuncul dalam aliran darah dalam waktu beberapa hari.
Kadang pemeriksaan sumsum tulang bisa menemukan adanya penyakit lain, seperti
leukemia atau kanker sel darah lainnya.
Penatalaksanaan
Pengobatan neutropenia tergantung kepada penyebab dan beratnya penyakit. Obat-obatan
yang mungkin menyebabkan neutropenia dihentikan pemakaiannya. Kadang sumsum tulang
sembuh dengan sendirinya, tidak memerlukan pengobatan. Penderita neutropenia ringan
(memiliki lebih dari 500 neutrofil/mikroL darah), biasanya tidak menunjukkan gejala dan tidak
memerlukan pengobatan.
94

Pada neutropenia berat (memiliki kurang dari 500 sel/mikroL darah) bisa segera terjadi
infeksi karena tubuh tidak mampu melawan organisme penyebab infeksi. Jika terjadi infeksi,
penderita harus dirawat di rumah sakit dan segera diberi antibiotik yang kuat, bahkan sebelum
penyebab dan daerah yang terkena infeksi ditemukan. Demam (gejala yang biasanya
menunjukkan adanya infeksi pada penderita neutropenia) merupakan pertanda penting yang
memerlukan pertolongan medis segera.
Faktor pertumbuhan yang merangsang pembentukan sel darah putih, terutama
granulocyte colony-stimulating factor (G-CSF) dan granulocyte-macrophage colony-stimulating
factor (GM-CSF), kadang bisa membantu. Pengobatan ini bisa mengurangi episode neutropeni
pada neutropenia siklik. Jika penyebabnya adalah reaksi alergi atau reaksi autoimun, diberikan
kortikosteroid.
Globulin anti-timosit atau jenis terapi imunosupresif (terapi yang menekan aktivitas
sistem kekebalan) lainnyabisa digunakan jika dicurigai suatu penyakit autoimun (misalnya
anemia aplastik tertentu).
Jika neutrofil terperangkap dalam limpa yang membesar, maka pengangkatan limpa bisa
meningkatkan jumlah neutrofil.
Jika terapi imunosupresif gagal, penderia anemia aplastik mungkin perlu menjalani
pencangkokan sumsum tulang. Pencangkokan sumsum tulang bisa menimbulkan efek racun
yang berarti, memerlukan perawatan rumah sakit jangka panjang dan hanya bisa dilakukan pada
keadaan tertentu. Biasanya untuk neutropenia saja
tidak dilakukan pencangkokan sumsum tulang.
3.2. Penyakit Kelainan Jantung
3.2.1 Defek Katup
a. Defek Katub Septum Atrial
Definisi:
Defek septum atrial atau Atrial Septal Defect
(ASD) adalah gangguan septum atau sekat antara
95

rongga atrium kanan dan kiri. Septum tersebut tidak menutup secara sempurna dan membuat
aliran darah atrium kiri dan kanan bercampur.
Lubang septum tersebut dapat terjadi di bagian mana saja dari septum namun bagian
tersering adalah pada bagian foramen ovale yang disebut dengan ostium sekundum ASD.
Kelainan ini terjadi akibat dari resorpsi atau penyerapan berlebihan atau tidak adekuatnya
pertumbuhan dari septum.
Patent Foramen Ovale (PFO) yang terjadi pada 20% dari populasi bukanlah ASD yang
sebenarnya. Foramen ovale merupakan lubang pada janin yang terdapat diantara rongga atrium.
Pada saat lahir, lubang ini akan akan menutup secara alami dan secara anatomis akan menutup
sempurna pada bayi usia 6 bulan dengan cara bergabung dengan septum atrial. PFO terjadi
apabila didapatkan kegagalan penutupan atau penggabungan dengan septum atrial.
Gejala Klinis:
Kebanyakan bayi tidak memilihi keluhan klinis atau disebut dengan asimptomatik pada
ASD. Kelainan ASD umumnya diketahui melalui pemeriksaan rutin dimana didapatkan adanya
murmur (kelainan bunyi jantung). Apabila didapatkan adanya gejala atau keluhan, umunya
didapatkan adanya sesak saat beraktivitas, mudah lelah, dan infeksi saluran pernapasan yang
berulang. Keluhan yang paling sering terjadi pada orang dewasa adalah penurunan stamina dan
palpitasi (dada berdebar-debar) akibat dari pembesaran atrium kanan.
Pemeriksaan Penunjang:
Pemeriksaan penunjang yang dilakukan diantaranya adalah foto roentgen dada dimana
didapatkan adanya pembesaran jantung karena pembesaran atrium dan ventrikel kanan.
Pemeriksaan penunjang lainnya adalah elektrokardiografi (EKG) atau alat rekam jantung,
kateterisasi jantung, angiografi koroner, serta ekokardiografi.
96

Penatalaksanaan:
Kebanyakan pasien ASD tidak menunjukkan keluhan. Pada bayi sebelum usia 3 bulan,
defek berukuran < 3 mm umumnya akan menutup spontan. Bagaimanapun juga apabila lubang
tersebut besar maka operasi untuk menutup lubang tersebut dianjurkan guna mencegah
terjadinya gagal jantung atau kelainan pembuluh darah pulmonal. Pengobatan pencegahan
dengan antibiotik sebaiknya diberikan setiap kali sebelum penderita menjalani tindakan
pencabutan gigi untuk mengurangi resiko terjadinya endokarditis infektif.
b. Defek Septum Ventrikel (Ventricular Septal Defect, VSD)
VSD merupakan kelainan jantung bawaan (kongenital) berupa terdapatnya lubang pada
septum interventrikuler yang menyebabkan adanya hubungan aliran darah antara ventrikel kanan
dan kiri. Secara normal lubang tersebut akan menutup selama akhir minggu keempat massa
embrio. Lubang tersebut dapat hanya satu atau lebih yang terjadi akibat kegagalan fusi septum
interventrikuler semasa janin dalam kandungan. VSD merupakan penyakit kelainan bawaan yang
paling sering ditemukan sekitar 30,5 %. Klasifikasi VSD berdasarkan pada lokasi lubang, yaitu:
1) perimembranous (tipe paling sering, 60%) bila lubang terletak di daerah pars membranaceae
septum interventricularis,
2) subarterial doubly commited, bial lubang terletak di daerah septum infundibuler dan sebagian
dari batas defek dibentuk oleh terusan jaringan ikat katup aorta dan katup pulmonal,
3) muskuler, bial lubang terletak di daerah septum muskularis interventrikularis.
97

Adanya lubang pada septum interventrikularis memnungkian terjadinya aliran darah
dari ventrikel kiri ke ventrikel kanan oleh karena gradien tekanan sehingga aliran darah ke paru
bertambah.
Gambaran Klinis:
Gambaran klinis tergantung dari besarnya defek dan aliran darah (shunt) serta besarnya
tahanan pembuluh darah paru. Apabila defek kecil atau restriktif tidak tampak adanya gejala
(asimptomatik). Pada defek kecil gradien tekanan ventrikel kiri dan kanan sebesar > 64 mmHg,
tekanan sistolik ventrikel kanan dan resistensi pulmonal normal. Pada defek moderat dengan
restriksi gradien tekanan ventrikel kiri dan kana berkisar 36 mmHg, resistensi pulmonal dan
tekanan sistolik ventrikel kanan meningkat namun tidak melebihi tekanan sistemik. Pada
keadaan ini, ukuran ventrikel kiri dan atrium kiri dapat membesar akibat bertambahnya beban
volume. Defek besar non-restriktif akan ditandai dengan tekanan systole ventrikel kanan dan
ventrikel kiri sama sehingga terjadi penurunan aliran darah dari kiri ke kanan, bahkan dapat
terjadi aliran darah dari kanan ke kiri. Pada keadaan ini memberikan keluhan seperti sesak napas
dan cepat capek serta sering mengalami batuk dan infeksi saluran napas berulang. Hal ini
mengakibatkan gangguan pertumbuhan. Dalam perjalanannya, beberapa VSD dapat menutup
secara spontan (tipe perimembranous dan muskuler), terjadi hipertensi pulmonal, hipertrofi
infundibuler, atau prolaps katup aorta yang dapat disertai regurgitasi (tipe subarterial dan
perimembranous).
Pemeriksaan Fisik:
Pada pemeriksaan fisik dapat ditemukan bising holosistolik (pansistolik) yang terdengar
selama fase sistolik, keras, kasar di atas tricuspid di sela iga 3-4 parasternal kiri menyebar
sepanjang parasternal dan apex cordis. Bising ini sudah dapat terdengar selama defek VSD kecil.
Bising mid-diastolik dapat didengar di apex cordis akibat aliran berlebihan. Pada VSD sering
bersifat non-sianotik kecuali apabila terjadi eisenmengerisasi (terjadi aliran shunt kanan ke kiri).
pada penderita VSD dengan aliran shunt yang besar bias any terlihat takipneu, aktivitas ventrikel
kiri meningkat dan dapat teraba thrill sistolik. Apabila terjadi aliran shunt dari kanan ke kiri
dengan defek besar akan tampak stenosis dengan jari-jari tabuh (clubbing of finger). Pada defek
98

cukup besar dapat terjadi komplikasi berupa stenosis infundibuler, prolaps katup aorta, insufiensi
aorta, hipertensi pulmonal dan gagal jantung.
Pemeriksaan Rontgen:
Pada pemeriksaan foto thorax didapatkan kardiomegali dengan pembesaran ventrikel kiri,
vaskularisasi paru meningkat (plethora) dan bila terjadi penyakit vaskuler paru tampak pruned
tree (seperti pohon tanpa ada cabang-cabangnya), disertai penonjolan a. pulmonal.
Elektrokardiogram:
Pada elektrokardiogram dapat ditemukan hipertrofi ventrikel kiri dan mungkin hipertrofi
atrium kiri. bila terdapat hipertrofi kedua ventrikel dan deviasi sumbu QRS ke kanan maka perlu
dipikirkan adanya hipertensi pulmonal atau hipertrofi infundibulum ventrikel kanan. Dengan
ekokardiografi M-mode dapat ditemukan dimensi ventrikel kiri, atrium dua dimensi untuk
menentukan ukuran dan lokasi defek Doppler dan berwarna, menentukan arah dan besarnya
aliran yang melewati defek.
3.2.2 Endokarditis Bakterialis
Ada dua macam endokarditis bakterialis (EB) yaitu : Pertama adalah EB akut, apabila
masa inkubasinya berlangsung kurang dari empat minggu. Kedua adalah Endokarditis bakterialis
subakut / kronis, berlangsungnya lebih dari empat minggu, biasa disebut Endokartis Bakterialis
lanta atau special lenta.
Dari semua penyakit jantung yang sering dijumpai, maka EB merupakan penyakit
jantung yang menempati urutan keempat sesudah penyakit: Sklerosis koroner, jantung hipertensi
dan jantung reumatik. Biasanya EB terjadi pada jantung yang sudah ada kelainan, misal kelainan
bawaan (konginetal) yaitu Atrial Septal Defect (ASD), Ventriculer Septal Defect (VSD),
Tetralogi of Fallot (TF), Paten Ductus Arteriosus (PDA), Coartasio aorta. Endokarditis
bakterialis dapat terjadi pula pada penyakit jantung yang didapat (acquired) yaitu penyakit
jantung rematik (PJR).
Epidemiologi :
Terdapat perubahan epidemiologi endokarditis infektif pada saat sekarang yang
disebabkan tingkat kesehatan umum yang baik, tingkat kesehatan gigi yang baik, pengobatan
yang lebih dini dan penggunaan antibiotik(Keith 2000). Insidens endokarditis 10-60 kasus per
1.000.000 penduduk per tahun diseluruh dunia dan cenderung meningkat pada usia lanjut.
99

Faktor predisposisi dan Faktor pencetus
Faktor predisposisi dapat dibagi dua, yaitu kelainan jantung organik dan tanpa kelainan
jantung organik. Kelainan jantung organik dapat berupa penyakit jantung reumatik, penyakit
jantung bawaan, katup jantung prostetik, penyakit jantung sklerotik, prolaps katup mitral, operasi
jantung, kardiomiopati hipertrofi obstruktif(Soparman, 1987).
Endokarditis infektif sub-akut sering timbul pada penyakit jantung reumatik dengan
fibrilasi dan gagal jantung. Infeksi sering mengenai katup aorta dan mitral. Penyakit jantung
bawaan yang terkena endokarditis infektif adalah penyakit jantung bawaan tanpa sianosis dengan
deformitas katup dan tetralogi fallot(Soparmant 1987)).
Bila tidak ada kelainan organik pada jantung, maka faktor predisposisi endokarditis
infektif adalah akibat pemakaian obat imunosupresif atau sitostatik, hemodialisis atau dialysis
peritoneal, sirosis hati, diabetes mellitus, penyakit paru obstruktif kronik, penyakit ginjal, lupus
eritematosus, gout, penyalahgunaan narkotik intravena(Soparman, 1987).
Faktor pencetus endokarditis infektif adalah ekstraksi gigi atau tindakan lain pada mulut,
tindakan pada traktus respiratorius (tonsilektomi dan adenoidektomi, bronkoskopi, tindakan
bedah), tindakan pada traktus gastrointestinal (skleroterapi, operasi traktus biliaris, endoskopi),
tindakan pada traktus genitourinarius (kateterisasi, operasi prostate, sitoskopi), atau tindakan
obstetric-ginekologis(Gerardo 2003). Lima puluh persen pasien endokarditis sub-akut tidak
diketahui faktor pencetusnya(Soparman, 1987).
Etiologi :
Endocarditis Lenta = sub-bakterial endokarditis (SBE). SBE kurang lebih 90%
disebabkan oleh Streptokokus viridans (Alta Streptococus). Kuman streptokokkus di bagi dua
jenis : Streptococlls hemolitikus (beta streptococus) menyebabkan hemolise, Sterptococcus non
hemolitikus terdiri dari : Streptococus viridans (alfa streptococlls), Streptococus hemolitikus
(gamma streptococus). Tempat dari strcptococus viridans antara lain orofarinks, nasofarinx,
karies gigi. Kadang-kadang ada infeksi campuran (mixed-infection) "poli-microbial infection".
Keadaan re-infeksi mungkin disebabkan oleh kuman yang sama dari infeksi pertama, terjadi
bilamana sudah Iewat tiga sampai dua belas bulan setelah kesembuhan klinis dan bakteriologis.
100

Disebut relepase bila infeksi kurang dari tiga bulan. Endakarditis bacterial Akut kuman
penyebabnya antara lain pneumococcus, streptococus beta hemolitikus dan stafilococus.
Patogenesis :
Port d'entree (tempat masuk / tinggalnya kuman ) antara lain di tonsil, gigi, farinks,
intestium, traktus urogenitalia. Melalui peredaran darah maka bakteri melekat pada katub jantung
yang rusak maupun edokardium, kemudian terbentuk slIatu trombus + fibrin dan di dalamnya
baktcri-bakteri tersebut berkumpul dan berkembang biak. Begitu pula dalarn tindakan-tindakan
bedah urologis (sistoskopi), partus /abortus, cabut gigi dapat menyebabkan endokarditis.
Gejala Klinis :
Perjalanan penyakit, bersifat lambat seperti influensa dengan Gejala : lekas lelah,
anoreksia, sefalgia dan subfebril. Bisa bersifat akut dengan gejala-gejala emboli otak, emboli
perut. Bising jantung organis (+) merupakan asal emboli dari suatu proses erdokarditis
bakterialis.
Perjalanan penyakit dipengaruhi oleh cara pengobatan yang diberikan. Bilamana
pengobatan sempurna (adekuat) diberikan pada permulaaan penyakit, dalam dua minggu pertama
dapat dikatakan prognosis masih baik, tetapi bila pengobatan tidak sempurna maka kelainan-
kelainan diatas akan timbul dan bisa membawa kematian penderita. Penyebab kematian biasa
payah jantung, emboli otak, gagal ginjal (uremia) dan Infeksi sekunder.
Gejala endokarditis Sub akut ada tiga golongan: Gejala umum toksemia: demam terus-
menerus, mungkin juga pireksia, keringat banyak dan menggigil, dapat disertai anemia, kedua
adanya manifestasi emboli: permulaan penyakit kurang lebih 60 % emboli, bila sudah menahun
lebih sering terjadi emboli, ketiga adanya kelainan jantung: Bising positif, kadang-kadang
berubah-ubah macamnya atau timbul suatu bising baru oleh kerena rupture kordaktendinea
Pemeriksaan Laboratorium :
Leukosit dengan jenis netrofil, anemia normokrom normositer, LED meningkat
immunoglobulin serum meningkat, uji fiksasi anti gama globulin positf, total hemolitik
komplemen dan komplemen C3 dalam serum menurun, kadar bilirubin sedikit meningkat.
Pemeriksaan umum urine ditemukan maka proteinuria dan hematuria secara mikroskopik.
Yang penting adalah biakan mikro organisme dari darah . Biakan harus diperhatikan darah
diambil tiap hari berturut-turut dua / lima hari diambil sebanyak 10 ml dibiakkan dalam waktu
agak lama (1 - 3 minggu) untuk mencari mikroorganisme yang mungkin berkembang agak
101

lambat. biakkan bakteri harus dalam media yang sesuai. NB: darah diambil sebelum diberi
antibiotik. Biakan yang positif uji resistansi terhadap antibiotik.
Echocardiografi
Diperlukan untuk:
-Melihat vegetasi pada katub aorta terutama vegetasi yang besar ( > 5 mm)
-Melihat dilatasi atau hipertrofi atrium atau ventrikel yang progresif
-Mencari penyakit yang menjadi predisposisi endokarditis (prolap mitral, fibrosis, dan
calcifikasi katub mitral)
-Penutupan katub mitral yang lebih dini menunjukkan adanya destrruktif katub aorta dan
merupakan indikasi untuk melakukan penggantian katub
Diagnostik Endokarditis Bakterialis:
1. Kelainan katup penyakit jantung bawaan.
2. Demam lebih kurang lebih 39 C.
3. Emboli.
4. Biakan darah positif.
Diagnosis banding:
- Penyakit reuma yang residif, kadang- kadang sangat sulit dibedakan oleh karena
keduanya ada nyeri sendi. Harus diperiksa tanda--tanda dari EB misalnya petechia, hematuria,
spenomegali dsb apabila biakan darah negalif maka diterapi sebagai demam reumatik, yaitu
dengan salisilat selama beberapa hari maka demam akan segera turun, berarti tanda kearah
penyakit reuma dan bukan endokarditis.
- Payah jantung akibat endlokarditis lenta, kadang -kadang sangat menyolok, sehingga
kemungkinan endokarditis lenta tidak dipertimbangkan
- Emboli; dapat begitu menyolok sehingga kemungkinan endokarditis lenta tidak
diingat.
Penatalaksanaan Medis:
102

Pengobatan akan berhasil dengan baik bila dimulai sedini mungkin, serta pemilihan obat
yang tepat (terutama sesuai dengan uji resistensi) dan waktu yang cukup. Endokarditis dengan
kelainan jantung reumatik dan bawaan sering disebabkan S.viridans. Dan biasanya diberikan
terapi penisilin G 10-20 juta unit/hari IV dibagi menjadi 4 dosis selama 4 minggu untuk dewasa
dan 200.000-400.000 unit/kg BB/hari IV dibagi menjadi 4 dosis selama 4 minggu untuk anak –
anak. Pada orang tua atau wanita setelah tindakan obstetric-ginekologik dapat diberi Penisilin G
10-20 juta unit/hari IV dibagi menjadi 4 dosis ditambah gentamisin 1 mg/kg BB IV tiap 8 jam.
Ampisilin dapat dipakai dengan dosis 2 gr IV tiap 4 jam selama minimal 4 minggu. Bila kuman
resisten terhadap Penisilin, dapat dipakai sefalotin 1,5 gr IV tiap 3 jam IV atau nafsilin 2 gr IV
tiap 6 jam, oksasilin 2 gr IV tiap 4 jam atau vankomisin 15 mg/kg BB IV tiap 12 jam. Lama
pengobatan minimum 4 minggu. Untuk endokarditis infektif yang disebabkan oleh bakteri gram
negative dapat diberikan aminoglikosid seperti gentamisin 1,5 mg/kg BB IV tiap 8 jam. Sering
dikombinasikan dengan sefalotin, atau sefazolin 2-4 gr per hari IV, atau ampisilin. Endokarditis
yang disebabkan jamur biasanya fatal. Bisa dipakai ampoterisin B 0,5-1,2 mg/kg BB/hari IV dan
flusitosin 150 mg/kg BB oral, dapat dipakai sendiri – sendiri atau dikombinasikan.
Indikasi bedah adalah gagal jantung yang tidak dapat diatasi dengan obat – obatan,
septikemi yang tidak berespon dengan antibiotik, emboli multiple, endokarditis relaps,
endokarditis pada katup buatan, perluasan infeksi intrakardiak, endokarditis pada lesi jantung
bawaan, dan endokarditis karena jamur.
Penatalaksanaan pada Perawatan Gigi (Keith 2000, Gerardo 2003) :
Garis Pedoman Umum: Pemeriksaan gigi pasien tergantung atas suatu riwayat terperinci, dan
konsultasi medis dengan dokter pasien. Riwayat harus termasuk pertanyaan secara spesifik yang
diperlukan mengenai riwayat murmur jantung, penyakit jantung kongenital, demam rheumatik
dan bersamaan penyakit jantung katup sebelumnya dan pembedahan cardiovasculer. Dokter gigi
harus berkonsultasi pada dokter pasien dan menanyakan sifat abnormalitas yang mendasarinya
dan diperlukan untuk prophylaksis. Masalah yang paling sering untuk dokter gigi yang berkisar
sekitar riwayat murmur, demam rhematik atau pembedahan cardiovasculer.
103

Garis Pedoman Spesifik: Apabila pasien datang dengan keluhan lesu, maka pasien dapat di
kelompokkan sesuai dengan resiko relatif untuk perkembangan endocarditis.
Pasien dengan resiko tinggi, pasien dipertimbangkan pada resiko tinggi seandainya mereka
terutama rentan terhadap infeksi intravasuler meskipun infeksi caries terutama suatu prognosis
buruk. Hal ini termasuk dengan endokarditis bakteri sebelumnya, katup jantung prostetik, dan
shunt atau saluran pulmonal systemic. Pasien dengan resiko rendah, pasien dengan prolaps katup
mitral tanpa regurgitasi mitral berada pada resiko minimal dan tidak memerlukan prophylaksis.
Dalam beberapa kasus, katup mitral dapat menjadi tebal dan oleh karena itu beresiko, beberapa
individu tersebut dapat memerlukan propylaksis oral. Pasien yang tidak memerlukan propylaksis,
pasien dengan murmur sejati, pasien dengan antrial septal defek tanpa komplikasi, dan pasien
yang telah menjalani pembedahan by pass arteria coronaria tidak mengalami peningkatan resiko
endocarditis bacterial dan tidak memerlukan prophylaksis antibiotik.
Pasien dengan prolaps katup mitral tanpa regurgitasi mitral tidak berada pada
peningkatan resiko dan tidak memerlukan prophylaksis. Pasien dengan pace maker transvenous
atau penanaman defebribator tidak memerlukan prophylaksis. Pasien dengan riwayat demam
rheumatik tetapi tidak memperhatikan hubungan lesi katup tidak memerlukan prophylaksis
antibiotika.
3.2.3 Penyakit Jantung Rematik
Definisi:
Penyakit jantung rematik merupakan gejala sisa dari Demam Rematik (DR) akut yang
juga merupakan penyakit peradangan akut yang dapat menyertai faringitis yang disebabkan oleh
Streptococcus beta-hemolyticus grup A. Penyakit ini cenderung berulang dan dipandang sebagai
penyebab penyakit jantung didapat pada anak dan dewasa muda di seluruh dunia.
Etiologi:
Infeksi Streptococcus beta-hemolyticus grup A pada tenggorok selalu mendahului
terjadinya demam rematik, baik pada serangan pertama maupun pada serangan ulang. Telah
diketahui bahwa dalam hal terjadinya demam rematik terdapat beberapa factor predisposisi
antara lain:
a. Terdapat riwayat demam rematik dalam keluarga.
104

b. Umur.
Penyakit ini sering terjadi antara umur 5 – 15 tahun dan jarang pada umur kurang dari 2
tahun.
c. Keadaan social.
Penyakit ini sering terjadi pada keluarga dengan keadaan social ekonomi kurang, perumahan
buruk dengan penghuni yang padat serta udara yang lembab, dan gizi serta kesehatan yang
kurang baik.
d. Musim.
Di negara-negara dengan 4 musim, terdapat insiden yang tinggi ppada akhir musim dingin
dan permulaan musim semi (Maret – Mei), sedangkan insiden paling rendah pada bulan
Agustus – September.
e. Distribusi daerah.
f. Serangan demam rematik sebelumnya.
Serangan demam rematik sesudah adanya reinfeksi dengan Streptococcus beta-hemolyticus
grup A adalah sering pada anak yang sebelumnya pernah mendapat demam rematik.
Patofisiologi:
Menurut hipotesa Kaplan dkk (1960) dan Zabriskie (1966), demam rematik terjadi karena
terdapatnya proses autoimun atau antigenic similarity antara jaringan tubuh manusia dengan
antigen somatic streptococcus. Apabila tubuh terinfeksi oleh Sterptococcus beta-hemolyticus
grup A maka terhadap antigen asing ini segera terbentuk reaksi imunologik yaitu antibody.
Karena sifat antigen ini sama maka antibody tersebut akan menyerang juga komponen jaringan
tubuh dalam hal ini sarcolemma myocardial dengan akibat terdapatnya antibody terhadap
jaringan jantung dalam serum penderita demam rematik dan jaringan myocard yang rusak. Salah
satu toxin yang mungkin berperanan dalam kejadian demam rematik adalah stretolysin titer 0,
suatu produk ekstraseluler Streptococcus beta-hemolyticus grup A yang dikenal bersifat toksik
terhadap jaringan myocard. Beberapa di antara berbagai antigen somatic streptococcal menetap
untuk waktu singkat dan yang lain lagi untuk waktu yang cukup lama. Serum immunoglobulin
akan meningkat pada penderita sesudah mendapat radang streptococcal terutama IgG dan IgA.
105

Manifestasi Klinis:
Dihubungkan dengan diagnosis, manifestasi klinis pada demam rematik akut dibedakkan
atas manifestasi mayor dan minor.
a. Manifestasi mayor
- Karditis. Karditis reumatik merupakan proses peradangan aktif yang mengenai
endokardium, miokardium, dan pericardium. Gejala awal adalah rasa lelah, pucat, dan
anoreksia. Tanda klinis karditis meliputi takikardi, disritmia, bising patologis, adanya
kardiomegali secara radiology yang makin lama makin membesar, adanya gagal jantung
dan perikarditis.
- Artritis. Arthritis terjadi pada sekitar 70% pasien dengan demam reumatik, berupa
gerakan tidak disengaja dan tidak bertujuan atau inkoordinasi muskuler, biasanya pada
otot wajah dan ekstrimitas.
- Eritema marginatum. Eritema marginatum ditemukan pada lebih kurang 5% pasien.
Tidak gatal, macular, dengan tepi eritema yang menjalar mengelilingi kulit yang tampak
normal, tersering pada batang tubuh dan tungkai proksimal, serta tidak melibatkan wajah.
- Nodulus subkutan. Ditemukan pada sekitar 5 – 10% pasien. Nodul berukuran antara 0,5 –
2 cm, tidak nyeri, dan dapat bebas digerakkan. Umumnya terdapat di permukaan
ekstendor sendi, terutama siku, ruas jari, lutut, dan persendian kaki.
b. Manifestasi minor
Manifestasi minor pada demam reumatik akut dapat berupa demam bersifak remiten,
antralgia, nyeri abdomen, anoreksia, nausea dan muntah.
Penderita umumnya megalami sesak nafas yang disebabkan jantungnya sudah mengalami
gangguan, nyeri sendi yang berpindah- pindah, bercak kemerahan di kulit yang berbatas, gerakan
tangan yang tak beraturan dan tak terkendali (korea), atau benjolan kecil-kecil dibawah kulit.
Selain itu tanda yang juga turut menyertainya adalah nyeri perut, kehilangan berat badan, cepat
lelah dan tentu saja demam.
Pemeriksaan Penunjang:
a. Pemeriksaan darah
- LED tinggi sekali.
- Lekositosis.
106

- Nilai hemoglobin dapat rendah.
b. Pemeriksaan bakteriologi
- Biakan hapus tenggorokan untuk membuktikan adanya streptococcus.
- Pemeriksaan serologi. Diukur titer ASTO, astistreptokinase, anti hyaluronidase.
c. Pemeriksaan radiologi.
Elektrokardiografi dan ekokardiografi untuk menilai adanya kelainan jantung.
Diagnosis:
Diagnosis demam reumatik akut ditegakkan berdasarkan kriteria Jones yang telah
direvisi. Karena patoloogis bergantung pada manifestasi klinis maka pada diagnosis harus
disebutkan manifestasi klinisnya, misalnya demam reumatik dengan poliatritis saja. Adanya dua
criteria mayor, atau satu mayor dan dua criteria minor menunjukkan kemungkinan besar demam
reumatik akut, jika didukung oleh bukti adanya infeksi streptococcus grup A sebelumnya.
Selain dengan adanya tanda dan gejala yang tampak secara langsung dari fisik, umumnya
dokter akan melakukan beberapa pemeriksaan laboratorium, misalnya; pemeriksaan darah rutin,
ASTO, CRP, dan kultur ulasan tenggorokan. Bentuk pemeriksaan yang paling akurat adalah
dengan dilakukannya echocardiografi untuk melihat kondisi katup-katup jantung dan otot
jantung.
Komplikasi:
a. Dekompensasi Cordis.
Peristiwa dekompensasi cordis pada bayi dan anak menggambarkan terdapatnya sindrom
klinis akibat myocardium tidak mampu memenuhi keperluan metabolic termasuk
pertumbuhan. Keadaan ini timbul karena kerja otot jantung yang berlebihan, biasanya karena
kelainan struktur jantung, kelainan otot jantung sendiri seperti proses inflamasi atau
gabungan kedua factor tersebut. Pada umumnya payah jantung pada anak diobati secara
klasik yaitu dengan digitalis dan obat-obat diuretika. Tujuan pengobatan ialah
menghilangkan gejala (simptomaik) dan yang paling penting mengobati penyakit primer.
b. Pericarditis.
Peradangan pada pericard visceralis dan parietalis yang bervariasi dari reaksi radang yang
ringan sampai tertimbunnya cairan dalam cavum pericard.
Pengobatan/Penatalaksanaan:
107

Karena demam reumatik berhubungan erat dengan radang Streptococcus beta-hemolytica
grup A, maka pemberantasan dan pencegahan ditujukan pada radang tersebut. Ini dapat berupa:
a. Eradikasi kuman Streptococcus beta-hemolytica grup A. Pengobatan adekuat harus dimulai
secepatnya pada demam reumatik dan dilanjutkan dengan pencegahan. Erythromycin
diberikan kepada mereka yang alergi terhadap penicillin.
b. Obat anti reumatik. Baik kortikosteroid maupun salisilat diketahui sebagai obat yang berguna
untuk mengurangi/menghilangkan gejala-gejala radang akut pada demam reumatik.
c. Diet. Makanan yang cukup kalori, protein, dan vitamin.
d. Istirahat. Istirahat dianjurkan sampai tanda-tanda inflamasi hilang dan bentuk jantung
mengecil pada kasus-kasus kardiomegali. Biasanya 7 – 14 hari pada kasus demam reumatik
minus carditis. Pada kasus plus carditis, lama istirahat rata-rata 3 minggu – 3 bulan
tergantung pada berat/ringannya kelainan yang ada serta kemajuan perjalanan penyakit.
e. Obat-obat lain.
Diberikan sesuai dengan kebutuhan. Pada kasus dengan dekompensasi kordis diberikan
digitalis, diuretika, dan sedative. Bila ada chorea diberikan largactil.
3.2.4 Miokarditis
Etiologi dan Klasifikasi:
1).Acute isolated myocarditis adalah miokarditis interstitial acute dengan etiologi tidak
diketahui.
2).Bacterial myocarditis adalah miokarditis yang disebabkan oleh infeksi bakteri.
3).Chronic myocarditis adalah penyakit radang miokardial kronik.
4).Diphtheritic myocarditis adalah mikarditis yang disebabkan oleh toksin bakteri yang
dihasilkan pada difteri : lesi primer bersifat degeneratiff dan nekrotik dengan respons radang
sekunder.
5).Fibras myocarditis adalah fibrosis fokal/difus mikardial yang disebabkan oleh peradangan
kronik.
6).Giant cell myocarditis adalah subtype miokarditis akut terisolasi yang ditandai dengan
adanya sel raksasa multinukleus dan sel-sel radang lain, termasuk limfosit, sel plasma dan
makrofag dan oleh dilatasi ventikel, trombi mural, dan daerah nekrosis yang tersebar luas.
108

7).Hypersensitivity myocarditis adalah mikarditis yang disebabkan reaksi alergi yang
disebabkan oleh hipersensitivitas terhadap berbagai obat, terutama sulfonamide, penicillin,
dan metildopa.
8).Infection myocarditis adalah disebabkan oleh agen infeksius ; termasuk bakteri, virus,
riketsia, protozoa, spirochaeta, dan fungus. Agen tersebut dapat merusak miokardium
melalui infeksi langsung, produksi toksin, atau perantara respons immunologis.
9).Interstitial myocarditis adalah mikarditis yang mengenai jaringan ikat interstitial.
10).Parenchymatus myocarditis adalah miokarditis yang terutama mengenai substansi
ototnya sendiri.
11).Protozoa myocarditis adalah miokarditis yang disebabkan oleh protozoa terutama terjadi
pada penyakit Chagas dan toxoplasmosis.
12).Rheumatic myocarditis adalah gejala sisa yang umum pada demam reumatik.
13).Rickettsial myocarditis adalah mikarditis yang berhubungan dengan infeksi riketsia.
14).Toxic myocarditis adalah degenerasi dan necrosis fokal serabut miokardium yang
disebabkan oleh obat, bahan kimia, bahan fisik, seperti radiasi hewan/toksin serangga atau
bahan/keadaan lain yang menyebabkan trauma pada miokardium.
15).Tuberculosis myocarditis adalah peradangan granulumatosa miokardium pada
tuberkulosa.
16).Viral myocarditis disebabkan oleh infeksi virus terutama oleh enterovirus ; paling sering
terjadi pada bayi, wanita hamil, dan pada pasien dengan tanggap immune rendah
Patogenesis:
Kerusakan miokard oleh kuman-kuman infeksius dapat melalui tiga mekanisme dasar:
1) Invasi langsung ke miokard.
2) Proses immunologis terhadap miokard.
3) Mengeluarkan toksin yang merusak miokardium.
Proses miokarditis viral ada 2 tahap :
1. Fase akut berlangsung kira-kira satu minggu, dimana terjadi invasi virus ke miokard,
replikasi virus dan lisis sel. Kemudian terbentuk neutralizing antibody dan virus akan
109

dibersihkan atau dikurangi jumlahnya dengan bantuan makrofag dan natural killer cell (sel
NK).
2. Pada fase berikutnya miokard diinfiltrasi oleh sel-sel radang dan system immune akan
diaktifkan antara lain dengan terbentuknya antibody terhadap miokard, akibat perubahan
permukaan sel yang terpajan oleh virus. Fase ini berlangsung beberapa minggu sampai
beberapa bulan dan diikuti kerusakan miokard dari yang minimal sampai yang berat.
Gejala Klinis:
Letih.
Napas pendek.
Detak jantung tidak teratur.
Gejala-gejala lain karena gangguan yang mendasarinya
Menggigil.
Demam.
Anoreksia.
Nyeri dada.
Dispnea dan disritmia.
Tamponade ferikardial/kompresi (pada efusi perikardial)
Komplikasi:
1) Kardiomiopati kongestif/dilated.
2) Payah jantung kongestif.
3) Efusi perikardial.
4) AV block total.
5) Trombi Kardiac.
Pemeriksaan Penunjang:
1) Laboratorium : leukosit, LED, limfosit, LDH.
2) Elektrokardiografi.
3) Rontgen thorax.
110

4) Ekokardiografi.
5) Biopsi endomiokardial.
Penatalaksanaan:
1) Perawatan untuk tindakan observasi.
2) Tirah baring/pembatasan aktivitas.
3) Antibiotik atau kemoterapeutik.
4) Pengobatan sistemik supportif ditujukan pada penyakti infeksi sistemik
5) Antibiotik.
6) Obat kortison.
Jika berkembang menjadi gagal jantung kongestif: diuretik untuk mnegurangi retensi ciaran;
digitalis untuk merangsang detak jantung; obat antibeku untuk mencegah pembentukan
bekuan.
3.3 Kelainan Pembuluh Darah
3.3.1 Aterosklerosis
Definisi:
Arteriosklerosis merupakan istilah umum untuk beberapa penyakit, dimana dinding arteri
menjadi lebih tebal dan kurang lentur.
Penyakit yang paling penting dan paling sering ditemukan adalah aterosklerosis, dimana
bahan lemak terkumpul dibawah lapisan sebelah dalam dari dinding arteri.
Aterosklerosis bisa terjadi pada arteri di otak, jantung, ginjal, organ vital lainnya dan
lengan serta tungkai.
111

Jika aterosklerosis terjadi di dalam arteri yang menuju ke otak (arteri karotid), maka bisa
terjadi stroke. Jika terjadi di dalam arteri yang menuju ke jantung (arteri koroner), bisa terjadi
serangan jantung.
Etiologi:
Aterosklerosis bermula ketika sel darah putih yang disebut monosit, pindah dari aliran
darah ke dalam dinding arteri dan diubah menjadi sel-sel yang mengumpulkan bahan-bahan
lemak.
Pada saatnya, monosit yang terisi lemak ini akan terkumpul, menyebabkan bercak
penebalan di lapisan dalam arteri.
Setiap daerah penebalan (yang disebut plak aterosklerotik atau ateroma) yang terisi dengan
bahan lembut seperti keju, mengandung sejumlah bahan lemak, terutama kolesterol, sel-sel otot
polos dan sel-sel jaringan ikat.
Ateroma bisa tersebar di dalam arteri sedang dan arteri besar, tetapi biasanya mereka
terbentuk di daerah percabangan, mungkin karena turbulensi di daerah ini menyebabkan cedera
pada dinding arteri, sehingga disini lebih mudah terbentuk ateroma.
Arteri yang terkena aterosklerosis akan kehilangan kelenturannya dan karena ateroma
terus tumbuh, maka arteri akan menyempit. Lama-lama ateroma mengumpulkan endapan
kalsium, sehingga menjadi rapuh dan bisa pecah.
Darah bisa masuk ke dalam ateroma yang pecah, sehingga ateroma menjadi lebih besar dan lebih
mempersempit arteri.
Ateroma yang pecah juga bisa menumpahkan kandungan lemaknya dan memicu
pembentukan bekuan darah (trombus). Selanjutnya bekuan ini akan mempersempit bahkan
menyumbat arteri, atau bekuan akan terlepas dan mengalir bersama aliran darah dan
menyebabkan sumbatan di tempat lain (emboli).
Resiko terjadinya aterosklerosis meningkat pada:
- Tekanan darah tinggi
- Kadar kolesterol tinggi
- Perokok
- Diabetes (kencing manis)
- Kegemukan (obesitas)
- Malas berolah raga
112

- Usia lanjut.
Pria memiliki resiko lebih tinggi daripada wanita.
Penderita penyakit keturunan homosistinuria memiliki ateroma yang meluas, terutama
pada usia muda. Penyakit ini mengenai banyak arteri tetapi tidak selalu mengenai arteri koroner
(arteri yang menuju ke jantung).
Sebaliknya, pada penyakit keturunan hiperkolesterolemia familial, kadar kolesterol yang
sangat tinggi menyebabkan terbentuknya ateroma yang lebih banyak di dalam arteri koroner
dibandingkan arteri lainnya.
Gejala:
Sebelum terjadinya penyempitan arteri atau penyumbatan mendadak, aterosklerosis
biasanya tidak menimbulkan gejala.
Gejalanya tergantung dari lokasi terbentuknya, sehingga bisa berupa gejala jantung, otak,
tungkai atau tempat lainnya.
Jika aterosklerosis menyebabkan penyempitan arteri yang sangat berat, maka bagian tubuh yang
diperdarahinya tidak akan mendapatkan darah dalam jumlah yang memadai, yang mengangkut
oksigen ke jaringan.
Gejala awal dari penyempitan arteri bisa berupa nyeri atau kram yang terjadi pada saat
aliran darah tidak dapat mencukupi kebutuhan akan oksigen. Contohnya, selama berolah raga,
seseorang dapat merasakan nyeri dada (angina) karena aliran oksigen ke jantung berkurang; atau
ketika berjalan, seseorang merasakan kram di tungkainya (klaudikasio interminten) karena aliran
oksigen ke tungkai berkurang.
Yang khas adalah bahwa gejala-gejala tersebut timbul secara perlahan, sejalan dengan
terjadinya penyempitan arteri oleh ateroma yang juga berlangsung secara perlahan. Tetapi jika
penyumbatan terjadi secara tiba-tiba (misalnya jika sebuah bekuan menyumbat arteri), maka
gejalanya akan timbul secara mendadak.
113

Diagnosa:
Sebelum terjadinya komplikasi, aterosklerosis mungkin tidak akan terdiagnosis.Sebelum
terjadinya komplikasi, terdengarnya bruit (suara meniup) pada pemeriksaan dengan stetoskop
bisa merupakan petunjuk dari aterosklerosis. Denyut nadi pada daerah yang terkena bisa
berkurang.
114

Pengobatan:
Sampai tingkat tertentu, tubuh akan melindungi dirinya sendiri dengan cara membentuk
pembuluh darah baru di daerah yang terkena. Sebelum terjadinya komplikasi, aterosklerosis
mungkin tidak akan terdiagnosis.
Sebelum terjadinya komplikasi, terdengarnya bruit (suara meniup) pada pemeriksaan
dengan stetoskop bisa merupakan petunjuk dari aterosklerosis.
Denyut nadi pada daerah yang terkena bisa berkurang.
Pemeriksaan yang bisa dilakukan untuk mendiagnosis aterosklerosis:
- ABI (ankle-brachial index), dilakukan pengukuran tekanan darah di pergelangan kaki dan
lengan
- Pemeriksaan Doppler di daerah yang terkena
- Skening ultrasonik Duplex
- CT scan di daerah yang terkena
- Arteriografi resonansi magnetik
- Arteriografi di daerah yang terkena
- IVUS (intravascular ultrasound).
Bisa diberikan obat-obatan untuk menurunkan kadar lemak dan kolesterol dalam darah
(contohnya colestyramine, kolestipol, asam nikotinat, gemfibrozil, probukol, lovastatin).
Aspirin, ticlopidine dan clopidogrel atau anti-koagulan bisa diberikan untuk mengurangi
resiko terbentuknya bekuan darah.
Angioplasti balon dilakukan untuk meratakan plak dan meningkatkan aliran darah yang melalui
endapan lemak.
Enarterektomi merupakan suatu pembedahan untuk mengangkat endapan.
Pembedahan bypass merupakan prosedur yang sangat invasif, dimana arteri atau vena yang
normal dari penderita digunakan untuk membuat jembatan guna menghindari arteri yang
tersumbat.
Pencegahan:
Untuk membantu mencegah aterosklerosis yang harus dihilangkan adalah faktor-faktor
resikonya.Jadi tergantung kepada faktor resiko yang dimilikinya, seseorang hendaknya:
- Menurunkan kadar kolesterol darah
- Menurunkan tekanan darah
115

- Berhenti merokok
- Menurunkan berat badan
- Berolah raga secara teratur.
Pada orang-orang yang sebelumnya telah memiliki resiko tinggi untuk menderita
penyakit jantung, merokok sangatlah berbahaya karena:
- merokok bisa mengurangi kadar kolesterol baik (kolesterol HDL) dan meningkatkan
kadar kolesterol jahat (kolesterol LDL)
- merokok menyebabkan bertambahnya kadar karbon monoksida di dalam darah, sehingga
meningkatkan resiko terjadinya cedera pada lapisan dinding arteri
- merokok akan mempersempit arteri yang sebelumnya telah menyempit karena
aterosklerosis, sehingga mengurangi jumlah darah yang sampai ke jaringan
- merokok meningkatkan kecenderungan darah untuk membentuk bekuan, sehingga
meningkatkan resiko terjadinya penyakit arteri perifer, penyakit arteri koroner, stroke dan
penyumbatan suatu arteri cangkokan setelah pembedahan.
Resiko seorang perokok untuk menderita penyakit arteri koroner secara langsung
berhubungan dengan jumlah rokok yang dihisap setiap harinya. Orang yang berhenti merokok
hanya memiliki resiko separuh dari orang yang terus merokok, tanpa menghiraukan berapa lama
mereka sudah merokok sebelumnya.
Berhenti merokok juga mengurangi resiko kematian setelah pembedahan bypass arteri
koroner atau setelah serangan jantung. Selain itu, berhenti merokok juga mengurangi penyakit
dan resiko kematian pada seseorang yang memiliki aterosklerosis pada arteri selain arteri yang
menuju ke jantung dan otak.
3.3.2 Angina Pectoris
Definisi:
1. Angina pektoris adalah nyeri dada yang ditimbukan karena iskemik
miokard dan bersifat sementara atau reversibel. (Dasar-dasar keperawatan kardiotorasik,
1993)
2. Angina pektoris adalah suatu sindroma kronis dimana klien mendapat
serangan sakit dada yang khas yaitu seperti ditekan, atau terasa berat di dada yang
116

seringkali menjalar ke lengan sebelah kiri yang timbul pada waktu aktifitas dan segera
hilang bila aktifitas berhenti. (Prof. Dr. H.M. Sjaifoellah Noer, 1996)
3. Angina pektoris adalah suatu istilah yang digunakan untuk
menggambarkan jenis rasa tidak nyaman yang biasanya terletak dalam daerah retrosternum.
(Penuntun Praktis Kardiovaskuler)
Etiologi:
Ateriosklerosis
Spasme arteri koroner
Anemia berat
Artritis
Aorta Insufisiensi
Faktor Resiko:
- Dapat Diubah (dimodifikasi):
a. Diet (hiperlipidemia)
b. Rokok
c. Hipertensi
d. Stress
e. Obesitas
f. Kurang aktifitas
g. Diabetes Mellitus
h. Pemakaian kontrasepsi oral
- Tidak dapat diubah:
a. Usia
b. Jenis Kelamin
c. Ras
d. Herediter
e. Kepribadian tipe A
Faktor pencetus yang dapat menimbulkan serangan antara lain :
Emosi
Stress
Kerja fisik terlalu berat
117

Hawa terlalu panas dan lembab
Terlalu kenyang
Banyak merokok
Gambaran Klinis:
Kualitas nyeri seperti tertekan benda berat, seperti diperas, terasa panas,
kadang-kadang hanya perasaan tidak enak di dada (chest discomfort).
Durasi nyeri berlangsung 1 sampai 5 menit, tidak lebih daari 30 menit.
Nyeri hilang (berkurang) bila istirahat atau pemberian nitrogliserin.
Gejala penyerta : sesak nafas, perasaan lelah, kadang muncul keringat dingin,
palpitasi, dizzines.
Gambaran EKG : depresi segmen ST, terlihat gelombang T terbalik.
Gambaran EKG seringkali normal pada waktu tidak timbul serangan.
Nyeri dada substernal ataru retrosternal menjalar ke leher, tenggorokan daerah
inter skapula atau lengan kiri.
Tipe Serangan:
a. Angina Pektoris Stabil
Awitan secara klasik berkaitan dengan latihan atau aktifitas yang meningkatkan
kebutuhan oksigen niokard.
Nyeri segera hilang dengan istirahat atau penghentian aktifitas.
Durasi nyeri 3 – 15 menit.
b. Angina Pektoris Tidak Stabil
Sifat, tempat dan penyebaran nyeri dada dapat mirip dengan angina pektoris stabil.
Adurasi serangan dapat timbul lebih lama dari angina pektoris stabil.
Pencetus dapat terjadi pada keadaan istirahat atau pada tigkat aktifitas ringan.
Kurang responsif terhadap nitrat.
Lebih sering ditemukan depresisegmen ST.
Dapat disebabkan oleh ruptur plak aterosklerosis, spasmus, trombus atau trombosit yang
beragregasi.
c. Angina Prinzmental (Angina Varian).
118

Sakit dada atau nyeri timbul pada waktu istirahat, seringkali pagi hari.
Nyeri disebabkan karena spasmus pembuluh koroneraterosklerotik.
EKG menunjukkan elevaasi segmen ST.
Cenderung berkembang menjadi infaark miokard akut.
Dapat terjadi aritmia.
Patofisiologi:
Mekanisme timbulnya angina pektoris didasarkan pada ketidakadekuatan suply oksigen
ke sel-sel miokardium yang diakibatkan karena kekauan arteri dan penyempitan lumen arteri
koroner (ateriosklerosis koroner). Tidak diketahui secara pasti apa penyebab ateriosklerosis,
namun jelas bahwa tidak ada faktor tunggal yang bertanggungjawab atas perkembangan
ateriosklerosis. Ateriosklerosis merupakan penyakir arteri koroner yang paling sering
ditemukan. Sewaktu beban kerja suatu jaringan meningkat, maka kebutuhan oksigen juga
meningkat. Apabila kebutuhan meningkat pada jantung yang sehat maka artei koroner
berdilatasi dan megalirkan lebih banyak darah dan oksigen keotot jantung. Namun apabila arteri
koroner mengalami kekauan atau menyempit akibat ateriosklerosis dan tidak dapat berdilatasi
sebagai respon terhadap peningkatan kebutuhan akan oksigen, maka terjadi iskemik (kekurangan
suplai darah) miokardium.
Adanya endotel yang cedera mengakibatkan hilangnya produksi No (nitrat Oksid0 yang
berfungsi untuk menghambat berbagai zat yang reaktif. Dengan tidak adanya fungsi ini dapat
menyababkan otot polos berkontraksi dan timbul spasmus koroner yang memperberat
penyempitan lumen karena suplai oksigen ke miokard berkurang. Penyempitan atau blok ini
belum menimbulkan gejala yang begitu nampak bila belum mencapai 75 %. Bila penyempitan
lebih dari 75 % serta dipicu dengan aktifitas berlebihan maka suplai darah ke koroner akan
berkurang. Sel-sel miokardium menggunakan glikogen anaerob untuk memenuhi kebutuhan
energi mereka. Metabolisme ini menghasilkan asam laktat yang menurunkan pH miokardium
dan menimbulkan nyeri. Apabila kenutuhan energi sel-sel jantung berkurang, maka suplai
oksigen menjadi adekuat dan sel-sel otot kembali fosforilasi oksidatif untuk membentuk energi.
Proses ini tidak menghasilkan asam laktat. Dengan hilangnya asam laktat nyeri akan reda.
3.3.3 Hipertensi
119

Tekanan Darah Tinggi (hipertensi) adalah suatu peningkatan tekanan darah di dalam
arteri. Dikatakan tekanan darah tinggi jika pada saat duduk tekanan sistolik mencapai 140
mmHg atau lebih, atau tekanan diastolik mencapai 90 mmHg atau lebih, atau keduanya. Pada
tekanan darah tinggi, biasanya terjadi kenaikan tekanan sistolik dan diastolik.
Pada hipertensi sistolik terisolasi, tekanan sistolik mencapai 140 mmHg atau lebih,
tetapi tekanan diastolik kurang dari 90 mmHg dan tekanan diastolik masih dalam kisaran normal.
Hipertensi ini sering ditemukan pada usia lanjut. Sejalan dengan bertambahnya usia, hampir
setiap orang mengalami kenaikan tekanan darah; tekanan sistolik terus meningkat sampai usia 80
tahun dan tekanan diastolik terus meningkat sampai usia 55-60 tahun, kemudian berkurang
secara perlahan atau bahkan menurun drastis.
Hipertensi maligna adalah hipertensi yang sangat parah, yang bila tidak diobati, akan
menimbulkan kematian dalam waktu 3-6 bulan. Hipertensi ini jarang terjadi, hanya 1 dari setiap
200 penderita hipertensi.
Tekanan darah dalam kehidupan seseorang bervariasi secara alami. Bayi dan anak-anak secara
normal memiliki tekanan darah yang jauh lebih rendah daripada dewasa.
Tekanan darah juga dipengaruhi oleh aktivitas fisik, dimana akan lebih tinggi pada saat
melakukan aktivitas dan lebih rendah ketika beristirahat. Tekanan darah dalam satu hari juga
berbeda; paling tinggi di waktu pagi hari dan paling rendah pada saat tidur malam hari.
Klasifikasi Tekanan Darah Pada Dewasa
Kategori Tekanan Darah Sistolik Tekanan Darah Diastolik
Normal Dibawah 130 mmHg Dibawah 85 mmHg
Normal tinggi 130-139 mmHg 85-89 mmHg
Stadium 1
(Hipertensi ringan)140-159 mmHg 90-99 mmHg
Stadium 2
(Hipertensi sedang)160-179 mmHg 100-109 mmHg
Stadium 3
(Hipertensi berat)180-209 mmHg 110-119 mmHg
120

Stadium 4
(Hipertensi maligna)210 mmHg atau lebih 120 mmHg atau lebih
Pengendalian Tekanan Darah:
Meningkatnya tekanan darah di dalam arteri bisa terjadi melalui beberapa cara:
1. Jantung memompa lebih kuat sehingga mengalirkan lebih banyak cairan pada setiap
detiknya.
2. Arteri besar kehilangan kelenturannya dan menjadi kaku, sehingga mereka tidak dapat
mengembang pada saat jantung memompa darah melalui arteri tersebut. Karena itu darah
pada setiap denyut jantung dipaksa untuk melalui pembuluh yang sempit daripada
biasanya dan menyebabkan naiknya tekanan. Inilah yang terjadi pada usia lanjut, dimana
dinding arterinya telah menebal dan kaku karena arteriosklerosis. Dengan cara yang
sama, tekanan darah juga meningkat pada saat terjadi vasokonstriksi, yaitu jika arteri
kecil (arteriola) untuk sementara waktu mengkerut karena perangsangan saraf atau
hormon di dalam darah.
3. Bertambahnya cairan dalam sirkulasi bisa menyebabkan meningkatnya tekanan darah.
Hal ini terjadi jika terdapat kelainan fungsi ginjal sehingga tidak mampu membuang
sejumlah garam dan air dari dalam tubuh. Volume darah dalam tubuh meningkat,
sehingga tekanan darah juga meningkat.
Sebaliknya, jika:
aktivitas memompa jantung berkurang
arteri mengalami pelebaran
banyak cairan keluar dari sirkulasi maka tekanan darah akan menurun.
Penyesuaian terhadap faktor-faktor tersebut dilaksanakan oleh perubahan di dalam fungsi ginjal
dan sistem saraf otonom (bagian dari sistem saraf yang mengatur berbagai fungsi tubuh secara
otomatis).
1. Perubahan fungsi ginjal
121

Ginjal mengendalikan tekanan darah melalui beberapa cara:
Jika tekanan darah meningkat, ginjal akan menambah pengeluaran garam dan air,
yang akan menyebabkan berkurangnya volume darah dan mengembalikan tekana
darah ke normal.
Jika tekanan darah menurun, ginjal akan mengurangi pembuangan garam dan air,
sehingga volume darah bertambah dan tekanan darah kembali ke normal.
Ginjal juga bisa meningkatkan tekanan darah dengan menghasilkan enzim yang
disebut renin, yang memicu pembentukan hormon angiotensi, yang selanjutnya
akan memicu pelepasan hormon aldosteron.
Ginjal merupakan organ penting dalam mengendalikan tekanan darah; karena itu berbagai
penyakit dan kelainan pda ginjal bisa menyebabkan terjadinya tekanan darah tinggi.
Misalnya penyempitan arteri yang menuju ke salah satu ginjal (stenosis arteri renalis) bisa
menyebabkan hipertensi. Peradangan dan cedera pada salah satu atau kedua ginjal juga bisa
menyebabkan naiknya tekanan darah.
2. Sistem saraf simpatis merupakan bagian dari sistem saraf otonom, yang untuk
sementara waktu akan:
meningkatkan tekanan darah selama respon fight-or-flight (reaksi fisik tubuh
terhadap ancaman dari luar)
meningkatkan kecepatan dan kekuatan denyut jantung; juga mempersempit
sebagian besar arteriola, tetapi memperlebar arteriola di daerah tertentu (misalnya
otot rangka, yang memerlukan pasokan darah yang lebih banyak)
mengurangi pembuangan air dan garam oleh ginjal, sehingga akan meningkatkan
volume darah dalam tubuh
melepaskan hormon epinefrin (adrenalin) dan norepinefrin (noradrenalin), yang
merangsang jantung dan pembuluh darah.
Etiologi:
122

Pada sekitar 90% penderita hipertensi, penyebabnya tidak diketahui dan keadaan ini
dikenal sebagai hipertensi esensial atau hipertensi primer.
Hipertensi esensial kemungkinan memiliki banyak penyebab; beberapa perubahan pada
jantung dan pembuluh darah kemungkinan bersama-sama menyebabkan meningkatnya tekanan
darah.
Jika penyebabnya diketahui, maka disebut hipertensi sekunder. Pada sekitar 5-10%
penderita hipertensi, penyebabnya adalah penyakit ginjal. Pada sekitar 1-2%, penyebabnya
adalah kelainan hormonal atau pemakaian obat tertentu (misalnya pil KB).
Penyebab hipertensi lainnya yang jarang adalah feokromositoma, yaitu tumor pada
kelenjar adrenal yang menghasilkan hormon epinefrin (adrenalin) atau norepinefrin
(noradrenalin).
Kegemukan (obesitas), gaya hidup yang tidak aktif (malas berolah raga), stres, alkohol atau
garam dalam makanan; bisa memicu terjadinya hipertensi pada orang-orang memiliki kepekaan
yang diturunkan.
Stres cenderung menyebabkan kenaikan tekanan darah untuk sementara waktu, jika stres
telah berlalu, maka tekanan darah biasanya akan kembali normal. Beberapa penyebab terjadinya
hipertensi sekunder:
1. Penyakit Ginjal
Stenosis arteri renalis
Pielonefritis
Glomerulonefritis
Tumor-tumorginjal
Penyakit ginjal polikista (biasanya diturunkan)
Trauma pada ginjal (luka yang mengenai ginjal)
Terapi penyinaran yang mengenai ginjal
2. Kelainan Hormonal
Hiperaldosteronisme
Sindroma Cushing
123

Feokromositoma
3. Obat-obatan
Pil KB
Kortikosteroid
Siklosporin
Eritropoietin
Kokain
Penyalahgunaan alkohol
Kayu manis (dalam jumlah sangat besar)
4. Penyebab Lainnya
Koartasio aorta
Preeklamsi pada kehamilan
Porfiria intermiten akut
Keracunan timbal akut.
Gejala:
Pada sebagian besar penderita, hipertensi tidak menimbulkan gejala; meskipun secara
tidak sengaja beberapa gejala terjadi bersamaan dan dipercaya berhubungan dengan tekanan
darah tinggi (padahal sesungguhnya tidak). Gejala yang dimaksud adalah sakit kepala,
perdarahan dari hidung, pusing, wajah kemerahan dan kelelahan; yang bisa saja terjadi baik pada
penderita hipertensi, maupun pada seseorang dengan tekanan darah yang normal.
Jika hipertensinya berat atau menahun dan tidak diobati, bisa timbul gejala berikut:
sakit kepala
kelelahan
mual
muntah
sesak nafas
gelisah
124

pandangan menjadi kabur yang terjadi karena adanya kerusakan pada otak, mata, jantung
dan ginjal.
Kadang penderita hipertensi berat mengalami penurunan kesadaran dan bahkan koma
karena terjadi pembengkakan otak. Keadaan ini disebut ensefalopati hipertensif, yang
memerlukan penanganan segera.
Diagnosa:
Tekanan darah diukur setelah seseorang duduk atau berbaring selama 5 menit. Angka
140/90 mmHg atau lebih dapat diartikan sebagai hipertensi, tetapi diagnosis tidak dapat
ditegakkan hanya berdasarkan satu kali pengukuran.
Jika pada pengukuran pertama memberikan hasil yang tinggi, maka tekanan darah diukur
kembali dan kemudian diukur sebanyak 2 kali pada 2 hari berikutnya untuk meyakinkan adanya
hipertensi.
Hasil pengukuran bukan hanya menentukan adanya tekanan darah tinggi, tetepi juga
digunakan untuk menggolongkan beratnya hipertensi.
Setelah diagnosis ditegakkan, dilakukan pemeriksaan terhadap organ utama, terutama
pembuluh darah, jantung, otak dan ginjal.
Retina (selaput peka cahaya pada permukaan dalam bagian belakang mata) merupakan
satu-satunya bagian tubuh yang secara langsung bisa menunjukkan adanya efek dari hipertensi
terhadap arteriola (pembuluh darah kecil). Dengan anggapan bahwa perubahan yang terjadi di
125

dalam retina mirip dengan perubahan yang terjadi di dalam pembuluh darah lainnya di dalam
tubuh, seperti ginjal.
Untuk memeriksa retina, digunakan suatu oftalmoskop. Dengan menentukan derajat
kerusakan retina (retinopati), maka bisa ditentukan beratnya hipertensi.
Perubahan di dalam jantung, terutama pembesaran jantung, bisa ditemukan pada
elektrokardiografi (EKG) dan foto rontgen dada. Pada stadium awal, perubahan tersebut bisa
ditemukan melalui pemeriksaan ekokardiografi (pemeriksaan dengan gelombang ultrasonik
untuk menggambarkan keadaan jantung).
Bunyi jantung yang abnormal (disebut bunyi jantung keempat), bisa didengar melalui
stetoskop dan merupakan perubahan jantung paling awal yang terjadi akibat tekanan darah
tinggi.
Petunjuk awal adanya kerusakan ginjal bisa diketahui terutama melalui pemeriksaan air
kemih.
Adanya sel darah dan albumin (sejenis protein) dalam air kemih bisa merupakan petunjuk
terjadinya kerusakan ginjal.
Pemeriksaan untuk menentukan penyebab dari hipertensi terutama dilakukan pada
penderita usia muda. Pemeriksaan ini bisa berupa rontgen dan radioisotop ginjal, rontgen dada
serta pemeriksaan darah dan air kemih untuk hormon tertentu.
Untuk menemukan adanya kelainan ginjal, ditanyakan mengenai riwayat kelainan ginjal
sebelumnya.
Sebuah stetoskop ditempelkan diatas perut untuk mendengarkan adanya bruit (suara yang
terjadi karena darah mengalir melalui arteri yang menuju ke ginjal, yang mengalami
penyempitan). Dilakukan analisa air kemih dan rontgen atau USG ginjal.
Jika penyebabnya adalah feokromositoma, maka di dalam air kemih bisa ditemukan adanya
bahan-bahan hasil penguraian hormon epinefrin dan norepinefrin. Biasanya hormon tersebut juga
menyebabkan gejala sakit kepala, kecemasan, palpitasi (jantung berdebar-debar), keringat yang
berlebihan, tremor (gemetar) dan pucat.
Penyebab lainnya bisa ditemukan melalui pemeriksaan rutin tertentu. Misalnya mengukur kadar
kalium dalam darah bisa membantu menemukan adanya hiperaldosteronisme dan mengukur
tekanan darah pada kedua lengan dan tungkai bisa membantu menemukan adanya koartasio
aorta.
126

Pengobatan:
Hipertensi esensial tidak dapat diobati tetapi dapat diberikan pengobatan untuk mencegah
terjadinya komplikasi.
Langkah awal biasanya adalah merubah pola hidup penderita:
1. Penderita hipertensi yang mengalami kelebihan berat badan dianjurkan untuk
menurunkan berat badannya sampai batas ideal.
2. Merubah pola makan pada penderita diabetes, kegemukan atau kadar kolesterol darah
tinggi. Mengurangi pemakaian garam sampai kurang dari 2,3 gram natrium atau 6 gram
natrium klorida setiap harinya (disertai dengan asupan kalsium, magnesium dan kalium
yang cukup) dan mengurangi alkohol.
3. Olah raga aerobik yang tidak terlalu berat. Penderita hipertensi esensial tidak perlu
membatasi aktivitasnya selama tekanan darahnya terkendali.
4. Berhenti merokok.
Pemberian Obat-Obatan:
1. Diuretik thiazide biasanya merupakan obat pertama yang diberikan untuk mengobati
hipertensi. Diuretik membantu ginjal membuang garam dan air, yang akan mengurangi
volume cairan di seluruh tubuh sehingga menurunkan tekanan darah. Diuretik juga
menyebabkan pelebaran pembuluh darah. Diuretik menyebabkan hilangnya kalium
melalui air kemih, sehingga kadang diberikan tambahan kalium atau obat penahan
kalium. Diuretik sangat efektif pada:
orang kulit hitam
lanjut usia
kegemukan
penderita gagal jantung atau penyakit ginjal menahun
127

2. Penghambat adrenergik merupakan sekelompok obat yang terdiri dari alfa-blocker,
beta-blocker dan alfa-beta-blocker labetalol, yang menghambat efek sistem saraf
simpatis. Sistem saraf simpatis adalah sistem saraf yang dengan segera akan memberikan
respon terhadap stres, dengan cara meningkatkan tekanan darah. Yang paling sering
digunakan adalah beta-blocker, yang efektif diberikan kepada:
penderita usia muda
penderita yang pernah mengalami serangan jantung
penderita dengan denyut jantung yang cepat
angina pektoris (nyeri dada)
sakit kepala migren.
3. Angiotensin converting enzyme inhibitor (ACE-inhibitor) menyebabkan penurunan
tekanan darah dengan cara melebarkan arteri. Obat ini efektif diberikan kepada:
orang kulit putih
usia muda
penderita gagal jantung
penderita dengan protein dalam air kemihnya yang disebabkan oleh penyakit
ginjal menahun atau penyakit ginjal diabetik
pria yang menderita impotensi sebagai efek samping dari obat yang lain.
4. Angiotensin-II-bloker menyebabkan penurunan tekanan darah dengan suatu mekanisme
yang mirip dengan ACE-inhibitor.
5. Antagonis kalsium menyebabkan melebarnya pembuluh darah dengan mekanisme yang
benar-benar berbeda. Sangat efektif diberikan kepada:
orang kulit hitam
lanjut usia
penderita angina pektoris (nyeri dada)
denyut jantung yang cepat
sakit kepala migren.
128

6. Vasodilator langsung menyebabkan melebarnya pembuluh darah.
Obat dari golongan ini hampir selalu digunakan sebagai tambahan terhadap obat anti-
hipertensi lainnya.
7. Kedaruratan hipertensi (misalnya hipertensi maligna) memerlukan obat yang
menurunkan tekanan darah tinggi dengan segera. Beberapa obat bisa menurunkan
tekanan darah dengan cepat dan sebagian besar diberikan secara intravena (melalui
pembuluh darah):
diazoxide
nitroprusside
nitroglycerin
labetalol.
Nifedipine merupakan kalsium antagonis dengan kerja yang sangat cepat dan bisa
diberikan per-oral (ditelan), tetapi obat ini bisa menyebabkan hipotensi, sehingga
pemberiannya harus diawasi secara ketat.
Pengelolaan Hipertensi Sekunder:
Pengobatan hipertensi sekunder tergantung kepada penyebabnya. Mengatasi penyakit
ginjal kadang dapat mengembalikan tekanan darah ke normal atau paling tidak menurunkan
tekanan darah.
Penyempitan arteri bisa diatasi dengan memasukkan selang yang pada ujungnya
terpasang balon dan mengembangkan balon tersebut. Atau bisa dilakukan pembedahan untuk
membuat jalan pintas (operasi bypass).
Tumor yang menyebabkan hipertensi (misalnya feokromositoma) biasanya diangkat
melalui pembedahan.
3.3.4 Stroke
Definisi:
Definisi stroke menurut World Health Organization (WHO) adalah tanda-tanda klinis
yang berkembang cepat akibat gangguan fungsi otak fokal (atau global), dengan gejala-gejala
129

yang berlangsung selama 24 jam atau lebih, dapat menyebabkan kematian, tanpa
adanyapenyebab lain selain vaskuler.
Klasifikasi:
Stroke diklasifikasikan sebagai berikut :
1. Berdasarkan kelainan patologis
a. Stroke hemoragik
1) Perdarahan intra serebral
2) Perdarahan ekstra serebral (subarakhnoid)
b. Stroke non-hemoragik (stroke iskemik, infark otak, penyumbatan)
1) Stroke akibat trombosis serebri
2) Emboli serebri
3) Hipoperfusi sistemik
2. Berdasarkan waktu terjadinya
1) Transient Ischemic Attack (TIA)
2) Reversible Ischemic Neurologic Deficit (RIND)
3) Stroke In Evolution (SIE) / Progressing Stroke
4) Completed stroke
3. Berdasarkan lokasi lesi vaskuler
1) Sistem karotis
a. Motorik : hemiparese kontralateral, disartria
b. Sensorik : hemihipestesi kontralateral, parestesia
c. Gangguan visual : hemianopsia homonim kontralateral, amaurosis fugaks
d. Gangguan fungsi luhur : afasia, agnosia
2) Sistem vertebrobasiler
a. Motorik : hemiparese alternans, disartria
b. Sensorik : hemihipestesi alternans, parestesia
c. Gangguan lain : gangguan keseimbangan, vertigo, diplopia
130

Stroke Hemoragik:
Pecahnya pembuluh darah otak menyebabkan keluarnya darah ke jaringan parenkim otak,
ruang cairan serebrospinalis disekitar otak atau kombinasi keduanya. Perdarahan tersebut
menyebabkan gangguan serabut saraf otak melalui penekanan struktur otak dan juga oleh
hematom yang menyebabkan iskemia pada jaringan sekitarnya. Peningkatan tekanan intracranial
pada gilirannya akan menimbulkan herniasi jaringan otak dan menekan batang otak.
Etiologi :
1) Perdarahan intraserebral
Perdarahan intraserebral ditemukan pada 10% dari seluruh kasus stroke, terdiri dari 80% di
hemisfer otak dan sisanya di batang otak dan serebelum.
Gejala klinis :
· Onset perdarahan bersifat mendadak, terutama sewaktu melakukan aktivitas dan dapat
didahului oleh gejala prodromal berupa peningkatan tekanan darah yaitu nyeri kepala, mual,
muntah, gangguan memori, bingung, perdarhan retina, dan epistaksis.
· Penurunan kesadaran yang berat sampai koma disertai hemiplegia/hemiparese dan dapat
disertai kejang fokal / umum.
· Tanda-tanda penekanan batang otak, gejala pupil unilateral, refleks pergerakan bola mata
menghilang dan deserebrasi.
· Dapat dijumpai tanda-tanda tekanan tinggi intrakranial (TTIK), misalnya papiledema dan
perdarahan subhialoid.
2) Perdarahan subarakhnoid
Perdarahan subarakhnoid adalah suatu keadaan dimana terjadi perdarahan di ruang subarachnoid
yang timbul secara primer.
Gejala klinis :
· Onset penyakit berupa nyeri kepala mendadak seperti meledak, dramatis, berlangsung dalam 1-
2 detik sampai 1 menit.
· Vertigo, mual, muntah, banyak keringat, mengigil, mudah terangsang, gelisah dan kejang.
131

· Dapat ditemukan penurunan kesadaran dan kemudian sadar dalam beberapa menit sampai
beberapa jam.
· Dijumpai gejala-gejala rangsang meningen
· Perdarahan retina berupa perdarahan subhialid merupakan gejala karakteristik perdarahan
subarakhnoid.
· Gangguan fungsi otonom berupa bradikardi atau takikardi, hipotensi atau hipertensi, banyak
keringat, suhu badan meningkat, atau gangguan pernafasan.
2. Stroke Non-Hemoragik (Stroke Iskemik, Infark Otak, Penyumbatan)
Iskemia jaringan otak timbul akibat sumbatan pada pembuluh darah serviko-kranial atau
hipoperfusi jaringan otak oleh berbagai faktor seperti aterotrombosis, emboli, atau
ketidakstabilan hemodinamik.
Aterotrombosis terjadi pada arteri-arteri besar dari daerah kepala dan leher dan dapat juga
mengenai pembuluh arteri kecil atau percabangannya. Trombus yang terlokalisasi terjadi akibat
penyempitan pembuluh darah oleh plak aterosklerotik sehingga menghalangi aliran darah pada bagian
distal dari lokasi penyumbatan. Gejala neurologis yang muncul tergantung pada lokasi pembuluh darah
otak yang terkena.
Perbedaan Stroke Hemoragik dan Non Hemoragik
Gejala klinis PIS PSA Non hemoragik
Defisit fokal Berat Ringan Berat ringan
Onset Menit/jam 1-2 menit Pelan (jam/hari)
Nyeri kepala Hebat Sangat hebat Ringan
Muntah pada awalnya Sering Sering
Tidak, kec lesi di
batang otak
Hipertensi
Hampir
selalu Biasanya tidak Sering kali
Penurunan kesadaran Ada Ada Tidak ada
Kaku kuduk Jarang Ada Tidak ada
Hemiparesis
Sering dari
awal
Permulaan tidak
ada Sering dari awal
Gangguan bicara Bisa ada Jarang Sering
132

Likuor Berdarah Berdarah Jernih
Paresis/gangguan N III Tidak ada Bisa ada Tidak ada
Patologi
1. Trombosis (penyakit trombo - oklusif) merupakan penyebab stroke yang paling sering.
Arteriosclerosis serebral dan perlambatan sirkulasi serebral adalah penyebab utama trombosis
selebral. Tanda-tanda trombosis serebral bervariasi, sakit kepala adalah awitan yang tidak
umum. Beberapa pasien mengalami pusing, perubahan kognitif atau kejang dan beberapa awitan
umum lainnya. Secara umum trombosis serebral tidak terjadi secara tiba-tiba, dan kehilangan
bicara sementara, hemiplegia atau parestesia pada setengah tubuh dapat mendahului awitan
paralysis berat pada beberapa jam atau hari.
Proses aterosklerosis ditandai oleh plak berlemak pada pada lapisan intima arteria besar. Bagian
intima arteria sereberi menjadi tipis dan berserabut, sedangkan sel–sel ototnya menghilang.
Lamina elastika interna robek dan berjumbai, sehingga lumen pembuluh sebagian terisi oleh
materi sklerotik tersebut. Plak cenderung terbentuk pada percabangan atau tempat–tempat yang
melengkung. Trombi juga dikaitkan dengan tempat – tempat khusus tersebut. Pembuluh–
pembuluh darah yang mempunyai resiko dalam urutan yang makin jarang adalah sebagai berikut:
arteria karotis interna, vertebralis bagian atas dan basilaris bawah. Hilangnya intima akan
membuat jaringan ikat terpapar. Trombosit menempel pada permukaan yang terbuka sehingga
permukaan dinding pembuluh darah menjadi kasar. Trombosit akan melepasakan enzim,
adenosin difosfat yang mengawali mekanisme koagulasi. Sumbat fibrinotrombosit dapat terlepas
dan membentuk emboli, atau dapat tetap tinggal di tempat dan akhirnya seluruh arteria itu akan
tersumbat dengan sempurna.
2. Embolisme. Penderita embolisme biasanya lebih muda dibanding dengan penderita
trombosis. Kebanyakan emboli serebri berasal dari suatu trombus dalam jantung, sehingga
masalah yang dihadapi sebenarnya adalah perwujudan dari penyakit jantung. Setiap bagian otak
dapat mengalami embolisme, tetapi embolus biasanya embolus akan menyumbat bagian – bagian
yang sempit.. tempat yang paling sering terserang embolus sereberi adalah arteria sereberi media,
terutama bagian atas.
133

3. Perdarahan serebri : perdarahan serebri termasuk urutan ketiga dari semua penyebab utama
kasus GPDO (Gangguan Pembuluh Darah Otak) dan merupakan sepersepuluh dari semua kasus
penyakit ini. Perdarahan intrakranial biasanya disebabkan oleh ruptura arteri serebri.
Ekstravasasi darah terjadi di daerah otak dan /atau subaraknoid, sehingga jaringan yang terletak
di dekatnya akan tergeser dan tertekan. Darah ini mengiritasi jaringan otak, sehingga
mengakibatkan vasospasme pada arteria di sekitar perdarahan. Spasme ini dapat menyebar ke
seluruh hemisper otak dan sirkulus wilisi. Bekuan darah yang semula lunak menyerupai selai
merah akhirnya akan larut dan mengecil. Dipandang dari sudut histologis otak yang terletak di
sekitar tempat bekuan dapat membengkak dan mengalami nekrosis.
Penatalaksanaan:
Jika mengalami serangan stroke, segera dilakukan pemeriksaan untuk menentukan
apakah penyebabnya bekuan darah atau perdarahan yang tidak bisa diatasi dengan obat
penghancur bekuan darah. Penelitian terakhir menunjukkan bahwa kelumpuhan dan gejala
lainnya bisa dicegah atau dipulihkan jika recombinant tissue plasminogen activator (RTPA)
atau streptokinase yang berfungsi menghancurkan bekuan darah diberikan dalam waktu 3 jam
setelah timbulnya stroke.
Antikoagulan juga biasanya tidak diberikan kepada penderita tekanan darah tinggi dan
tidak pernah diberikan kepada penderita dengan perdarahan otak karena akan menambah risiko
terjadinya perdarahan ke dalam otak.
Penderita stroke biasanya diberikan oksigen dan dipasang infus untuk memasukkan
cairan dan zat makanan. Pada stroke in evolution diberikan antikoagulan (misalnya heparin),
tetapi obat ini tidak diberikan jika telah terjadi completed stroke.
Pada completed stroke, beberapa jaringan otak telah mati. Memperbaiki aliran darah ke
daerah tersebut tidak akan dapat mengembalikan fungsinya. Karena itu biasanya tidak dilakukan
pembedahan.
Pengangkatan sumbatan pembuluh darah yang dilakukan setelah stroke ringan atau
transient ischemic attack, ternyata bisa mengurangi risiko terjadinya stroke di masa yang akan
datang. Sekitar 24,5% pasien mengalami stroke berulang.
Untuk mengurangi pembengkakan dan tekanan di dalam otak pada penderita stroke akut,
biasanya diberikan manitol atau kortikosteroid. Penderita stroke yang sangat berat mungkin
memerlukan respirator (alat bantu bernapas) untuk mempertahankan pernafasan yang adekuat.
134

Di samping itu, perlu perhatian khusus kepada fungsi kandung kemih, saluran pencernaan dan
kulit (untuk mencegah timbulnya luka di kulit karena penekanan).
Stroke biasanya tidak berdiri sendiri, sehingga bila ada kelainan fisiologis yang menyertai
harus diobati misalnya gagal jantung, irama jantung yang tidak teratur, tekanan darah tinggi dan
infeksi paru-paru. Setelah serangan stroke, biasanya terjadi perubahan suasana hati (terutama
depresi), yang bisa diatasi dengan obat-obatan atau terapi psikis.
135