CXR TB Pitfalls in TB management 2 - rcpt.org · TB management 2 มนะพล...
-
Upload
nguyenkiet -
Category
Documents
-
view
216 -
download
0
Transcript of CXR TB Pitfalls in TB management 2 - rcpt.org · TB management 2 มนะพล...

17/11/54
1
Pitfalls in TB management
มนะพล กลปราณต
สาขาโรคระบบทางเดนหายใจและเวชบ าบดวกฤต
ภาควชาอายรศาสตร คณะแพทยศาสตรมศว
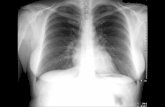
ค าถาม จาก CXR ตอไปนเปน TB ทงหมดกรป และ รปใดบาง
0
1
2
3
4
5
6
The Great Imitator Pitfalls in TB management
• Diagnosis
- Over : cavity, miliary, NTM, etc.
- Under, delayed-diagnosis
• Treatment
- inappropriate regimen
- worsening
: paradoxical reaction or failure ?
Pitfalls in TB management
• Diagnosis
- Over : cavity, miliary, NTM, etc.
- Under, delayed-diagnosis
• Treatment
- inappropriate regimen
- worsening
: paradoxical reaction or failure ?
Diagnosis of TB
1. Clinical diagnosis
2. Laboratory diagnosis
- Radiological diagnosis
- Bacteriological diagnosis
- Molecular diagnosis
- Immunological diagnosis
“ ดงนน pitfall จงสามารถเกดไดในทกๆ ขนตอน “

17/11/54
2
Case : Cavity
• ชาย 60 ป • Current smoker • ไอ ไข เสมหะเหลอง ปรมาณมาก
1 เดอน
• Sputum C/S : NG
• Sputum AFB : neg x 3 • ไดยาปฎชวนะนานกวา 1
สปดาห ไมดขน
• Diagnosis : TB ??
Estimated bacterial populations within different TB lesions.
Smear-positive TB 107-109 bacilli
Cavitation 107-109 bacilli
Infiltrating 104-107 bacilli
Nodules 104-106 bacilli
Adenopathies 104-106 bacilli
Renal TB 107-109 bacilli
Extrapulmonary TB 104-106 bacilli
Cavity Smear +
CT : cavitating mass
TBBx : adenocarcinoma
Clues : Cavity & TB
Cavitation but smear negative
Diagnosis of TB is unlikely
Case หญง 60 ป : ไอ ไข 2 สปดาห Case : หญง 53 ป ไอ 1 เดอน

17/11/54
3
AFB ทง 2 คน : negative
หญง 60 ป : ไอ ไข 2 สปดาห หญง 53 ป : ไอ 1 เดอน
Next management ? : ลองรกษา TB ??
DDx of miliary or diffuse nodular disease
• Infection Tuberculosis Non-tuberculous Nocardiosis Fungal infections Histoplasmosis Cryptococcosis Viral infections • Pneumoconiosis • Sarcoidosis • Metastases • Histiocytosis X • Amyloidosis • Alveolar microlithiasis
Adjusted OR P-value
Bronchogenic spread of lesion 9.1 0.002
Ground-glass opacity > 25% 13.3 0.003
Age < 30 yr 21.2 0.003
Hx of malignancy 0.1 0.013
Corticosteroid use 20.0 0.017
HIV infection 19.9 0.02
BMC Infect Dis 2008,8;160
Miliary lesions Predictors of TB
Disseminated TB VS other infection
• High suspicion of TB - Weight loss, fever and cough - Abnormal CXR miliary pattern - Large spleen/liver - Night sweats - Anaemia • Findings that suggest a non-TB - Rigors - Very breathless (respiratory rate >30/min) - Severe diarrhoea - Blood in stool - Positive cryptococcal Ag - malaria smear or likely pathogen - isolated from blood C/S
หญง 60 ป : ไอ ไข 2 สปดาห
Mycobacterium infection
หญง 53 ป : ไอ 1 เดอน
TBBx : Adenocarcinoma
หญง 51 ป ไอ เหนอยงาย หนาวๆ รอนๆ 1 เดอน sputum AFB - negative

17/11/54
4
หลงไดรบการรกษาดวย HRZE 1 เดอน
• เหนอยลดลง
• ไอลดลง
• รสกสบายขนมาก
หลงไดรบการรกษาดวย HRZE 2 เดอน
• ยนยนวาสบายดขนมาก
• ไมคอยเหนอย
• ไมไอ
เรมรกษา หลงรกษา 2 เดอน “ อาการดขนมาก ”
ค าถาม : แนวทางการดแลรกษาในล าดบตอไป ?
A. ลดยาลงเหลอ 4HR
B. ให HRZE ตออก 1 เดอน แลวลดยาเปน HR
C. Bronchoscopy
D. เปลยนสตรยาเปนการรกษาเชอดอยา
E. Open lung biopsy
Follow up and Assess
• Symptoms and signs : ↓ cough & fever, ↑ weight
• Sputum AFB :
- 2 mo → conversion rate - 5 mo → treatment failure
- end of Rx → cure rate
• CXR : ในรายทมนใจในการวนจฉยโรค อาจท าเมอ สนสดการรกษา
: ในรายทยงไมมนใจในการวนจฉยโรค
ควรท า CXR บอยขน เพอดวาดขนหรอไม ?
Worsening of CXR
• Bronchoscopy & Transbronchial biopsy
: Bronchioloalveolar cell carcinoma
(BAC)

17/11/54
5
Case : RUL opacity
• ชาย 60 ป
• ปฎเสธโรคประจ าตว
• Current smoker 10 py
• ไอ 1 เดอน น าหนกลด 3 กก.
ไขต าๆ บางวน
• CXR ดงภาพ
• Sputum AFB : negative
Case : RUL opacity
• Impression
: TB is suspected
• Rx
: HRZE
หลงไดยา HRZE 3 สปดาห หลงไดยา HRZE 3 สปดาห
ค าถาม : การ management ในล าดบตอไป ?
A. pleural biopsy
B. pleuroscopy
C. continue HRZE ตอไป
D. CT chest
E. pleural tapping
CXR & CT
Final diagnosis : CA lung

17/11/54
6
หญง 36 ป
ไอ 2 เดอน ไมมไข น าหนกปกต sputum AFB-neg
• Bronchoscopy
TBBx = caseating granuloma, AFB +
ชาย 45 ป : Lung mass • lupus nephritis 3 ป • กนยา steroid และ
endoxan ขนาดต า โรคไม active • ไอ เหนอย ไขต าๆ 2 สปดาห
• Bronchoscopy = caseating granuloma AFB +
ไอ เหนอย น าหนกลด : คนไหนนาจะเปน TB มากกวากน ?
นาย ก. 40 ป ADA = 40
นาย ข. 40 ป ADA = 50
Pleural TB : Clues
• CXR : usually small to moderate unilateral
effusion
: rarely massive effusion
• Associated parenchyma : 20-80%
• PF protein > 5 g/dl : indicative of disease
• “ Rarely “ mesothelial cells > 5%
• pH > 7.4 : Not compatible with TB
• AFB stain : + < 5-10%
• C/S : + < 30%
High ADA ≠ TB
Disease with high ADA in PF
Rheumatoid arthritis,
Bronchoalveolar carcinoma,
Mesothelioma,
Mycoplasma and chlamydia pneumonia
Paragonimiasis
Infectious mononucleosis
Brucellosis
Histoplasmosis,
Coccidioidomycosis
and in most patients with empyema

17/11/54
7
Immunological diagnosis PCR : reliable ?
• PCR
: reliability is variable in smear negative TB
: techniques that amplify RNA : more reliable
: sensitivity 50-80%, false positive 1-5%
: false negative results generated by
reaction-inhibiting substances—particularly in
non-respiratory samples
Clinical suspicion of pleural TB
• High suspicion of TB - Unilateral effusion - Pleural fluid is clear and straw coloured - Clots on standing in a tube without anticoagulants - Weight loss, night sweats, fever - Evidence for TB elsewhere • Findings that suggest a Non-TB - Bilateral effusion - Clinical malignancy - Pleural fluid is cloudy/pus (probable empyema) - Fails to clot (does not exclude TB)
ไอ เหนอย น าหนกลด : คนไหนนาจะเปน TB มากกวากน ?
นาย ก. 40 ป ADA = 40
นาย ข. 40 ป ADA = 50
Approach to the diagnosis of (presumed) pleural TB (IUATLD)
• Lymphocytic exudative pleural effusion in : age < 40 years - low- and middle-income countries - or if the presence of ADA has been determined. “ antituberculous therapy may well be indicated “ : age > 40 years - risk factors for CA - negative pleural fluid or biopsy “ a pleuroscopy before starting empirical Rx is indicated “
Case : AFB +
• ชาย 70 ป • เคยรกษาวณโรคปอด 10 ปกอน รกษาครบ หลงจากนน
ไอเลกนอยมาตลอด • 1 ป เรมมไอมากขนเรอยๆ กนไดนอยลง ไมสบายตว - ผล AFB 3+ ทง 3 วน - CXR : ใครๆ กวาเหมอน TB
- Rx : HRZE : ยงคงมอาการไอเชนเดมมาตลอด
• Sputum AFB ท 2 เดอน : 1+, 2+, 1+
กย 51

17/11/54
8
Progression
• Sputum C/S (กย 51) : Non tuberculous mycobacterium
• Sputum C/S (พย 51) : no growth
• ยงมอาการ ไอมาก กนไมคอยได
• Sputum C/S (มค 52) : M. abscessus
• Diagnosis
: Non-tuberculous mycobacterium • Rx : Clarithromycin + Imipenem
กนยายน 51 หลงการรกษา 1 เดอน
NTM : diagnostic criteria
• Clinical 1. +symptoms, nodular or cavitary opacities on CXR, or an HRCT scan that shows multifocal bronchiectasis with multiple small nodules. 2. exclusion of other diagnoses • Microbiologic : one of the followings 1. positive C/S > 2 samples of separate sputum 2. positive C/S > 1 sample of bronchial washing or lavage 3. lung biopsy with mycobacterial histopathologic features and positive C/S of 1 sample of any sputum or BAL (washing)
Impact of NTM in sputum or bronchial washing
Crevel RV, et al. Infection 2001;29
Characteristic of 86 patients with TB and NTM
• Favor TB
- endemic area
- high fever
• Favor NTM
- solitary nodule
Crevel RV, et al. Infection 2001;29
Pitfalls : presumed TB VS NTM
• AFB : พบไดทงใน TB และ NTM
การวนจฉยเปน TB ในผทมโอกาสเปน NTM (เชน ในผปวยทม
preexisting structural lung disease) ท าใหการรกษา
ผดพลาด จงควรสงเสมหะเพาะเชอในผปวยท มโอกาสเปน NTM เสมอ
• ผลเสมหะเพาะเชอทเปน NTM อาจเปน colonization หรอ
contamination โดยไมไดเปน pathogen ทแทจรง

17/11/54
9
Case : Pneumonia ?
• หญง 40 ป บานสงเคราะหคนพการ • mental retardation • ไข ไอ เหนอย 4 วนกอนมาโรงพยาบาล • ตรวจรางกาย T 38 c, RR 24/min
• Lungs : crepitation and decreased BS Lt lung • ผลการตรวจเสมหะ : gram stain : few WBC, few gram positive cocci
and gram negative bacilli
AFB : not found • ผล pleural fluid analysis : “ Neutrophilic “ exudate : ยอมไมพบเชอ
Pneumonia ?
หลงไดยาปฎชวนะนานกวา 1 สปดาห ยงคงมไขตลอด CT chest
หญง 40 ป : Nonresponding pneumonia
• Bronchoscopy was performed
: granulomatous inflammation
: no malignant cells
: + AFB
เปรยบเทยบหลงไดยา HRZE 1 เดอน

17/11/54
10
Pitfalls : Non-responding pneumonia
• “ Neutrophilic “ exudate pleural effusion
: TB pleuritis ในระยะแรก อาจพบวา pleural fluid
ม “neutrophil” เดนกวา lymphocyte ได
• Non-resolving pneumonia :
: TB เปนหนงในสาเหตของ pneumonia ทไมตอบสนอง
ตอการรกษา
Case : Hilar enlargement
• พระ 50 ป • ปฎเสธโรคประจ าตว
• ex-smoker 20 py
• ตรวจรางกายประจ าป
• ปฎเสธไอ ไข น าหนกลด เหนอย
• ตรวจรางกาย : ปกต • CXR ดงภาพ
พระ 50 ป : ไมไอ ไมมไข น าหนกปกต
ค าถาม : Next investigation ?
พระ 50 ป : ไมไอ ไมมไข น าหนกปกต
A. PET scan
B. Sputum AFB
C. Bronchoscopy
D. Mediastinoscopy
E. Video-assisted
thoracoscopy (VAT)
Next investigation
• ผล Sputum AFB : positive 2+
“ การตรวจเสมหะ AFB เปนวธทงาย non-invasive “
Conclusions : Pitfalls & Clues in Diagnosis “ Abnormal CXR and smear-neg TB “
• มแนวโนมทจะใชเพยง CXR ตดสนใจในการรกษาวณโรค มากกวาการใชผลตรวจ AFB จากเสมหะ ทงๆ ท CXR เปนการตรวจทไมจ าเพาะเจาะจงส าหรบวณโรค
• World Health Organization (WHO) แนะวา ไมควรมผปวยทวนจฉยวณโรคแต smear-negative มากกวารอยละ 50 ของผปวยวณโรคทงหมด
• ดงนนผปวยทภาพรงสทรวงอกเขาไดกบวณโรค ควรสงเสมหะตรวจทางหองปฎบตการ (ยอม เพาะเชอ) เพอชวยยนยนการวนจฉยโรคเสมอ

17/11/54
11
DDx of TB
• Other pulmonary Infection
: Cavitatory -causing bacteria
Staphylococcus (bilateral )
Klebsiella (unilateral )
Melioidosis
: In HIV-positive patients
Pneumocystis jirovecii
Cytomegalovirus
Kaposi’s sarcoma
: NTM (in bronchiectasis or COPD)
: Viral pneumonia
• Malignancy
squamous cell CA
Alveolar cell CA
Lymphoma
Leukaemia (solitary lesion)
• Vasculitides
Wegener’s granuloma
Rheumatoid nodule
• Organising pneumonia (usually multiple lesions)
• Pulmonary infarction
• Fibrotic disease
• Extrinsic allergic alveolitis
• Sarcoidosis
Consider common medical risk factors for TB
Davies PDO. Int J Tuberc Lung Dis 2008;12
Conclusions : Pitfalls & Clues in Diagnosis
• TB ม atypical presentation ทงอาการ ภาพรงสทรวงอก ไดบอยมาก
และมลกษณะทางคลนกเลยนแบบโรคตางๆ ไดมากมาย
• AFB ≠ TB
• เสมหะไมพบเชอวณโรคจากการตรวจ AFB ไดบอย
• ละเลย : ไมตรวจเสมหะเนองจากไมมอาการไอชดเจน
• ขาดความมนใจในการประเมนอาการและการตดสนใจใหการรกษา
• ขาดความพรอมในการตรวจทางหองปฎบตการขนสง เชน C/S เปนตน
• ไมมความช านาญเพยงพอในการอานภาพรงสทรวงอก
• ไมทราบขอจ ากดในดานความไว ความจ าเพาะ ผลบวกลวง ผลลบลวง
ของการตรวจทางหองปฎบตการแตละชนด
Pitfalls in TB management
• Diagnosis
- Over : cavity, miliary, NTM, etc.
- Under, delayed-diagnosis
• Treatment
- inappropriate regimen
- worsening
: paradoxical reaction or failure ?
Case : unconversion ท 2 เดอน
• ชาย 30 ป
• ไมมโรคประจ าตวมากอน
• ไข ไอ 3 สปดาห
• ผลการตรวจเสมหะยอม AFB : positive 2+
• ไดรบยา HRZE : ไอลดลง ไมมไข น าหนกเพม
• ผลการตรวจเสมหะยอม AFB ท 2 เดอน : positive 1+
• แนวทางการปฎบตในล าดบถดไป ?
Conversion rate ท 2 เดอน
• Smear conversion : ~ 60-90%
• Culture conversion : > smear

17/11/54
12
Case : unconversion ท 2 เดอน
• สาเหตทเสมหะไม conversion ท 2 เดอน ไดแก - poor compliance
- slow rate of conversion
: extensive cavitation
: heavy initial bacillary load
- initial drug resistance (rare)
• ให HRZE ตอไปอก 1 เดอน แลวตรวจเสมหะซ า (ค าแนะน าของ WHO ฉบบเกา)
Case : unconversion ท 2 เดอน
WHO 2009 : New recommendation
“ No longer recommends extension of intensive phase for patients who have a positive sputum smear at the end of 2nd month of Rx “
Case : AFB + ท 5 เดอน
• หญง 40 ป
• ไมมโรคประจ าตวมากอน
• ไข ไอ 3 สปดาห
• ผลการตรวจเสมหะยอม AFB : positive 2+
• ไดรบยา 2HRZE/4HR : ไอลดลง ไมมไข น าหนกเพม
• ผลการตรวจเสมหะยอม AFB ท 5 เดอน : positive 1+
• แนวทางการปฎบตในล าดบถดไป ?
WHO guideline for CAT II (previous guideline)
• CAT II
- relapse
- treatment after default
- failure เฉพาะใน
: low rate of MDR
: ไมสามารถสงเพาะเชอได
: ไมสามารถหายา CAT IV
ใครมโอกาสดอยา ? 1. ดอกอนรกษา - HIV positive
- contact MDR-TB - กลมเสยงอนๆ เชน ผปวยตามแนวชายแดน ผปวยในเรอนจ า 2. ดอระหวางการรกษา : ในผปวยทได CAT I หรอ CAT II - still smear + at 3rd mo - treatment failure - TAD ทกลบมาแลวผลเสมหะเปนบวก - เคยไดรบการรกษามากอนหลายครงและรบประทานยาไมสม าเสมอ 3. ดอหลงรกษาครบหรอรกษาหายแลว กลบมาเปนอก
Standard regimen for previously treated cases WHO 2009

17/11/54
13
สตรยาในผปวยสงสยดอยาหลายขนาน
ได CAT I แลว fail 3K5 O P E Z/ 15O P E Z
ได CAT II แลว fail 3K5 O P Et Z / 15O P Et Z
ได 2 สตรขางตนแลว ยงมเสมหะเปนบวก ทสนสด 3 เดอน
3K5 O P E Z/ 3K3 O P E Z/ 12O P E Z 3 K5 O P Et Z/ 3K3O P Et Z/ 12O P Et Z
หลกการพนฐานในการรกษา MDR-TB
• สตรยาประกอบดวยอยางนอย 4 ชนดทมนใจวาเชอไวตอยา (รวมยาฉดและยากลม FQ) • รบประทานอยางนอย 6 วนตอสปดาห • ยา PZA, ethambutol, FQ ควรรบประทานวนละ 1 ครง • ยาฉด : อยางนอย 6 เดอน และอยางนอย 4 เดอนหลงจากเรม
smear-negative หรอ culture-negative • ระยะเวลาอยางนอย 18 เดอน หลงจาก culture conversion
• PZA อาจใหไดตลอดการรกษา (เนองจาก inflammed lung ท าใหมภาวะ acidity ซงยาออกฤทธไดด)
การรกษา treatment failure
• Pitfall : เลอกใชสตรยา CAT II (2HRZES/1HRZE/5HRE) ในผปวย ทเปน treatment failure • Clue : “ กรณทพบวามการลมเหลวจากการรกษาดวยระบบยา CAT I
และแนใจวาผปวยรบประทานยาสม าเสมอไมควรเปลยนมาใช
CAT II เนองจากผลการรกษาหายขาดต า ” • ประเทศทมอบตการณ MDR-TB สง ถามผปวยท เปน treatment failure ใหพจารณาการรกษาดวย CAT IV (WHO)
Case : หายไปไหนมา ?!
MDR-TB in New and Re-treatment from Drug Resistance Surveys, 1994-2007
MDR in Retreatment TB cases from 10 countries 1997-2007

17/11/54
14
Treatment after interruption : CDC
< 14 วน > 14 วน
กนตอ + missed dose
ถาคาดวาไมจบใน 3 เดอน ใหเรมรกษาใหม
เรมการรกษาใหม
< 80% > 80%
< 3 เดอน
> 3 เดอน
Intensive phase Continuous phase
พจารณาหยดยาได แตถา initial
smear + ใหกนยาตอ
กนตอ + missed
dose ถาคาดวาไมจบใน 6 เดอน ใหเรมรกษาใหม
เรมการรกษาใหม
Action in interruption of TB Rx : WHO
Pitfalls : Inappropriate regimen
• No conversion at 2nd month
• Addition of a single drug to a failing regimen
• Failure to identify preexisting or acquired drug resistance
• Initiation of an inadequate primary regimen
• Failure to identify and address noncompliance
Interaction ระหวาง Rifampicin กบยาอน
ตวอยางยา
• Protease inhibitors (PI)
• ยาคมก าเนด
แกไข
• ไมใช PI รวมกบ rifampicin
ใหใช rifampicin + 2NRTIs
• เปลยนวธคมก าเนดเปน
nonhormonal Rx หรอ
เพม estrogen > 50 ไมโครกรม
Worsening of lesions “Paradoxical reaction”
• Fever, enlargement of LN, worsening of chest infiltrates, and an increase of pre-existing TB lesions
• Prevalence : HIV + anti TB + HAART 36%
: HIV + anti TB 7%
: non-HIV + anti TB 2-15%
• Due to : restores an effective Th1 immune response to tuberculous Ag
• self-limited and generally last for 10–40 days
Paradoxical reaction in non-HIV
• Prevalence : up to 20% • EPTB : PTB = 4:1 • median time to onset of CNS manifestation > other sites : 63 d. VS 56 d. • Very common in TB lymph node : prevalence 23 % : onset = median 46 days after Rx (21-139 d) : persisting = median of 67.5 days (34-111 d) • Development of new lesions in anatomical sites other than those observed at initial presentation was observed in 25%
Hawkey CR, et al. Clin Infect Dis 2005;40 Cheng VC, et al. Eur J Clin Microbiol Infect Dis 2002;21

17/11/54
15
1 major or 2 minor criteria : paradoxical reaction
Major 1) New/enlarging lymph nodes, cold abscesses or other focal tissue involvement 2) New or worsening radiological features of TB 3) New or worsening CNS TB 4) New or worsening serositis (ascites, pleural or pericardial effusion) Minor 1) New or worsening constitutional symptoms 2) New or worsening respiratory symptoms 3) New or worsening abdominal pain with hepatosplenomegaly, abdominal LN (on U/S) 4) Resolution of clinical +/ radiological findings without change in TB Rx
Paradoxical reaction
Exclusion of alternative explanation
• Failure of TB Rx or ART due to drug resistance
• Poor adherence to Rx
• Another opportunistic infection or neoplasm
• Drug toxicity or reaction
Treatment of paradoxical reaction
• Immunomodulation
- Corticosteroids (Useful? Duration? Dose?)
- NSAIDs
- Other
• ART interruption and reART re-introduction under steroid cover (especially neurological TB)
• Drainage procedures
Lymph node TB : common problems
• Diagnosis
: non diagnostic cytology ???
• During treatment
: increase in size of LN ???
• At the end of Rx
: persistent enlargement of LN ???
Clinical suspicion of lymph node TB
• High suspicion of TB
- > 2 cm
- asymmetrical/ localized
- painless
- cervical
- weight loss, night sweat, fever (in HIV)
• Findings that suggest non-TB
- symmetrical (lymphoma or HIV)
- tender, inflammed, purulent (bacteria or fungus)
- sites other than cervical
Increase in size !

17/11/54
16
Enlarging or persisting of LN = Non response ??
• During Rx
- Size of LN decreases very slowly (over wks. or mo.)
- 20% : ↑ in size within the first 2 months
- 10% : local complications including ulceration,
fistula, or abscess
• At the end of Rx
- 91.7% : normal size
- 8.3% : persist but no further enlargement
Geldmacher H, et al. Chest 2002;121
Conclusion : Pitfalls in TB management
• Diagnosis
- Over : cavity, miliary, NTM, etc.
- Under, delayed-diagnosis
• Treatment
- inappropriate regimen
- worsening : paradoxical reaction or failure ?
เฉลย : จาก CXR เปน TB ทงหมดกรป และ รปใดบาง
0
1
2
3
4
5
6
The Great Imitator
ขอบคณครบ