Colitis pseudomembranosa
Transcript of Colitis pseudomembranosa
Clostridium Difficile
• 1893 Finney, enterocolitis pseudomembranosa• Bacteria gram +• Formador de esporas• Anaerobio estricto• Flora intestinal normal• Enterotoxina (toxina A): Quimiotaxis, producción
de citocinas y produce necrosis hemorrágica.• Citotoxina (toxina B): Induce la
despolimerización de la actina con la pérdida de el citoesqueleto celular.
Epidemiología
• Incidencia: 7 por cada 100,000 habitantes
• en pacientes hospitalizados: 20 por cada 100,000 habitantes.
Definicion
• Inflamación aguda del colon causada por Clostridium difficile y asociada con el empleo de antibióticos
• La colonización se produce por la vía fecal-oral a través de la ingestión de esporas
Factores de riesgo
• Inmunodeficiencia
• Edad
• Tratamiento frecuente con antibióticos
• Estancia hospitalaria.
ATB implicados en la enfermedad• Clindamicina
• Penicilinas de amplio espectro (p. ej., ampicilina, amoxicilina)
• Cefalosporinas
• Otros fármacos: eritromicina, sulfonamidas, tetraciclinas y quinolonas
Anatomia Patologica
• Inflamación mínima o edema
• Placas exudativas, amarillentas y elevadas que revisten la mucosa del colon (fibrina, leucocitos y células epiteliales necróticas).
• No se observa a la bacteria (no invasivo)
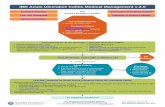
Patogenia3 hechos son necesarios para que se produzca
infección por C. Difficile:
• Alteración de la flora colónica
• Colonización por C.difficile
• Liberación de toxinas
Alteración de la flora colónica
• Se han comunicado casos de CPM sin tratamiento antibiótico previo, en pacientes con DM e insuficiencia renal y en pacientes bajo tratamiento con quimioterapia antineoplásica.
Colonización por C.difficile
• La colonización se produce por la ingestión de esporas del microorganismo. Las esporas sobreviven en el medio ácido del estómago y se convierten en formas vegetativas al llegar al colon.
Liberación de toxinas
• Toxina A: lesión mucosa, formación de seudomembranas y secreción de agua y electrólitos.
• Toxina B: lesiones características en los filamentos de actina y una potente acción enterotóxica.
toxinasreceptores
enterocito
despolimerización de los filamentos de actina.
uniones intercelularespermeabilidad epitelial
pérdida de agua y e¯
permeabilidad vascular y hemorragia
respuesta inflamatoria
aguda
liberación de mediadores
proinflamatorios
Cuadro clínico
• Diarrea muco sanguinolenta hasta 6 semanas tras la exposición al antibiótico
• Dolor abdominal
• Fiebre
• Astenia
• Distensión abdominal
• Complicaciones: deshidratación, megacolon tóxico y perforación del colon.
Diagnóstico Colonoscopia con toma de biopsia
Rx de abdomen: edema de la mucosa
Deteccion de toxinas de C. Difficile en heces
Tratamiento
• Suspender terapia ATB, evitar farmacos antiperistalticos
• Metronidazol 250 mg v.o. 4/d durante 7-10 dias.
• Vancomicina 125 mg v.o. 4/d durante 10 dias, se reserva para casos más graves o resistentes y embarazadas
Recaidas
• Pueden presentarse hasta en un 20% de los pacientes.
• Repetir el tratamiento combinado con lactobacilos o bacterioides instilados por vía rectal.
Enf. fulminante o resistente al tx.
• Hospitalización para tratamiento de sostén con líquidos y electrólitos i.v.
• Transfusión de sangre
• Colectomía subtotal en los casos fulminantes o en complicaciones
Profilaxis
• Evitar el empleo indiscriminado de antibióticos y mantener la pauta de tratamiento indicada el menor tiempo posible
• Lavado adecuado de manos en el personal que atiende a los pacientes hospitalizados
• En un estudio se ha encontrado que la levadura no patógena Saccharomyces boulardii (250 mg por cápsula 2/d) tiene un efecto protector.