Case Besar Campak - Grace Wonnae Elitae
-
Upload
brian-angelo -
Category
Documents
-
view
20 -
download
4
description
Transcript of Case Besar Campak - Grace Wonnae Elitae

FAKULTAS KEDOKTERAN UKRIDA
UNIVERSITAS KRISTEN KRIDA WACANA
Jl. TerusanArjuna No.6 Kebun Jeruk – Jakarta Barat
KEPANITERAAN KLINIK ILMU KESEHATAN ANAK
FAKULTAS KEDOKTERAN UKRIDA
RUMAH SAKIT UMUM DAERAH KOJA, JAKARTA UTARA
PERIODE 04 Januari 2016 – 12 Maret 2016
Topik : Morbili Tanda Tangan,
Nama : Grace Wonnae Elitae
NIM : 11-2015-006
Dokter Pembimbing : Dr. Riza Mansyoer Sp.A
I. IDENTITAS PASIEN
Nama lengkap : An. M.ZS
Tanggal Lahir : 7 Maret 2014 (1 tahun 10 bulan 5 hari)
Jenis kelamin : Laki-laki
Alamat : Jl.Mengkudu II No.93 RT.07/05
Suku bangsa : Jawa
Agama : Islam
Pendidikan : Belum sekolah
IDENTITAS ORANG TUA
Ayah
Nama lengkap : Tn. MZ
Tanggal lahir (umur) : 19 April 1991 ( 24 tahun )
Suku bangsa : Sunda
Alamat : Jl.Mengkudu II No.93RT.07/05 Rawa Badak Utara
Agama : Islam
1

Pendidikan : SMP
Pekerjaan : Suku dinas kebersihan
Ibu
Nama lengkap : Ny. H
Umur : 05 Februari 1993 ( 22 tahun )
Suku bangsa : Sunda
Alamat : Jl.Mengkudu II No.93RT.07/05 Rawa Badak Utara
Agama : Islam
Pendidikan : SMP
Pekerjaan : Ibu rumah tangga
Hubungan dengan orang tua : Anak kandung
II. ANAMNESIS
Alloanamnesis : Ibu pasien, pada tanggal 13 Januari 2016, pukul 14.00 WIB
Keluhan utama :Demam sejak 6 hari SMRS
Keluhan tambahan : Batuk (+) kering sejak 6 hari SMRS, bercak kemerahan sejak
5 hari SMRS pada seluruh tubuh, BAK, BAB ( Normal ).
RIWAYAT PENYAKIT SEKARANG
Pada tanggal 8 januari 2016 sore pasien mulai panas terus – menerus sampai pagi,
lalu ibu pasien membawa anaknya ke puskesmas dan di sana berikan obat penurun
panas. Beberapa jam kemudian panasnya turun, kemudian malamnya panas lagi di
berikan obat penurun panas lagi oleh ibunya. Seperti ini terus menerus selama 5 hari
sampai pada akhirnya pasien di bawa oleh kedua orangtuanya ke IGD RSUD KOJA
pada tanggal 12 januari 2016 pukul 15.00 WIB ( 3 sore ). Selain demam pasien juga
batuk kering, pilek serta BAB cair kurang lebih 5 hari SMRS . BAB cair tidak ada
ampas, lender, maupun darah, kurang lebih 3x/hari.
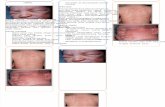
Pada hari ke lima panas muncul bercak – bercak merah berawal dari bagian perut
lalu menyebar keseluruh tubuh.
Pada hari kedua di rawat di rumah sakit yaitu pada tanggal 14 januari 2016 pasien
mulai sesak nafas dan pasien dipasangkan oksigen.
RIWAYAT PENYAKIT DAHULU
2

Riwayat penyakit ini sebelumnya belum pernah di rasakan oleh pasien. Riwayat
imunisasi tidak lengkap, imunisasi campak terakhir belum. Pasien juga tidak memiliki
riwayat alergi obat .
RIWAYAT PENYAKIT KELUARGA
Pada riwayat penyakit keluarga, dikeluarganya kakak perempuan pasien juga
menderita keluhan dan penyakit yang sama seperti pasien dan terlebih dulu dirawat di
Rumah Sakit.
RIWAYAT SOSIAL & HIGIENE
Pasien merupakan anak kedua dari dua bersaudara, ayah pasien bekerja sebagai
petugas kebersihan di rumah sakit dan ibu pasien ibu rumah tangga. Pasien dan
keluarga tinggal di komplek perumahan rawa badak utara. Ibu pasien mengatakan
makanan sehari – hari ia memasaknya, lalu kebersihan rumah dan lingkungannya
cukup bersih dan di jaga menurutnya. Sumber air di rumah PAM .
RIWAYAT KEHAMILAN DAN KELAHIRAN
Kehamilan
Perawatan antenatal : Kontrol rutin ANC di Puskesmas dengan bidan
Penyakit kehamilan : Tidak ada
Kelahiran
Tempat kelahiran : Puskesmas
Penolong persalinan : Bidan
Cara persalinan : Spontan , partus pervaginam , 1 jahitan
Masa gestasi : Cukup bulan (usia gestasi 37 minggu)
Keadaan bayi : Berat badan lahir : 3400 gram
Panjang badan lahir : 48 cm
Lingkar kepala : Tidak tahu
Saat lahir : Langsung menangis dan merah
Nilai APGAR : Tidak tahu
Kelainan bawaan : Tidak ada
RIWAYAT PERKEMBANGAN
3

Pertumbuhan gigi pertama (gigi bawah) : 6 bulan
Tengkurap : 3 bulan
Duduk : 9 bulan
Berdiri : 12 bulan
Kesan : pertumbuhan sesuai usia
RIWAYAT IMUNISASI
Program Pengembangan Imunisasi (PPI) / Diwajibkan
Imunisasi Waktu Pemberian
0 1 2 3 4 5 6 9 12 15 18 24 3
BCG √
DTP √ √ √ √
Polio √ √ √ √ √
Hepatitis B √ √ √
Campak √
Non-PPI / Dianjurkan
Vaksin Usia
Hepatitis A - - - -
HiB - - - -
Typhi - - - -
MMR - - - -
Varicela - - - -
Pneumokokus - - - -
Kesan: Riwayat Imunisasi dasar tidak lengkap
Imunisasi non-PPI belum dilakukan
Riwayat Keluarga
Penyakit Ya Tidak Hubungan
Alergi √ -
Asma √ -
Tuberkulosis √ -
Hipertensi √ -
4

Diabetes √ -
Kejang Demam √ -
Epilepsi √ -
III. PEMERIKSAAN FISIK
Tanggal :12 Januari 2016 , jam 11.30 WIB
PEMERIKSAAN UMUM
Keadaan umum : Tampak sakit ringan
Kesadaran : Compos mentis
Tanda-tanda vital :
Frekuensi nadi : 100 x/menit, reguler, kuat angkat
Tekanan darah : Tidak dilakukan
Frekuensi napas : 30 x/menit, abdominotorakal, reguler
Suhu : 38,9oC
Data Antropometri
BB :8kg D O B
TB :79 cm 2016 01 12
Lingkar kepala : 40 cm 2014 03 07
Lingkar dada :48 cm 1 th 10 bln 5 hr
Lingkar lengan atas :13 cm
BB/U : 8 /12,5 x 100% = 64,51 %
TB/U : 79 / 86 X 100% = 91,86 %
BB/TB: 8/11 x 100% = 72,72 %
Kesan:
PEMERIKSAAN SISTEMATIS
Kepala
Bentuk dan ukuran : Normocephali
Rambut dan kulit kepala : Rambut hitam, pendek, distribusi merata, dan tidak mudah
rontok
5

Mata : Bentuk mata tidak ada kelainan, kedudukan bola mata
simetris, konjungtiva anemis -/-, sklera ikterik -/-, kornea
kanan dan kiri jernih, pupil kanan dan kiri bulat simetris (3
mm/3 mm), refleks cahaya +/+
Telinga : Normotia, tanda radang (-), liang telinga kiri dan kanan
lapang, membran timpani kanan kiri intak, hiperemis -/-,
bulging -/-, refleks cahaya +/+, serumen +/+
Hidung : Bentuk hidung tidak ada kelainan, sekret (+), warna
putih, kental, dan napas cuping hidung (-).
Bibir : Mukosa bibir tidak pucat, sianosis (-).
Mulut : Bentuk tidak ada kelainan, mukosa pipi tidak pucat, dan
tidak kotor.
Lidah : Bentuk dan ukuran normal, tidak kotor
Tonsil : T1-T1
Faring : Tidak hiperemis, uvula di tengah
Leher : Bentuk tidak ada kelainan, KGB tidak teraba membesar.
Toraks
Paru :
Inspeksi : Bentuk thorax pectus excavatum, simetris dalam keadaan statis dan
dinamis, tidak ada retraksi epigastrium, tidak ada lesi kulit
Palpasi : Pergerakkan dada kanan dan kiri simetris, tidak ada nyeri tekan
Perkusi : Tidak dilakukan
Auskultasi : Suara napas vesikuler +/+, rhonki (-/-), wheezing (-/-).
Jantung :
Inspeksi : Tidak tampak pulsasi ictus cordis.
Palpasi : ictus cordis teraba ics 4 midclavicula sinistra
Auskultasi :Bunyi jantung I-II murni reguler, murmur (-), gallop (-)
Abdomen
Inspeksi : Sedikit membuncit, tidak tampak gambaran vena.
Palpasi : Supel, turgor kulit baik, nyeri tekan (-).
Auskultasi : Bising usus (+)
Anus danrektum : Ada. Pemeriksaan colok dubur tidak dilakukan.
6

Genitalia : Tidak dilakukan
Anggota gerak : Gerak aktif, ekstremitas hangat, CRT <3 detik, tonus
otot baik, tidak ada edema.
Kulit : Sawo matang, sianosis (-), pucat (-), turgor kulit
normal.
IV. PEMERIKSAAN LABORATORIUM
11 Januari 2016 (Darah Rutin dan Elektrolit)
Pemeriksaan Hasil Nilai rujukan Satuan
Hb 9,8 10,5-14.0 g/dL
Leukosit 21,23 6,00-14,0 103/uL
Hematokrit 29,9 32,0-42,0 %
Trombosit 210 182-369 103/uL
Pemeriksaan Hasil Nilai Rujukan Satuan
Natrium (Na) 124 135-147 Meq/L
Kalium (K) 3.20 3,5-5,0 Meq/L
Klorida (Cl) 96 96-108 Meq/L
Glukosa Sewaktu POCT 77 mg/dL 200
Neonatus 1 hari : 40 -60
Neonatus . 1 hari : 50 – 80
Anak – anak : 60 – 100
Dewasa
70- 99 : Bukan Diabetes Melitus
100- 199 : Belum pasti Diabetes Melitus
>200 : Diabetes Melitus
7

RESUME
Pasien anak laki-laki usia 1 tahun datang ke IGD RSUD Koja dengan demam
sejak 5 hari SMRS, demam turun naik setelah di berikan obat penurun panas dari
puskesmas. Demam disertai batuk kering, pilek, BAB cair sejak 5 hari SMRS
sebanyak 3 x/hari. Riwayat imunisasi tidak lengkap ( campak terakhir belum ).
Pada pemeriksaan fisik didapatkan:
Frekuensi nadi : 100 x/menit, reguler, kuat angkat
Frekuensi napas :30 x/menit, abdominotorakal, reguler
Suhu :38,9oC
Hidung : dalam batas normal ( tidak ada napas cuping hidung ), tidak
ada septum deviasi
Auskultasi (pulmo) : Sn vesikuler +/+, rhonki (-/-), whezzing (-/-)
Pada pemeriksaan penunjang didapatkan Leukosit 21,23 uL (6,00-14,0),
Natrium 124 (135-147), Kalium 3.20 (3.5-5.0).
V. DIAGNOSIS KERJA
Morbili
VI. DIAGNOSIS BANDING
Rubella
Roseola infantum
VII. ANJURAN PEMERIKSAAN
Rontgen thorax
Feses Lengkap
VIII. PENATALAKSANAAN
Non medika mentosa
- Tirah baring
- Cairan dan nutrisi adekuat
Medika mentosa
- IVFD KAEN I B 12 tpm
- PCT syrup 3 x 1 cth
- Puyer batuk 3 x 1
- Vit A 200.000 unit
IX. PROGNOSIS
Ad vitam : Dubia ad bonam
8

Ad functionam : Dubia ad bonam
Ad sanationam : Dubia ad bonam
Follow Up 12 Januari 2015
S : O : A : P :
Panas ( +) 6 hari ,
panas terus –
menerus, Batuk (+)
kering, Pilek (+),
BAB cair 3 x hari
ini , Bercak – bercak
merah di seluruh
tubuh
HR= 138 x/m
RR = 36 x/m
T= 39,2 oC
Eye : SI -/- , CA -/-
Cor : BJ I – II Normal, G -/-, M -/-
Pulmo : SNV -/- , Rh -/-, Wh -/-
Abd : BU (+) Supel
Ext : Akral hangat
Morbili IVFD Kaen 1 B 12 tpm
PCT 3 x 1 tab
Pyr .Batuk 3 x 1 bungkus
Vit A 200.000 UI
13 Januari 2016
S : O : A : P :
Panas tadi malam
39,5 oC , Batuk (+),
Pilek (-), Belum
BAB dari masuk
kemarin
HR= 136 x/m RR = 38 x/m T=
38,4 oC
Eye : SI -/- , CA -/-
Cor : BJ I – II Normal, G -/-, M -/-
Pulmo : SNV -/- , Rh -/-, Wh -/-
Abd : BU (+) Supel
Ext : Akral hangat
Morbili
Anemia
Hb = 9,8
g/dL
IVFD Kaen 1 B 12 tpm
PCT 3 x 1 tab
Pyr .Batuk 3 x 1 bungkus
Vit A 200.000 UI
Bactesyn 3 x 200 mg
14 Januari 2016
S : O : A : P :
Batuk (+), Demam
(-) , Pilek (-), Sesak
(+) , Bercak merah
mulai kehitaman
HR= 138 x/m RR = 40 x/m T=
36,6 oC
Eye : SI -/- , CA -/-
Cor : BJ I – II Normal, G -/-,
M -/-
Pulmo : SNV -/- , Rh -/-, Wh
Morbili
Anemia
Hb = 9,8
g/dL
IVFD Kaen 1 B 12 tpm
PCT 3 x 1 tab
Pyr .Batuk 3 x 1 bungkus
Vit A 200.000 UI
Bactesyn 3 x 200 mg
9

-/-
Abd : BU (+) Supel
Ext : Akral hangat
15 Januari 2016
S : O : A : P :
Demam (-), Batuk
(+), Pilek (-), Sesak
(-) , Mual (-),
Muntah (-), BAB
BAK (Normal) ,
Bercak kehitaman
HR= 130 x/m
RR = 30 x/m
T= 37,1 oC
Eye : SI -/- , CA -/-
Cor : BJ I – II Normal, G -/-, M -/-
Pulmo : SNV -/- , Rh -/-, Wh -/-
Abd : BU (+) Supel
Ext : Akral hangat
Morbili
IVFD Kaen 1 B 12 tpm
PCT 3 x 1 tab
Pyr .Batuk 3 x 1 bungkus
Vit A 200.000 UI
Bactesyn 3 x 200 mg
16 Januari 2016 Pasien diperbolehkan pulang
S : O : A : P :
Demam (-), Batuk
(+), Pilek (-), Sesak
(-) , Mual (-),
Muntah (-), BAB
BAK (Normal) ,
Bercak kehitaman
HR= 134 x/m
RR = 30 x/m
T= 37,2 oC
Eye : SI -/- , CA -/-
Cor : BJ I – II Normal, G -/-, M -/-
Pulmo : SNV -/- , Rh -/-, Wh -/-
Abd : BU (+) Supel
Ext : Akral hangat
Morbili
IVFD Kaen 1 B 12 tpm
PCT 3 x 1 tab
Pyr .Batuk 3 x 1 bungkus
Vit A 200.000 UI
Bactesyn 3 x 200 mg
10

TINJAUAN PUSTAKA
MORBILI
Campak atau morbili adalah suatu infeksi virus akut yang memiliki 3 stadium yaitu
(1)Stadium inkubasi yang berkisar antara 10 sampai 12 hari setelah pajanan pertama
terhadap virus dan dapat disertai gejala minimal maupun tidak bergejala, (2)Stadium
prodromal yang menunjukkan gejala demam, konjungtivitis, pilek, dan batuk yang
meningkat serta ditemukannya enantem pada mukosa (bercak Koplik), dan
(3)Stadium erupsi yang ditandai dengan keluarnya ruam makulopapular yang
didahului dengan meningkatnya suhu badan.
Angka kejadian campak di Indonesia sejak tahun 1990 sampai 2002 masih tinggi
sekitar 3000-4000 per tahun demikian pula frekuensi terjadinya kejadian luar biasa
tampak meningkat dari 23 kali per tahun menjadi 174. Namun case fatality rate telah
dapat diturunkan dari 5,5% menjadi 1,2%. Umur terbanyak menderita campak adalah
<12> Transmisi campak terjadi melalui udara, kontak langsung maupun melalui
droplet dari penderita saat gejala yang ada minimal bahkan tidak bergejala. Penderita
masih dapat menularkan penyakitnya mulai hari ke-7 setelah terpajan hingga 5 hari
setelah ruam muncul. Biasanya seseorang akan mendapat kekebalan seumur hidup
bila telah sekali terinfeksi oleh campak.
ETIOLOGI
Virus campak merupakan virus RNA famili paramyxoviridae dengan genus Morbili
virus. Sampai saat ini hanya diketahui 1 tipe antigenik yang mirip dengan virus
Parainfluenza dan Mumps. Virus bisa ditemukan pada sekret nasofaring, darah dan
urin paling tidak selama masa prodromal hingga beberapa saat setelah ruam muncul.
Virus campak adalah organisme yang tidak memiliki daya tahan tinggi apabila berada
di luar tubuh manusia. Pada temperatur kamar selama 3-5 hari virus kehilangan 60%
sifat infektifitasnya. Virus tetap aktif minimal 34 jam pada temperatur kamar, 15
minggu di dalam pengawetan beku, minimal 4 minggu dalam temperatur 35˚C,
beberapa hari pada suhu 0˚C, dan tidak aktif pada pH rendah.
11

EPIDEMIOLOGI
Biasanya penyakit ini timbul pada masa anak dan kemudian menyebabkan kekebalan
seumur hidup. Usia puncak insidens penyakit ini adalah umur 5-10 tahun, di negara
yang belum berkembang insidens tertinggi pada umur 2 tahun. Wabah terjadi pada
kelompok anak yang rentan terhadap campak, yaitu di daerah dengan populasi balita
banyak mengidap gizi buruk dan daya tahan tubuh yang lemah. Hampir semua anak
Indonesia yang mencapai usia 5 tahun pernah terserang penyakit campak, walaupun
yang dilaporkan hanya sekitar 30.000 kasus pertahun. Kejadian luar biasa campak
lebih sering terjadi di daerah pedesaan terutama karena akses pelayanan kesehatan
yang sulit, khususnya dalam program imunisasi. Di daerah transmigrasi sering terjadi
terjadi wabah dengan angka kematian yang tinggi. Daerah urban yang padat dan
kumuh merupakan daerah rawan dan sumber kejadian luar biasa terhadap penyakit
yang sangat menular seperti campak1.
PATOLOGI
Lesi pada campak terutama terdapat pada kulit., membran mukosa nasofaring,
bronkus, saluran pencernaan, dan konjungtiva. Di sekitar kapiler terdapat eksudat
serosa dan proliferasi dari sel mononuklear dan beberapa sel polimorfonuklear.
Karakteristik patologi dari Campak ialah terdapatnya distribusi yang luas dari sel
raksasa berinti banyak yang merupakan hasil dari penggabungan sel. Dua tipe utama
dari sel raksasa yang muncul adalah (1) sel Warthin-Findkeley yang ditemukan pada
sistem retikuloendotel (adenoid, tonsil, appendiks, limpa dan timus) dan (2) sel epitel
raksasa yang muncul terutama pada epitel saluran nafas. Lesi di daerah kulit terutama
terdapat di sekitar kelenjar sebasea dan folikel rambut. Terdapat reaksi radang umum
pada daerah bukal dan mukosa faring yang meluas hingga ke jaringan limfoid dan
membran mukosa trakeibronkial. Pneumonitis intersisial karena virus campak
menyebabkan terbentuknya sel raksasa dari Hecht. Bronkopneumonia yang terjadi
mungkin disebabkan infeksi sekunder oleh bakteri.Pada kasus encefalomyelitis
terdapat demyelinisasi vaskuler dari area di otak dan medula spinalis.
PATOGENESIS
Campak merupakan infeksi virus yang sangat menular, dengan sedikit virus yang
infeksius sudah dapat menimbulkan infeksi pada seseorang. Lokasi utama infeksi
virus campak adalah epitel saluran nafas nasofaring. Infeksi virus pertama pada
12

saluran nafas sangat minimal. Kejadian yang lebih penting adalah penyebaran
pertama virus campak ke jaringan limfatik regional yang menyebabkan terjadinya
viremia primer. Setelah viremia primer, terjadi multiplikasi ekstensif dari virus
campak yang terjadi pada jaringan limfatik regional maupun jaringan limfatik yang
lebih jauh. Multiplikasi virus campak juga terjadi di lokasi pertama infeksi. Selama
lima hingga tujuh hari infeksi terjadi viremia sekunder yang ekstensif dan
menyebabkan terjadinya infeksi campak secara umum. Kulit, konjungtiva, dan saluran
nafas adalah tempat yang jelas terkena infeksi, tetapi organ lainnya dapat terinfeksi
pula. Dari hari ke-11 hingga 14 infeksi, kandungan virus dalam darah, saluran nafas,
dan organ lain mencapai puncaknya dan kemudian jumlahnya menurun secara cepat
dalam waktu 2 hingga 3 hari. Selama infeksi virus campak akan bereplikasi di dalam
sel endotel, sel epitel, monosit, dan makrofag. Daerah epitel yang nekrotik di
nasofaring dan saluran pernafasan memberikan kesempatan serangan infeksi bakteri
sekunder berupa bronkopneumonia, otitis media, dan lainnya. Dalam keadaan
tertentu, adenovirus dan herpes virus pneumonia dapat terjadi pada kasus campak.
Tabel 1.
Patogenesis infeksi campak tanpa penyulit
Hari Manifestasi
0 Virus campak dalam droplet kontak dengan permukaan epitel
nasofaring atau kemungkinan konjungtiva Infeksi pada sel epitel
dan multiplikasi virus
1-2 Penyebaran infeksi ke jaringan limfatik regional
2-3 Viremia primer
3-5 Multiplikasi virus campak pada epitel saluran nafas di tempat
infeksi pertama, dan pada RES regional maupun daerah yang jauh
5-7 Viremia sekunder
7-11 Manifestasi pada kulit dan tempat lain yang bervirus, termasuk
saluran nafas
11-14 Virus pada darah, saluran nafas dan organ lain
15-17 Viremia berkurang lalu hilang, virus pada organ menghilang
MANIFESTASI KLINIS
13

Stadium inkubasi
Masa inkubasi campak berlangsung kira-kira 10 hari (8 hingga 12 hari). Walaupun
pada masa ini terjadi viremia dan reaksi imunologi yang ekstensif, penderita tidak
menampakkan gejala sakit.
Stadium prodromal
Manifestasi klinis campak biasanya baru mulai tampak pada stadium prodromal yang
berlangsung selama 2 hingga 4 hari. Biasanya terdiri dari gejala klinik khas berupa
batuk, pilek dan konjungtivitis, juga demam. Inflamasi konjungtiva dan fotofobia
dapat menjadi petunjuk sebelum munculnya bercak Koplik. Garis melintang
kemerahan yang terdapat pada konjungtuva dapat menjadi penunjang diagnosis pada
stadium prodromal. Garis tersebut akan menghilang bila seluruh bagian konjungtiva
telah terkena radang Koplik spot yang merupakan tanda patognomonik untuk campak
muncul pada hari ke-10±1 infeksi. Koplik spot adalah suatu bintik putih keabuan
sebesar butiran pasir dengan areola tipis berwarna kemerahan dan biasanya bersifat
hemoragik. Tersering ditemukan pada mukosa bukal di depan gigi geraham bawah
tetapi dapat juga ditemukan pada bagian lain dari rongga mulut seperti palatum, juga
di bagian tengah bibir bawah dan karunkula lakrimalis. Muncul 1 – 2 hari sebelum
timbulnya ruam dan menghilang dengan cepat yaitu sekitar 12-18 jam kemudian.
Pada akhir masa prodromal, dinding posterior faring biasanya menjadi hiperemis dan
penderita akan mengeluhkan nyeri tenggorokkan.
Stadium erupsi
Pada campak yang tipikal, ruam akan muncul sekitar hari ke-14 infeksi yaitu pada
saat stadium erupsi. Ruam muncul pada saat puncak gejala gangguan pernafasan dan
saat suhu berkisar 39,5˚C. Ruam pertama kali muncul sebagai makula yang tidak
terlalu tampak jelas di lateral atas leher, belakang telinga, dan garis batas rambut.
Kemudian ruam menjadi makulopapular dan menyebar ke seluruh wajah, leher,
lengan atas dan dada bagian atas pada 24 jam pertama. Kemudian ruam akan menjalar
ke punggung, abdomen, seluruh tangan, paha dan terakhir kaki, yaitu sekitar hari ke-2
atau 3 munculnya ruam. Saat ruam muncul di kaki, ruam pada wajah akan
menghilang diikuti oleh bagian tubuh lainnya sesuai dengan urutan munculnya. Saat
awal ruam muncul akan tampak berwarna kemerahan yang akan tampak memutih
dengan penekanan. Saat ruam mulai menghilang akan tampak berwarna kecokelatan
14

yang tidak memudar bila ditekan. Seiring dengan masa penyembuhan maka
muncullah deskuamasi kecokelatan pada area konfluensi. Beratnya penyakit
berbanding lurus dengan gambaran ruam yang muncul. Pada infeksi campak yang
berat, ruam dapat muncul hingga menutupi seluruh bagian kulit, termasuk telapak
tangan dan kaki. Wajah penderita juga menjadi bengkak sehingga sulit dikenali.
DIAGNOSIS
Diagnosis campak biasanya cukup ditegakkan berdasarkan gejala klinis. Pemeriksaan
laboratorium jarang dilakukan. Pada stadium prodromal dapat ditemukan sel raksasa
berinti banyak dari apusan mukosa hidung. Serum antibodi dari virus campak dapat
dilihat dengan pemeriksaan Hemagglutination-inhibition (HI), complement fixation
(CF), neutralization, immune precipitation, hemolysin inhibition, ELISA, serologi
IgM-IgG, dan fluorescent antibody (FA). Pemeriksaan HI dilakukan dengan
menggunakan dua sampel yaitu serum akut pada masa prodromal dan serum sekunder
pada 7 – 10 hari setelah pengambilan sampel serum akut. Hasil dikatakan positif bila
terdapat peningkatan titer sebanyak 4x atau lebih. Serum IgM merupakan tes yang
berguna pada saat munculnya ruam. Serum IgM akan menurun dalam waktu sekitar 9
minggu, sedangkan serum IgG akan menetap kadarnya seumur hidup. Pada
pemeriksaan darah tepi, jumlah sel darah putih cenderung menurun. Pungsi lumbal
dilakukan bila terdapat penyulit encephalitis dan didapatkan peningkatan protein,
peningkatan ringan jumlah limfosit sedangkan kadar glukosa normal.
ANAMNESIS2
Adanya demam tinggi terus menerus 38,50C atau lebih disertai batuk, pilek,
nyeri menelan, mata merah dan silau bila terkena cahaya (fotofobia),
seringkali diikuti diare.
Pada hari ke 4-5 demam timbul ruam kulit didahului oleh suhu yang
meningkat lebih tinggi dari semula. Pada saat ini anak dapat mengalami
kejang demam.
Pada saat ruam timbul, batuk dan diare dapat bertambah parah sehingga anak
mengalami sesak nafas atau dehidrasi. Adanya kulit kehitaman dan bersisik
(hiperpigmentasi) dapat merupakan tanda penyembuhan.2
PEMERIKSAAN PENUNJANG2
15

Pemeriksaan laboratoium rutin tidak spesifik terhadap campak dan tidak membantu
dalam menegakkan diagnosis. Leukopenia menjadi salah satu tanda campak. Pada
pasien dengan ensefalitis akut, pada pemeriksaan cairan serebrospinal ditemukan
peningkatan protein, limfositik pleositosis, dan kadar glukosa yang normal. Kultur
virus campak belum tersedia secara umum. Pemeriksaan serologis untuk antibody
IgM, yang timbul dalam waktu 1-2 hari setelah ruam dan bertahan selama 1-2 bulan,
memperkuat diagnosis klinis. Pemeriksaan foto rontgen dada dapat memperlihatkan
adanya infiltrate interstitial dan perihiler yang mengindikasikan terjadinya pneumonia
campak atau superinfeksi bakteri. Di amerika serikat kasus yang dicurigai campak
harus dilaporkan segera kepada Departemen kesehatan local atau Negara bagian.3
Darah tepi : jumlah leukosit normal atau meningkat apabila ada
komplikasi ada komplikasi infeksi bakteri. 2
Pemeriksaan untuk komplikasi
Ensefalopati dilakukan pemeriksaan cairan serebrospinalis,
kadar elektrolit darah dan analisa gas darah.
Enteritis : feses lengkap.
Bronkopneumonia : dilakukan pemeriksaan foto dada dan
analisa gas darah. 2
DIAGNOSIS BANDING
Diagnosis banding morbili diantaranya :
1. Roseola infantum. Pada Roseola infantum, ruam muncul saat demam telah
menghilang.
2. Rubella. Ruam berwarna merah muda dan timbul lebih cepat dari campak. Gejala
yang timbul tidak seberat campak.
3. Alergi obat. Didapatkan riwayat penggunaan obat tidak lama sebelum ruam muncul
dan biasanya tidak disertai gejala prodromal.
4. Demam skarlatina. Ruam bersifat papular, difus terutama di abdomen. Tanda
patognomonik berupa lidah berwarna merah stroberi serta tonsilitis eksudativa atau
membranosa.
CAMPAK YANG TERMODIFIKASI
16

Penyakit campak yang termodifikasi muncul pada orang yang hanya memiliki
setengah daya tahan terhadap campak. Hal tersebut dapat diakibatkan riwayat
penggunaan serum globulin maupun pada anak usia kurang dari 9 bulan karena masih
terdapatnya antibodi campak transplasental dari ibu. Ditandai dengan gejala penyakit
yang lebih ringan. Stadium prodromal akan menjadi lebih pendek. Batuk, pilek dan
demam lebih ringan. Bercak Koplik lebih sedikit dan kurang jelas, namun dapat juga
tidak muncul sama sekali. Ruam yang muncul sama dengan infeksi campak klasik,
tetapi tidak bersifat konfluens. Pada beberapa orang, infeksi campak yang
termodifikasi ini dapat tidak memberikan gejala apapun.
CAMPAK ATIFIKAL
Didefinisikan sebagai sindroma klinik yang muncul pada orang yang sebelumnya
telah kebal akibat terpajan pada infeksi campak alamiah. Biasanya muncul pada orang
yang telah mendapat vaksin dari virus campak yang dimatikan Masa inkubasi dari
campak atipikal sama seperti pada campak yang tipikal yaitu sekitar 7 hingga 14 hari.
Stadium prodromal ditandai dengan demam tinggi yang mendadak (39,5˚C sampai
40,6˚C) dan biasanya sakit kepala. Bisa juga didapatkan gejala nyeri perut, mialgia,
batuk non-produktif, muntah, nyeri dada dan rasa lemah. Bercak Koplik jarang
ditemui. Dua atau tiga hari setelah onset penyakit muncullah ruam yang dimulai dari
distal ekstremitas dan menyebar ke arah kepala. Ruam sedikit berwarna kekuningan,
terlihat jelas pada pergelangan tangan dan kaki serta terdapat juga pada telapak tangan
dan kaki. Ruam dapat berbentuk vesikel dan terasa gatal. Pada campak atipikal dapat
muncul efusi pleura, sesak nafas, hepatosplenomegali, hiperestesia, rasa lemah
maupun paresthesia. Diagnosis dari campak atipikal dapat ditegakkan melalui tes
serologis. Bila sampel serum awal diambil sebelum atau pada saat onset ruam, CF dan
titer HI biasanya kurang dari 1:5. Pada hari ke-10 infeksi kedua titer akan meningkat
mencapai 1:1280 atau lebih. Pada campak yang tipikal, di hari ke-10 infeksi titer
jarang melebihi 1:160. Penyulit Campak menjadi berat pada pasien dengan gizi buruk
dan anak berumur lebih kecil. Kebanyakan penyulit campak terjadi bila ada infeksi
sekunder oleh bakteri. Beberapa penyulit campak adalah :
a) Bronkopneumonia
17

Merupakan salah satu penyulit tersering pada infeksi campak. Dapat disebabkan oleh
invasi langsung virus campak maupun infeksi sekunder oleh bakteri (Pneumococcus,
Streptococcus, Staphylococcus, dan Haemophyllus influenza). Ditandai dengan
adanya ronki basah halus, batuk, dan meningkatnya frekuensi nafas. Pada saat suhu
menurun, gejala pneumonia karena virus campak akan menghilang kecuali batuk yang
masih akan bertahan selama beberapa lama. Bila gejala tidak berkurang, perlu
dicurigai adanya infeksi sekunder oleh bakteri yang menginvasi mukosa saluran nafas
yang telah dirusak oleh virus campak. Penanganan dengan antibiotik diperlukan agar
tidak muncul akibat yang fatal.
b) Encephalitis
Komplikasi neurologis tidak jarang terjadi pada infeksi campak. Gejala encephalitis
biasanya timbul pada stadium erupsi dan dalam 8 hari setelah onset penyakit.
Biasanya gejala komplikasi neurologis dari infeksi campak akan timbul pada stadium
prodromal. Tanda dari encephalitis yang dapat muncul adalah : kejang, letargi, koma,
nyeri kepala, kelainan frekuensi nafas, twitching dan disorientasi. Dugaan penyebab
timbulnya komplikasi ini antara lain adalah adanya proses autoimun maupun akibat
virus campak tersebut.
c) Subacute Slcerosing Panencephalitis (SSPE)
Merupakan suatu proses degenerasi susunan syaraf pusat dengan karakteristik gejala
terjadinya deteriorisasi tingkah laku dan intelektual yang diikuti kejang. Merupakan
penyulit campak onset lambat yang rata-rata baru muncul 7 tahun setelah infeksi
campak pertama kali. Insidensi pada anak laki-laki 3x lebih sering dibandingkan
dengan anak perempuan. Terjadi pada 1/25.000 kasus dan menyebabkan kerusakan
otak progresif dan fatal. Anak yang belum mendapat vaksinansi memiliki risiko 10x
lebih tinggi untuk terkena SSPE dibandingkan dengan anak yang telah mendapat
vaksinasi.
d) Konjungtivitis
Konjungtivitis terjadi pada hampir semua kasus campak. Dapat terjadi infeksi
sekunder oleh bakteri yang dapat menimbulkan hipopion, pan oftalmitis dan pada
akhirnya dapat menyebabkan kebutaan.
e) Otitis Media
Gendang telinga biasanya hiperemi pada fase prodromal dan stadium erupsi.
f) Diare
18

Diare dapat terjadi akibat invasi virus campak ke mukosa saluran cerna sehingga
mengganggu fungsi normalnya maupun sebagai akibat menurunnya daya tahan
penderita campak.
g) Laringotrakheitis
Penyulit ini sering muncul dan kadang dapat sangat berat sehingga dibutuhkan
tindakan trakeotomi.
h) Jantung
Miokarditis dan perikarditis dapat menjadi penyulit campak. Walaupun jantung
seringkali terpengaruh efek dari infeksi campak, jarang terlihat gejala kliniknya.
i) Black measles
Merupakan bentuk berat dan sering berakibat fatal dari infeksi campak yang ditandai
dengan ruam kulit konfluen yang bersifat hemoragik. Penderita menunjukkan gejala
encephalitis atau encephalopati dan pneumonia. Terjadi perdarahan ekstensif dari
mulut, hidung dan usus. Dapat pula terjadi koagulasi intravaskuler diseminata.
PENATALAKSANAAN
Pengobatan bersifat suportif dan simptomatis, terdiri dari istirahat, pemberian cairan
yang cukup, suplemen nutrisi, antibiotik diberikan bila terjadi infeksi sekunder, anti
konvulsi apabila terjadi kejang, antipiretik bila demam, dan vitamin A 100.000 Unit
untuk anak usia 6 bulan hingga 1 tahun dan 200.000 Unit untuk anak usia >1 tahun.
Vitamin A diberikan untuk membantu pertumbuhan epitel saluran nafas yang rusak,
menurunkan morbiditas campak juga berguna untuk meningkatkan titer IgG dan
jumlah limfosit total. Indikasi rawat inap bila hiperpireksia (suhu >39,5˚C), dehidrasi,
kejang, asupan oral sulit atau adanya penyulit. Pengobatan dengan penyulit
disesuaikan dengan penyulit yang timbul.
Apabila terdapat penyulit , maka dilakukan pengobatan untuk mengatasi penyulit
yang timbul yaitu : 1
Bronkopneumonia
Diberikan antibiotic ampisilin 100 mg/kgBB/hari dalam 4 dosis intravena
dikombinasikan dengan kloramfenikol 75 mg/kgBB/ hari intravena dalam 4
dosis, sampai gejala sesak berkurang dan pasien dapat minum obat per oral.
Antibiotic diberikan sampai 3 hari demam reda. Apabila dicurigai infeksi
spesifik, maka uji tuberculin dilakukan setelah anak sehat kembali (3-4
minggu kemudian) oleh karena uji tuberculin biasanya negative (anergi) pada
19

saat anak menderita campak. Gangguan reaksi delayed hypersensitivity
disebabkan oleh sel limfosit T yang terganggu fungsinya.
Enteritis
Pada keadaan berat anak mudah jatuh dalam dehidrasi. Pemberian cairan
intravena dapat dipertimbangkan apabila terdapat enteritis +dehidrasi.
Otitis media
Seringkali disebabkan oleh karena infeksi sekunder, sehingga perlu diberikan
antibiotic kotrimoksazol – sulfametokzasol ( TMP 4 mg / kgBB/ hari dibagi
dalam 2 dosis)
Ensefalopati
Perlu reduksi jumlah pemberian cairan hingga 3-4 kebutuhan untuk
mengurangi edema otak, disamping pemberian kortikosteroid. Perlu dilakukan
koreksi elektrolit dan gangguan gas darah. 1
PENCEGAHAN
Pencegahan terutama dengan melakukan imunisasi campak. Imunisasi Campak di
Indonesia termasuk Imunisasi dasar yang wajib diberikan terhadap anak usia 9 bulan
dengan ulangan saat anak berusia 6 tahun dan termasuk ke dalam program
pengembangan imunisasi (PPI). Imunisasi campak dapat pula diberikan bersama
Mumps dan Rubela (MMR) pada usia 12-15 bulan. Anak yang telah mendapat MMR
tidak perlu mendapat imunisasi campak ulangan pada usia 6 tahun. Pencegahan
dengan cara isolasi penderita kurang bermakna karena transmisi telah terjadi sebelum
penyakit disadari dan didiagnosis sebagai campak.
PROGNOSIS
Campak merupakan penyakit self limiting sehingga bila tanpa disertai dengan
penyulit maka prognosisnya baik.
ANALISIS KASUS DAN KESIMPULAN
Pada pasien ini di temukan gejala klinis yang khas yaitu demam yang terus –
menerus, batuk, pilek, diare, sesak nafas dan munculnya bercak – bercak merah di
seluruh tubuh. Dari gejala klinis diatas dapat ditegak diagnosis Campak.
Penyakit campak merupakan salah satu penyakit menular dengan tingkat insidensi
yang tinggi pada anak-anak. Penularan yang cepat, terutama pada kelompok dengan
20

daya tahan imun rendah, kepadatan yang tinggi, serta kurangnya akses pelayanan
kesehatan dan pelaksanaan vaksinasi, terutama di daerah pedesaaan. Kematian pada
campak sering kali disebabkan oleh komplikasi-komplikasinya, seperti pneumonia
dan ensefalitis. Penyakit ini dapat dicegah melalui vaksinasi, karena vaksin campak
telah terbukti efektif menurunkan insidensi penyakit.
Kemudian pada kasus di temukan juga leukositosis yaitu peningkatan leukosit, dan di
sini dapat dipikirkan juga infeksi sekunder. Pada pemeriksaan laboratorium juga
didapatkan ketidakseimbangan elektrolit yang kemudian diatasi dengan pemberian
cairan ade kuat melalui infuse.
DAFTAR PUSTAKA
1. Marcdante KJ, Kliegman RM, Jenson HB, Behrman RE. Nelson ilmu
kesehatan anak esensial. Edisi ke -6. Jakarta: IDAI; 2014
2. Price SA, Wilson LM. Patofisiologi : Konsep klinis proses-proses penyakit.
Edisi 6. Jakarta: EGC; 2005.
3. Soegeng Soegijanto,dkk. Buku Ajar Ilmu Kesehatan Anak, Infeksi & Penyakit
Tropis. Edisi I. Jakarta: FKUI; 2002. p 125-136.
4. Hull D, Johnston DI. Dasar-dasar pediatri. Jakarta: EGC; 2008.
5. Soedarmo SSP, Garna H, Hadinegoro SRS, Satari HI.editor. Buku ajar infeksi
& pediatri tropis. Edisi ke-2. Jakarta: IDAI; 2008.
6. Ranuh IGNG, Suyitno H, Hadinegoro SS, Kartasasmita CB,
Ismoedijanto, Soedjatmiko.editor. Pedoman imunisasi di indonesia. Edisi ke-5.
Jakarta: IDAI; 2014.
7. T.H. Rampengan, I.R. Laurentz. Penyakit Infeksi Tropik pada Anak. Jakarta:
EGC ; 2009.Hal. 90.
8. Behrman RE, Kliegman RM. Nelson esensi pediatri. Jakarta: EGC; 2010.
9. Herry Garna, Alex Chaerulfatah, Azhali MS, Djatnika Setiabudi. Morbili.
Pedoman Diagnosis dan Terapi Ilmu Kesehatan Anak. Edisi III. 2005. Bagian
Ilmu Kesehatan Anak FK UNPAD : Bandung. p 234-236
10. Nelson E waldo, et.al, Morbili dalam Bab infeksi virus Buku ilmu Kesehatan
Anak Volume 2, Edisi 15, EGC, 2000.
21