Abdominal Compartment Syndrom1.doc
-
Upload
jacobmsang -
Category
Documents
-
view
86 -
download
0
Transcript of Abdominal Compartment Syndrom1.doc
Abdominal Compartment Syndrome
1. DefinisiSindrom kompartemen merupakan masalah medis akut setelah cedera pembedahan,di mana peningkatan tekanan (biasanya disebabkan oleh peradangan) di dalam ruang tertutup (kompartemen fasia) di dalam tubuh mengganggu suplai darah atau lebih dikenal dengan sebutan kenaikan tekanan intra-abdomen. Tanpa pembedahan yang cepat dan tepat, hal ini dapat menyebabkan kerusakan saraf dan otot kematian.
Sindrom kompartemen abdominal (ACS) muncul bila disfungsi organ terjadi sebagai hasil dari hipertensi intra-abdomen. Sindrom ini didefinisikan dengan menetap atau berulangnya tekanan intra-abdomen lebih dari 20 mmHg atau tekanan perfusi abdomen kurang dari 60 mmHg dengan disertai onset satu atau lebih kegagalan sistem organ. Tekanan intra-abdomen normal antara 0-5 mmHg, tapi pada pasien dewasa yang kritis normal IAP dapat mencapai antara 5-7mmHg.
Hipertensi intra-abdomen didefinisikan dengan menetap atau berulangnya tekanan intra-abdomen (IAP) lebih dari 12 mmHg atau tekanan perfusi abdomen (APP) kurang dari 60 mmHg, dimana tekanan perfusi abdomen:
(APP) = tekanan arteri rata-rata (MAP) tekanan intra-abdomen (IAP)
Berbeda dengan hipertensi intra-abdomen (IAH), sindrom kompartemen abdominal tidak diberi tingkatan tetapi lebih didasarkan sebagai fenomena.
Sindrom kompartemen abdominal adalah suatu kondisi yang sangat berpotensi akan terjadinya kematian, hal ini dapat diakibatkan oleh beberapa kasus yang menyebabakan hipertensi intra-abdominal; penyebab tersering adalah trauma tumpul abdominal. Peningkatan tekanan intra-abdominal menyebabkan hipoperfusi dan iskemik usus besar, dan selaput perut lainnya. Efek patofisiologi termasuk pelepasan sitokin, oksigen radikal bebas, dan penurunan produksi sel (adenosine triphosphat). Proses ini memungkinkan terjadinya translokasi bakteri yang berasal dari usus dan edema usus besar, yang merupakan faktor pencetus terjadinya sindrom disfungsi organ pada pasien. Konsekuensi dari sindrom kompartemen abdomen sangat besar dan mempengaruhi banyak sistem vital pada tubuh. Hemodinamik, respirasi, renal, dan abnormalitas neurologi adalah bagian-bagian yang dipengaruhi sindrom kompartemen abdomen. Penatalaksanaan medis berupa laparatomi. Asuhan keperawatan berupa keterlibatan perawat terhadap monitoring kondisi klien, termasuk ukuran tekanan intra-abdominal.
ACS dapat dibagi menjadi 3 berdasarkan penyebabnya :
1. Primer atau ACS akut : jika patologi intra-abdominal terjadi secara langsung di bagian proksimal.
2. ACS sekunder : tidak terdapat luka intra-abdominal, tetapi di luar abdominal yang dikarenakan akumulasi cairan.
3. ACS kronik : jika disebabkan oleh sirosis dan asites (biasanya pada stadium lanjut ACS).Pada bagian gawat darurat dan ICU, klien diduga mengalami ACS jika terjadi metabolik asidosis, penurunan output urin, dan penurunan curah jantung. Penyebab kasus ini hampir mirip dengan gejala patologis yang lain, seperti hipovolemi.
2.EtiologiSindrom kompartemen abdomen terjadi ketika IAP terlalu tinggi, mirip dengan sindrom kompartemen dalam ekstremitas.
Ada 3 jenis sindrom kompartemen abdomen yang berbeda dan kadang-kadang menyebabkan tumpang tindih.
1) Primer (akut)
a. Menembus trauma
b. Intraperitoneal pendarahan
c. Pankreatitis
d. Eksternal mengompresi kekuatan, seperti puing-puing dari sebuah kendaraan bermotor tabrakan atau setelah struktur besar ledakan
e. Patah tulang panggul
f. Pecahnya aneurisma aorta perut
g. Perforasi ulkus peptikum
2) Sekunder
Sekunder ACS dapat terjadi pada pasien tanpa cedera intra-abdomen, ketika cairan terakumulasi dalam volume yang cukup untuk menyebabkan IAH.
a. Resusitasi dengan volume besar menunjukkan peningkatan risiko signifikan ketika diberikan cairan lebih dari 3 L.
b. Area luka bakar yang luas dan tebal menunjukkan sindrom kompartemen abdomen dalam waktu 24 jam pada pasien luka bakar yang menerima rata-rata dari 237 mL / kg selama 12-jam dalam 2 periode (Hobson et al,2002)
c. Menembus atau trauma tumpul tanpa cedera diidentifikasi
d. Pascaoperasi
e. Pengepakan dan penutupan fasia utama, yang meningkatkan insiden
f. Sepsis
3) Kronis
a. Peritoneal dialysis
b. Morbid obesitas
c. Serosis
d. Meigs sindrom (kumpulan dari asites, efusi pleura,dan tumor jinak ovarium)
3. Faktor Resiko1. Penurunan daya komplians dinding abdomen
a. Gagal napas akut khususnya dengan tekanan intra-thorakal yang meningkat.
b. Pembedahan abdomen dengan jahitan primer fasia tertutup yang ketat.
c. Trauma mayor/ luka bakar
d. Posisi telungkup, tinggi kepala bed > 30 derajat
e. Indeks massa tubuh yang tinggi, obesitas
2. Peningkatan isi intra-lumen
Gastroparesis, Ileus, pseudo-obstruksi kolon
3. Peningkatan isi abdomen
Hemoperitoneum / pneumoperitoneum, Ascites / disfungsi hati
4. Kebocoran kapiler/ resusitasi cairan
a. Asidosis
b. Politransfusi (>10 unit darah / 24 jam)
c. Koagulopati (platelet 15 detik atau partial thromboplastin time (PTT) > 2kali normal atau international standardised ratio (INR) > 1.5)
d. Resusitasi cairan yang masif (> 5 L / 24 jam), Pankreatitis, Oliguria, Sepsis
e. Trauma mayor/ luka bakar, laparotomi kontrol kerusakan.
4.PatofisiologiSetiap kelainan yang meningkatkan tekanan dalam rongga perut dapat menimbulkan hipertensi intra-abdomen. Dalam beberapa situasi, seperti pankreatitis akut atau pecahnya aneurisma aorta abdominal. Obstruksi mekanis usus halus dan pembesaran abdomen bisa menimbulkan hipertensi intra abdomen. Namun, trauma tumpul abdomen dengan perdarahan intra-abdomen dari lienalis, hati, dan cedera mesenterika adalah penyebab paling umum dari hipertensi intra-abdomen.pembedahan perut dengan tujuan untuk mengendalikan pendarahan juga dapat meningkatkan tekanan dalam ruang peritoneal. Distensi usus sebagai akibat dari syok hipovolemik dan perpindahan volume yang besar, merupakan penyebab penting hipertensi intra-abdomen, dan selanjutnya mengakibatkan ACS pada pasien trauma.
Pada kondisi syok, vasokonstriksi dimediasi oleh system syaraf simpatik mengakibatkan kurangnya suplai darah ke kulit, otot, ginjal, dan saluran pencernaan, hal ini bertujuan untuk menyuplai jantung dan otak. Redistribusi darah dari usus menghasilkan hipoksia seluler di jaringan usus. Hipoksia ini berhubungan dengan 3 bagian penting dari perkembangan kompensasi positif yang mencirikan pathogenesis hipertensi intra-abdomendan perkembangannya menjadi ACS :
1. Pelepasan sitokinin
2. Pembentukan oksigen radikal bebas
3. Penurunan produksi adenosine trifosfat pada sel
Sebagai respon terhadap jaringan yang mengalami hipoksia, maka sitokinin dilepaskan. Molekul-molekul ini meningkatkan vasodilatasi dan meningkatkan permeabilitas kapiler yang mengarah pada terjadinya edema. Setelah seluler mengalami reperfusi, oksigen radikal bebas dihasilkan. Agen ini memiliki efek toksik pada membran sel yang kondisinya diperparah oleh adanya sitokinin, yang merangsang pelepasan radikal lebih banyak lagi. Selain itu, kurangnya penghantaran oksigen ke jaringan yang mengalami keterbatasan produksi adenosine triphosphat dan penurunan persediaan dari adenosine triphosphat ini tergantung pada aktivitas seluler. (Paula Richard, 2009)
Yang terkena dampak adalah pompa natrium-kalium. Efisien fungsi pompa sangat penting untuk peraturan intraseluler elektrolit. Ketika pompa gagal, terjadi kebocoran natrium ke dalam sel sehingga menarik air. Sel membengkak, selaput kehilangan integritas, isi intraseluler keluar ke ekstraseluler dan mengakibatkan inflamasi (peradangan). Inflamasi dengan cepat berubah menjadi edema, sebagai akibat dari kebocoran kapiler, dan jaringan di usus semakin membengkak akibat dari semakin meningkatnya tekanan intra-abdomen. Pada awal tekanan, perfusi usus terganggu, hipoksia seluler, kematian sel, peradangan, edema terus berlanjut. (Pleva Mayzlk, J. 2004)
Jadi, pada hipertensi intra-abdomen dapat menyebabkan vasokonstriksi sehingga terjadi peningkatan tekanan intra-abdomen. Apabila tekanan intra-abdomen terus meningkat, dapat menyebabkan terjadinya penurunan perfusi jaringan dan akhirnya terjadi edema yang juga dapat memperparah peningkatan tekanan intra-abdomen. Meningkatnya tekanan intra-abdomen inilah yang akhirnya menyebabkan kompartement sindrom abdominal.
Patofisiologi dampak ACS pada berbagai sistem organ :a. Disfungsi ginjalDisfungsi ginjal merupakan dampak yang paling sering terjadi. Efek klasik IAH/ACS pada system ginjal yaitu oliguria hingga menjadi anuria dengan IAP yang meningkat. IAP 1520 mmHg dapat terjadi oliguria, sementara IAP lebih dari 30 mmHg dapat terjadi anuria. Mekanisme terjadinya disfungsi ginjal terdapat banyak faktor. ACS membuat gangguan pada kardiovaskular dengan menurunkan curah jantung sehingga menurunkan aliran arteri ginjal, meningkatkan resistensi vaskular ginjal, menurunkan filtrasi glomerulus dan kompresi vena ginjal.b. Disfungsi paruPeningkatan IAP berdampak langsung pada fungsi paru. Komplians paru mengalami resultan reduksi progresif pada kapasitas total paru, kapasitas residu fungsional dan volume residu. Ini ditunjukkan secara klinis dengan elevasi hemidiafragma pada radiografi dada. Perubahan ini ditunjukkan pada IAP diatas 15 mmHg. Terjadi kegagalan respirasi selanjutnya akibat hipoventilasi dari hasil elevasi progresif IAP. Resistensi vascular paru meningkat sebagai hasil dari pengurangan tekanan oksigen alveolus dan peningkatan tekanan intra-torak. Pada akhirnya, disfungsi organ paru ditunjukkan dengan keadaan hipoksia, hiperkapnia dan peningkatan tekanan ventilasic. Disfungsi jantungPeningkatan IAP secara konsisten berkorelasi dengan penurunan curah jantung.Ini ditinjukkan pada IAP diatas 20 mmHg. Penurunan jurah jantung merupakanhasil dari penurunan alur balik vena jantung dari kompresi langsung pada venacava dan vena porta. Peningkatan tekanan intra-thorak juga membuat penurunan aliran vena cava superior dan inferior. Resistensi maksimal aliran darah vena cava terjadi di hiatus cavum diafragma. Ini berhubungan dengan gradient tekanan tiba-tiba antara abdomen dan rongga dada. Peningkatan tekanan intra-thorak menyebabkan kompresi jantung dan pengurangan volume akhir diastolik. Kenaikan resistensi vascular sistemik berasal dari efek gabungan vasokonstriksi arteriolar dan IAP yang meningkat. Gangguan ini membuat stroke volume berkurang dimana hanya satu-satunya yang dikompensasi dengan meningkatkan detak jantung dan kontraktilitas. Kurva Starling kemudian bergeser ke bawah dan ke kanan dan curah jantung secara progresif menurun dengan IAP yang meningkat. Kelainan ini terjadi eksaserbasi bersamaan dengan hipovolemia.Perubahan hemodinamik signifikan ditunjukkan pada IAP diatas 20 mmHg.d. Disfungsi hepar Penurunan aliran darah arteri hepatic, vena porta dan sirkulasi mikro berhubungan dengan IAH. Ketika babi yang teranestesi IAP-nya meningkat hingga 20 mmHg, kebalikan dari Q konstan dan tekanan arteri rata-rata, aliran arteri hepatic berkurang hingga 55%, aliran vena porta menurun hingga 35% dan aliran sirkulasimikro hepatic berkurang hingga 29% dibandingkan dengan control. Penurunan pada aliran sirkulasi mikro hepatik yang sama juga terjadi pada pasien dengan kolesistektomi per laparoskopi. Pasien dengan trauma kemungkinan meningkat resiko sekunder terhadap penurunan aliran darah portal dan visceral yang terjadiselama syoke. Disfungsi Splaknik Sama seperti dampak yang terjadi pada hati, ginjal dan vena cava inferior, efek predominan dari peningkatan IAP juga mengurangi perfusi splaknik. Hipoperfusisplaknik dapat terlihat pada IAP 15 mmHg dengan laporan kasus iskemiaintestinal yang memerlukan intervensi operatif setelah laparoskopik elektif mempertahankan 15 mmHg pneumoperitonium. Bagaimanapun aliran darah arterimesenterikum, mukosa usus, dan vena porta telah menurun dengan peningkatan IAP. Ini dapat diukur pada pengaturan klinis dengan tonometri gaster yangmengindikasikan penurunan perfusi pada perut. Sebuah studi menunjukkan bahwapenurunan perfusi gaster disimpulkan dengan penurunan pHi gaster yangberkurang lebih awal dari tanda-tanda ACS (oliguria, tekanan puncak inspirasimeningkat). Penurunan perfusi gastrointestinal ini terjadi tidak bergantung pada penurunan Q. IAP yang meningkat juga menunjukkan tekanan vena porta yangmeningkat. Ini kemungkinan salah satu factor kontribusi pada patofisiologi varises esophagus pada pasien dengan gagal hati. Meningkatnya IAP hingga 10 mmHgmenghasilkan peningkatan tekanan varises, volume, radius dan ketegangan dinding. Sebagai tambahan, penurunan perfusi splaknik dan cedera reperfusi ditunjukkan dengan produksi sitokin dari usus. Ini berperan dalam perkembangan komplikasi septic dan atau sindrom respon inflamasi sistemik (SIRS) dankegagalan organ multipel.f. Disfungsi system saraf pusatMeskipun ACS tidak menyebabkan kegagalan system saraf pusat, terdapathubungan erat antara IAH dan ICP yang meningkat dengan reduksi sekunder pada CPP yang ditunjukkan pada dua hewan percobaan. Ini akibat mekanismepeningkatan tekanan intrathora dimana dihasilkan dari IAH, elevasi media padadiafragma. Peningkatan tekanan intra-thorak meningkatkan tekanan vena jugular dan ICP. Pasien dengan ACS secara klinis dan ICP yang meningkat telahterkoreksi ICP dengan laparotomi dekompresi. Dengan demikian pemantauan IAPdisarankan pada pasien dengan neurotrauma dan cedera abdomen atau curiga IAHdengan pemikiran untuk dekompresi pada peningkatan ICP.5. Manifestasi KlinisGejala klinis ACS antara lain (Paula Richard MD, 2009) :1. Distensi abdomen yang berat2. Gagal napas yang ditandai dengan PCO2 yang meningkat, volume tidal yang berkurang, tingginya tekanan puncak inspirasi.3. Curah jantung yang menurun4. Tekanan darah yang labil5. pH rendah yang menetap6. Oliguria yang tidak respon terhadap terapi konvensional7. Tekanan intra abdomen yang meningkat (> 40 mm Hg)Gejala klinis yang terjadi pada ACS dikenal dengan 5P (Irga, 2008), yaitu :1. Pain (nyeri), nyeri yang hebat saat peregangan pasif pada otot-otot yang terkena, ketika ada trauma langsung. Nyeri merupakan gejala dini yang paling penting. Terutama jika munculnya nyeri tidak sebanding dengan keadaan klinik (pada anak-anak tampak semakin gelisah atau memerlukan analgesia lebih banyak dari biasanya). Otot yang tegang pada kompartemen merupakan gejala yang spesifik dan sering.2. Pallor (pucat), diakibatkan oleh menurunnya perfusi ke daerah tersebut3. Pulselesness (berkurang atau hilangnya denyut nadi)4. Parastesia (rasa kesemutan)5. Paralysis, merupakan tanda lambat akibat menurunnya sensasi saraf yang berlanjut dengan hilangnya fungsi bagian yang terkena kompartemen sindrom.Sedangkan gejala yang khas pada kompartemen sindrom, yaitu:1. Nyeri yang timbul saat aktivitas, terutama saat olahraga. Biasanya setelah berlari atau beraktivitas selama 20 menit.2. Nyeri bersifat sementara dan akan sembuh setelah beristirahat 15-30 menit3. Terjadi kelemahan atau atrofi otot (Irga, 2008)6. Pemeriksaan Diagnostik1. Laboratorium :a. Comprehensive metabolic panel (CMP)b. Complete blood cell count (CBC)c. Amylase and lipase assessmentd. Prothrombin time (PT), activated partial thromboplastin time (aPTT) bila pasien diberi heparine. Test untuk marker jantungf. Urinalisis and urine drug screeng. Pengukuran level serum laktath. Arterial blood gas (ABG): cara cepat untuk mengukur deficit pH, laktat dan basa.2. Radiografi :a. Abdomen serial untuk melihat udara bebas atau obstruksi usus.b. Radiografi polos abdomen sering tidak berguna dalam mengidentifikasi sindrom kompartemen abdominal.c. CT scan abdomen dapat memberikan banyak temuan. Pada tahun 1999 Pickhardt dkk menemukan gambaran dibawah ini pada pasien dengan sindrom kompartemen abdominal : 1) Round-belly sign distensi abdomen dengan rasio diameter abdomen anteroposterior ke transversal meningkat. (ratio >0.80; P 25 mmHgStudi akhir-akhir ini menunjukkan bahwa penilaian klinis dan pemeriksaan klinis adalah tidak akurat dalam memprediksi IAP pasien. Beberapa metode telah dikembangkan untuk mengukur IAP, yakni dengan cara langsung (misalnya punksi abdomen saat dialisis peritoneal atau laparoskopi) dan secara tidak langsung (misalnya pengukuran tekanan intrabuli, tekanan gaster, colon, atau tekanan uterus). Dari beberapa metode ini, teknik pengukuran tekanan intrabuli telah diterima secara luas di seluruh dunia oleh karena lebih sederhana dan biaya lebih minimal. Dalam usaha untuk melakukan standardisasi dari pengukuran IAP, makan hasil pengukuran IAP dinyatakan dalam mmHg dan diukur saat ekspirasi akhir pada posisi supine setelah menjamin absennya kontraksi otot abdomen. Nilai normal IAP adalah 5-7 mmHg. (Malbrain, 2006). Teknik pengukuran intravesika merupakan cara tidak langsung yang cukup tepat untuk mengukur tekanan intra abdomen. Perubahan tekanan intra peritoneal direfleksikan pada tekanan intravesika. Validasi metode ini menunjukkan bahwa tekanan intra vesika identik dengan tekanan intraperitoneal. (Iberti, 1997).Penanganan harus berdasarkan pada pemeriksaan klinis dengan peningkatan IAP. IAP kritis yang menimbulkan berbagai disfungsi organ bergantung pada keadaan premorbid pasien. Pasien gemuk setiap saat meningkat IAP tetapi telah terkompensasi dengan hal tersebut. Grade I IAH secara umum hanya memerlukan resusitasi volume dengan pemantauan tekanan berkelanjutan. Beberapa pasien tidak membaik keadaannya. Pasien dengan grade II harus ditangani berdasarkan gejalanya. Bila oliguria ringan dengan kompresi jantung dan paru minimal, dapat diresusitasi lebih lanjut dan dilanjutkan dengan memantau tekanan. Bila pasien mengalami cedera intra-kranial atau kompresi berat yang lebih, operasi dekompresi harus dipikirkan. Grades III dan IV ditangani dengan operasi dekompresi. Saat ini sebagian besar penulis menyetujui bahwa tekanan kritis untuk ACS adalah antara 20 hingga 25 mmHg.a. Sistem grade kompartemen abdominalTekanan buli-buli Grade (mmHg) RekomendasiI 1015 Pertahankan normovolemiaII 1625 Resusitasi HipervolemikIII 2635 Dekompresi IV >35 Dekompresi dan re-eksplorasiPilihan terapi medis untuk mengurangi IAP :1. Memperbaiki komplians dinding abdomen- Sedasi dan analgesik- Blokade neuromuskular- Hindari ketinggian kepala tempat tidur > 30 degrees2. Evakuasi isi intra-lumen- Dekompresi nasogaster- Dekompresi rektum- Agent gastro-/colo-prokinetik3. Evakuasi kumpulan cairan abdominal- Parasentesis- Drainase perkutan4. Koreksi keseimbangan cairan positif- Hindari resusitasi cairan berlebih- Diuretik- Koloid / cairan hipertonik- Hemodialisis / ultrafiltrasi5. Organ Pendukung- Pertahankan APP > 60 mmHg dengan vasopressor- Optimalkan ventilasi, alveolar recruitment- Gunakan tekanan jalan napas transmural (tm)- Pplattm = Pplat IAP- Pikirkan untuk menggunakan volumetric preload indices- Jika menggunakan PAOP/CVP, gunakan tekanan transmural- PAOPtm = PAOP - 0.5 * IAP- CVPtm = CVP - 0.5 * IAPTerdapat manajemen nonoperatif pada IAH/ACS yang terdiri dari lima intervensi terapi, tiap terapi mengandung beberapa langkah tingkat terapi :1. Evakuasi isi intralumen2. Evakuasi space-occupying lesion intra-abdomen3. Memperbaiki komplians dinding abdomen4. Optimalkan kebutuhan cairan5. Optimalkan perfusi jaringan regional dan sistemikb. Manajemen pembedahanLaparotomi dekompresi merupakan gold standard dalam penanganan pasien dengan ACS. Pendekatan dekompresi abdomen sangat beragam. Temporary abdominal closure (TAC) telah banyak digunakan sebagai mekanisme mengembalikan dampak akibat peningkatan IAP. Beberapa penulis menganjurkan penggunaan TAC sebagai profilaksis untuk mengurangi komplikasi post operasi dan mempermudah re-eksplorasi yang telah direncanakan. Setelah laparotomi dekompresi, dilakukan temporer abdominal closure yang dilanjutkan dengan permanen abdominal closure pada hari berikutnya.c. Temporary abdominal closureBeberapa metode dari temporary abdominal closure dapat digunakan. Keputusan pertama yang harus dibuat adalah apakah menutup fascia dengan bahan sintetis atau membiarkannya terbuka. Fascia tidak boleh ditutup primer, ini berkaitan dengan tingginya tingkat rekuren dari ACS. Jika fascia ditutup dengan bahan sintetis, berbagai bahan (absorbable/nonabsorbable; porous/nonporous) bisa digunakan. Berbagai tipe dari mesh dapat digunakan termasuk polyglycolic acid (Vicryl), polypropylene (Marlex), atau polytetrafluoroethylene (PTFE). Bahan yang dapat diserap lebih dipilih. Penutup dengan alat burr artificial (Velcro-like), kantung cairan intravena (Bogot bag), kantung kaset x-ray steril, dan kertas Silastic telah digunakan.Jika fasia dibiarkan terbuka dan abdomen penuh, kulit bisa tertutup atau dibiarkan terbuka. Kulit bisa ditutup menggunakan jahitan, penjepit kain, perban lateks Esmarch atau mesh. Jika mesh dijahit ke kulit, akan ditutup dengan adesif drape yang steril dan drape (Vi-drape or Steri Drape). Menjahit bahan sintetis ke kulit bukan ke fasia, mempersiapkan fasia untuk definitive closure berikutnya. Jika penutupan kulit saja menyebabkan peningkatan IAP, kulit dibiarkan terbuka. Usus ditutupi dengan nonadhesive, nonporous materi (seperti tas atau perekat usus terlipat menggantungkan dirinya sendiri sehingga sisi perekat menempel pada dirinya sendiri).Tepi bahan nonadhesive, nonporous diselipkan di bawah tepi dinding abdomen anterior untuk mencegah pengeluaran isi dari usus. Selanjutnya, handuk steril ditempatkan, diikuti oleh tirai perekat (Vidrape atau tirai Steri ) yang menempel pada dinding perut dan mencegah lebih lanjut pengeluaran isi, pengeringan dari usus, dan cairan kerugian dari perut yang terbuka. Aplikasi langsung dari tirai perekat ke usus meningkatkan risiko enterocutaneous fistula dan tidak disarankan.Sebuah cairan irigasi urologis tas dijahit ke kulit dan saluran eksternal ditempatkan untuk mengontrol dan kuantifikasi dari kebocoran cairan atau perdarahan.d. Permanent abdominal closurePenutupan perut permanen dilakukan setelah hipovolemia, hipotermia, coagulapathy, dan asidosis telah diperbaiki; yang biasanya tiga sampai empat hari setelah dekompresi abdomen. Beberapa metode penutupan perut telah dideskripsikan. Primer penutupan fasia dapat dilakukan atau cangkok kulit dapat ditempatkan diikuti oleh dinding perut tertunda rekonstruksi. Setelah mobilisasi signifikan cairan, dimungkinkan untuk menutup fasia tanpa ketegangan yang signifikan. Namun, sebuah "pemisahan bagian" teknik mungkin diperlukan untuk reapproximate fasia.Jika mesh ditempatkan sebagai perut sementara penutupan (sebaiknya bahan yang diserap), jala dapat dibiarkan in situ selama dua minggu kemudian ditutup dengan kulit ketebalan parsial grafts ke jaringan granulasi yang mendasarinya. Jala biasanya akan dimasukkan ke dalam jaringan granulasi pada titik waktu ini. Jika fasia tidak ditutup dan pasien yang tersisa dengan cacat dinding perut, dinding perut rekonstruksi dapat dilakukan enam hingga dua belas bulan kemudian.Berbagai metode rekonstruksi telah dijelaskan, termasuk medial bilateral kemajuan abdominus rektus otot dan fasia dengan atau tanpa sayatan kulit-relaksasi. Expanders jaringan subkutan diikuti oleh flaps kemajuan myocutaneous bilateral juga telah digunakan. Garis tengah perut flap cacat mungkin memerlukan rekonstruksi atau rekonstruksi dengan nonabsorbable mesh.Pasien yang dirawat di ICU sebaiknya diskrining untuk melihat faktor resiko terjadinya IAH/ACS dan dengan kegagalan organ yang baru atau progresif. Biladua atau lebih faktor resiko dijumpai, pengukuran IAP harus dilakukan. Dan bila IAH ditemukan, pengukuran IAP serial harus dilakukan pada pasien tersebut.
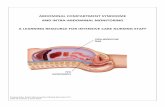
Pengukuran IAP terdiri dari berbagai teknik yaitu penempatan metal intra-abdomen langsung (sudah lama ditinggalkan), tekanan vena kava inferior (beresiko thrombosis dan infeksi), tekanan gaster (jarang digunakan tetapi berguna bila terdapat trauma buli-buli dimana distensi buli merupakan kontraindikasi) dan tekanan buli-buli. Gold standard pengukuran IAP adalah dengan tekanan buli-buli.
Untuk mengukur tekanan buli-buli, suntikkan 50-100 ml saline steril kedalam Foley kateter melalui lubang aspirasi; klem silang selang steril dari drainkantong urin letak distal dari lubang aspirasi; hubungkan ujung selang drainkantong urin ke Foley kateter; lepaskan klem sesaat agar cairan dari buli keluar dan kemudian klem ulang; Y-connect transduser tekanan ke kantong drain melalui lubang aspirasi menggunakan jarum G 16; pastikan IAP dari transduser menggunakan puncak dari tulang simfisis pubis sebagai titik nol dalam posisitelentang. Manometer tangan yang dihubungkan ke Foley kateter melalui kolom cairan di selang dapat digunakan untuk menentukan tekanan sebagai ganti transduser.
8. KomplikasiJika kompartemen sindrom tidak mendapatkan penanganan dengan segera, akan menimbulkan berbagai komplikasi antara lain (Irga, 2008) :1. Nekrosis pada syaraf dan otot dalam kompartemen2. Kontraktur volkman, merupakan kerusakan otot yang disebabkan oleh terlambatnya penanganan sindrom kompartemen sehingga timbul deformitas pada tangan, jari, dan pergelangan tangan karena adanya trauma pada lengan bawah
3. Trauma vascular4. Gagal ginjal akut5. Sepsis6. Acute respiratory distress syndrome (ARDS)9. PrognosisTingkat kematian dengan kasus ACS dilaporkan 10-68% dari pasien yang mengalaminya. Prosentase klien yang dapat bertahan hidup dengan kasus ACS sekitar 53%. Jika sudah diketahui ada tanda-tanda mengalami ACS, maka penatalaksanaan yang harus dilakukan adalah dekompresi laparotomi
10. Asuhan Keperawatan3.1 KASUS SEMUNy. S, 35 tahun datang ke RS Pendidikan Universitas Airlangga dengan keluhan sesak, bagian perut semakin membesar, mual, muntah, dan terjadi oliguria, pasien juga terlihat tampak kurus dan BB semakin menurun. Tekanan darah labil, GCS = 4-5-6. Seminggu sebelum MRS, klien mengeluh nyeri hebat di perut bagian bawah. Sekitar 1 tahun yang lalu Ny. S pernah mengalami kecelakaan dan pernah rawat inap karena mengalami trauma tumpul pada perutnya. 3.2 PENGKAJIAN1. Identitas klien
Identitas klien meliputi nama, umur, jenis kelamin, suku bangsa, agama, pendidikan, pekerjaan, alamat tanggal masuk rumahsakit, diagnose medis.
Nama : Ny.S
Jenis Kelamin : Perempuan
Umur : 35 Tahun
Agama : Islam
Pendidikan : SMP
Pekerjaan : Karyawan Swasta
Alamat : Surabaya
Masuk RS : 1 Mei 2012
2. Keluhan utamaKlien mengeluh nyeri di bagian perut bawah3. Riwayat penyakit saat ini
Klien mengeluh rasa tidak nyaman pada abdomen dan mual muntah. 2 minggu SMRS, klien mengeluh nyeri hebat pada perut bagian bawah saat melakukan aktivitas berat dan mereda dalam keadaan rileks. Saat dalam keadaan nyeri, klien meminum analgesik untuk meredakan nyeri yang klien rasakan. Klien tidak memeriksakan keadaannya tersebut sampai bagian perutnya membesar disertai nyeri hebat dan sesak. 4. Riwayat penyakit dahulu
Sekitar 1 tahun yang lalu, klien pernah kecelakaan dan mengalami trauma tumpul pada perut. Klien mengaku tidak mempunyai penyakit gastritis, apendisitis, asma dan mengaku tidak memiliki riwayat alergi.5. Riwayat penyakit keluarga
Tidak ada
6. Pengkajian psiko-sosio-spiritual
a. Intrapersonal : Klien merasa cemas
b. Interpersonal : -
7. Pemeriksaan Fisik
Pemeriksaan fisik pada klien dengan compartemen sindrom abdomen meliputi pemeriksaan fisik umum per system dari observasi keadaan umum, pemeriksaan tanda-tanda vital, B1 (breathing), B2 (Blood), B3 (Brain), B4 (Bladder), B5 (Bowel), dan B6 (Bone).
a. B1 (Breath) : Sesak, nafas tidak teraturb. B2 (Blood) : Pucat, peningkatan tekanan darah, penurunan nadi
c. B3 (Brain) : Ada perasaan takut. Penampilan yang tidak tenang. Data psikologis Klien nampak gelisah.
d. B4 (Bladder) : Oliguria
e. B5 (Bowel) : Mual, muntah, nafsu makan menurun. Nyeri tekan pada abdomen
f. B6 (Bone) : Kelemahan, lelah
3.3 ANALISIS DATADataEtiologiMasalah
DS : Klien mengeluh nyeri DO :P : Nyeri timbul akibat adanya benturan tumpul pada abdomen saat kecelakaan Q : Nyeri yang dirasakan seperti ditusuk-tusuk R : Terasa nyeri di bagian perut bawahS : Skala nyeri 8 (skala antara 1-10)T : Nyeri timbul ketika klien melakukan pergerakan Trauma tumpul abdomenPerdarahan intra abdomenHipertensi intra-abdomenNyeriNyeri
DS : Klien mengeluh sesak saat bernafasDO : RR meningkat, RR = >20 x/menitTekanan intra-abdomen meningkatRelaksasi diafragma terhambatKapasitas residual fungsionalSuplai O2 menurunSesakKetidakefektifan pola nafasKetidakefektifan pola nafas
DS : Klien mengeluh lemas DO : Klien terlihat pucat Nadi : < 60 x/menitTD : 90/60 mmHgRR : < 20 x/menitAkral : Dingin dan lembabCRT : > 3 detik
Trauma abdomenPerdarahan antara peritonialPenurunan volume darahPenurunan arus balik venaPenurunan isi sekuncupPenurunan curah jantungPenurunan perfusi jaringanPenurunan perfusi jaringan
DS : Klien mengeluh jarang buang air kecilDO : Urine output sedikit,







![Abdominal compartment syndrome[1]](https://static.fdocuments.net/doc/165x107/556ca315d8b42a44468b4d32/abdominal-compartment-syndrome1.jpg)










